Viagra gibt es mittlerweile nicht nur als Original, sondern auch in Form von Generika. Diese enthalten denselben Wirkstoff Sildenafil. Patienten suchen deshalb nach viagra generika schweiz, um ein günstigeres Präparat zu finden. Unterschiede bestehen oft nur in Verpackung und Preis.
Fcsii.ca

r ers une politique
médicaments au Canada
Marc-André Gagnon, Ph. D.
Publié par :La Fédération canadienne des syndicats d'infirmières et infirmierswww.fcsii.ca2841, promenade RiversideOttawa (Ontario) K1V 8X7613-526-4661
La Fédération canadienne des syndicats d'infirmières et infirmiers 2014
Tous droits réservés. Aucune partie de cet ouvrage ne peut pas être reproduite ou transmise par quelque procédé que ce soit, tant électronique que mécanique, en particulier par photocopie, enregistrement ou par tout système de recherché ou d'entreposage documentaire sans l'autorisation de l'éditeur.
Ce livre a été conçu et réalisé par la FCSII dans le but de fournir de l'information sur un sujet particulier out des sujets. Les opinions exprimées dans cet ouvrage sont uniquement celles des personnes citées et ne représentent pas nécessairement les politiques ou les opinions de la FCSII ou de ses organisations membres.
Gestionnaire de projet : Arlene Worstman
Équipe du projet : Carol Reichert, Oxana Genina
Traduction : Carole Aspiros
Première édition, juin 2014
ISBN: 978-0-9868382-5-5
Imprimé et relié au Canada par Imprimerie Plantagenet Printing
Table des matières
Message de la FCSII : Linda Silas
Avant-propos : Steven Morgan, Ph. D.
Directeur, Centre for Health Services and Policy Research, Professeur, UBC
Résumé
1. Introduction
Une couverture d'assurance-médicaments inefficace et insoutenable
Aboutissement des politiques pharmaceutiques du Canada dans un système fragmenté
3.1. Baisse des prix des génériques
3.2. Multiplication des ententes confidentielles (Product Listing Agreements)
3.3. Mise en place d'un pôle d'achat groupé pour les médicaments brevetés et génériques
3.4. Multiplication des pénuries de médicaments
4. Le fardeau collectif de l'assurance privée
4.1. Un consensus émergent quant aux réformes nécessaires
4.2. Pourquoi l'assurance privée fait partie du problème et non pas de la solution
4.2.1. Écrémage des risques
4.2.2. Gaspillage
4.2.3. Les subventions à caractère fiscal
4.2.4. Des frais administratifs discutables
5. Scénarios d'avenir pour le Canada
5.1. Les coûts et bénéfices d'un régime public universel d'assurance-médicaments
5.2. Mettre fin au gonflement artificiel des prix des médicaments brevetés
5.3. Un régime public universel, serait-il responsable d'un point de vue fiscal?
6. Une politique rationnelle du médicament : feuille de route
7. Conclusion
Postface : Mike McBane
Coordonnateur national, Coalition canadienne de la santé


La Fédération canadienne des syndicats
d'infirmières et infirmiers (FCSII)
La Fédération canadienne des syndicats d'infirmières et infirmiers (FCSII)
représente près de 200 000 infirmières, infirmiers, étudiants et étudiantes
en sciences infirmières. Nos membres travaillent dans des hôpitaux, des
établissements de soins de longue durée, le secteur des soins communautaires et
des soins à domicile. La FCSII s'adresse à tous les paliers de gouvernement, aux
autres intervenants du secteur de la santé et au public, et leur communique des
options politiques fondées sur les données probantes et permettant d'améliorer les
soins aux patients, les conditions de travail et le système public de soins de santé.

Vers une politique
médicaments au Canada
sage de la FCSII
Depuis plus de deux décennies, la Fédération canadienne des syndicats
d'infirmières et infirmiers (FCSII) préconise un régime national d'assurance-médicaments. En raison de l'augmentation continue du coût des médicaments sur ordonnance, et de la pression accrue sur un système de soins de santé déjà poussé à ses limites, la FCSII trouve maintenant de nouveaux alliés. Un nombre grandissant de personnes sont d'accord pour dire que les politiques relatives aux médicaments sur ordonnance doivent être réformées. Parmi les partisans de la réforme mentionnons l'Institut C.D. Howe (groupe de réflexion sur les politiques publiques), l'Association canadienne des compagnies d'assurances de personnes inc., les gouvernements provinciaux et territoriaux, ainsi que les défenseurs des patients, d'un océan à l'autre. Tout comme les premiers ministres, la FCSII est déterminée à freiner l'escalade des coûts des médicaments tout en assurant l'accès à des soins de qualité. L'échec à contenir les coûts des produits pharmaceutiques menace la capacité du Canada à offrir aux patients les soins qu'ils méritent. Si nous voulons offrir aux patients les médicaments dont ils ont besoin, un régime national d'assurance-médicaments devient une priorité pressante.
Vers une politique rationnelle d'assurance-médicaments au Canada demande
aux gouvernements, assureurs, décideurs et compagnies pharmaceutiques de reconnaître l'échec du système hybride actuel qui sert à financer l'achat des médicaments sur ordonnance. Le document de Marc-André Gagnon, Ph. D.,
Message de la FCSII. Linda Silas
illustre clairement comment le système actuel est injuste et inéquitable. De plus, il s'accompagne de gaspillage, notamment frais administratifs excessifs, subventions à caractère fiscal, et traitements coûteux et inutiles. Dans un tel contexte, une réforme n'est pas une mesure radicale mais plutôt un choix national responsable et impératif.
Lors de la réunion 2004 du Conseil de la fédération, les premiers ministres se
sont engagés à créer un régime national d'assurance-médicaments. Les premiers ministres étaient d'accord mais le gouvernement fédéral n'a pas tenu ses promesses. À ce moment-là, la FCSII espérait que ses efforts allaient mener à un régime national d'assurance-médicaments. Malheureusement, malgré l'analyse raisonnée à l'appui, l'absence de volonté politique et l'importance accordée aux intérêts des entreprises demeurent encore les principaux obstacles. Depuis, aucune mesure pour créer un tel régime. Ottawa continue de transférer les coûts aux provinces qui voient alors leurs budgets s'étirer davantage. Or, une plus grande collaboration pour mettre en œuvre des mesures efficaces et économiques, par exemple, l'achat groupé de médicaments sur ordonnance serait une très bonne politique sur le plan public et fiscal.
Au cours des dernières années, nous avons observé quelques signes encourageants.
Les premiers ministres provinciaux ont créé, dans le cadre du Conseil de la fédération, le Groupe de travail sur l'innovation en matière de santé, et forge une alliance pour l'achat groupé de produits pharmaceutiques. Excellents premiers pas. Toutefois, sans réforme plus poussée, telle que détaillée dans le document, cette alliance n'arrive pas à réaliser son potentiel.
Des milliards de dollars d'économies sont à notre portée, et pourraient être
réinvestis pour assurer la qualité et la sécurité des soins dispensés aux patients. Tout parti politique qui propose un régime national d'assurance-médicaments offrirait, en fait, de meilleurs soins de santé, et plus d'argent dans les poches des contribuables à la fin de la journée. Alors, pourquoi les politiciens ne sautent-ils pas sur cette occasion? Chaque année, des milliards de dollars sont gaspillés au sein du système parce qu'on ne concrétise pas ce régime promis depuis longtemps. Plus important encore, des millions de Canadiens et de Canadiennes n'ont pas accès aux médicaments dont ils ont besoin.
Un régime national d'assurance-médicaments est un concept qui a été mis à
l'essai. Selon le rapport du professeur Marc-André Gagnon, le Canada est le seul pays de l'OCDE ayant un système universel de soins de santé qui ne s'accompagne pas d'un régime d'assurance-médicaments. Chaque pays développé ayant un régime universel de soins de santé, sauf le Canada, offre aussi une couverture universelle des médicaments sur ordonnance, et tous offrent cette couverture universelle à un coût moindre que le Canada.
Le rapport de Marc-André Gagnon offre une feuille de route pour l'élaboration
d'une politique rationnelle en matière de médicaments, qui permettra au Canada d'entrer dans le 21e siècle, aux côtés des autres pays de l'OCDE. L'auteur suggère au gouvernement de saisir l'occasion et tirer avantage du consensus émergeant au sujet
d'as Vers une politique r
e-médicaments au Canada
de la réforme. Il propose aussi des mesures pragmatiques et réalisables pouvant être prises maintenant afin que les politiques se traduisent en action. Gagnon reconnaît qu'un régime universel d'assurance-médicaments ne résoudra pas tous les problèmes du Canada, mais il permettra de bâtir la capacité institutionnelle nécessaire pour améliorer l'accès, diminuer les coûts, améliorer les pratiques, et assurer la viabilité de notre système de soins de santé. La FCSII encourage les principaux intervenants à lire attentivement ce document. Un régime national d'assurance-médicaments permettra aux gouvernements et aux patients d'économiser des milliards de dollars tout en améliorant les résultats en santé.
En s'appuyant sur les données présentées dans ce rapport, nous avons deux
questions à poser à tous les gouvernements : 1) Quelle est l'alternative à ne rien faire? 2) Pouvons-nous vraiment nous permettre de ne pas considérer un régime national d'assurance-médicaments lorsque le coût des médicaments sur ordonnance demeure la deuxième composante la plus élevée des dépenses de santé, surpassant même le coût des médecins?
Le parcours a été long mais il est à souhaiter que les décideurs examinant
attentivement les données : la prudence sur le plan fiscal et le consensus émergeant parmi les décideurs et le public suggèrent qu'il est maintenant temps d'agir. J'admets que la démarche est encore plus longue et ardue pour les patients et les familles qui ne peuvent pas se payer les médicaments permettant de sauver des vies, et qui doivent choisir entre nourrir leur famille et acheter les médicaments dont ils ont besoin pour soulager leur douleur. Dans un pays comme le Canada, où les soins de santé sont précieux aux yeux des Canadiens, aucune famille canadienne ne devrait pas être forcée de faire ce choix.
Toujours solidaire,

Vers une politique
médicaments au Canada
Un grand éventail d'experts sont d'accord pour dire que la politique canadienne
relative aux produits pharmaceutiques est décevante. Au Canada, l'absence de plan stratégique pour intégrer les médicaments sur ordonnance dans le système public et universel de soins de santé fait en sorte que ces médicaments sont à la fois sous-utilisés, trop utilisés, mal utilisés, et leur prix est surévalué.
Comme l'explique le rapport de Marc-André Gagnon, Ph. D., aucune province
canadienne n'offre une couverture des médicaments qui s'harmonise aux normes internationales, et encore moins aux pratiques exemplaires internationales. Toutes les provinces s'appuient sur une mosaïque de régimes publics et privés d'assurance-médicaments, tous très indépendants les uns des autres et du reste du système de soins de santé. L'accès à la couverture publique des médicaments dépend de l'âge des patients, de leur profession et des besoins en matière de soins. Ainsi, le système laisse des millions de Canadiens avec peu ou aucune couverture des médicaments.
Le gouvernement fédéral a adopté une position constitutionnaliste très étroite en
laissant, en grande partie, aux provinces la responsabilité des politiques relatives aux produits pharmaceutiques. Il n'offre aucune aide financière aux régimes provinciaux d'assurance-médicaments, et il n'a adopté aucune loi pour que les décideurs, les professionnels de la santé et les patients aient accès à des renseignements critiques sur la sécurité, l'efficacité, voire même la disponibilité des médicaments sur le marché

d'as Vers une politique r
e-médicaments au Canada
canadien. Ainsi, les professionnels de la santé, et les patients, ont peu d'informations scientifiques pour déterminer le meilleur médicament. De plus, les sources indépendantes d'informations sont très rares.
Résultat : au Canada, le secteur pharmaceutique est l'un des moins efficaces au
monde. Malgré le fait que nous dépensons davantage pour les médicaments que tous les autres pays comparables, des millions de Canadiens ne peuvent se payer les médicaments prescrits par leur médecin. Des millions d'autres doivent payer de leur poche le coût énorme des ordonnances dont leur famille a besoin. Et beaucoup trop de personnes subissent les effets indésirables d'une sous-utilisation ou d'une
surutilisation de médicaments.
Comme le souligne Marc-André Gagnon, même la communauté scientifique se
fait couper l'herbe sous le pied. Selon les normes internationales, le gouvernement
fédéral n'exerce pas un contrôle agressif des médicaments ou des prix; et, en qualité de pays, le Canada dépense davantage en médicaments que tout autre pays comparable. Or, l'industrie pharmaceutique investit au Canada qu'une fraction des
sommes investies dans les autres pays.
Il y a une autre façon de faire.
Un régime public universel d'assurance-médicaments permettrait d'améliorer
l'accès, l'équité, l'efficacité, la sécurité et la qualité par rapport à l'utilisation des médicaments sur ordonnance au sein du système de soins de santé. Marc-André Gagnon explique pourquoi.
La couverture universelle de traitements offrant un bon rapport qualité-prix –
sans quote-part ou franchise – augmenterait l'accès aux soins nécessaires et, par conséquent améliorerait la santé des patients, et réduirait les demandes sur le système public de soins de santé. Une approche nationale en matière d'appel d'offres, et permettant de négocier les prix des médicaments brevetés – jumelée à un formulaire national – diminuerait drastiquement les coûts tout en augmentant l'équité d'accès d'une province à l'autre. Une telle approche permettrait aussi d'assurer la sécurité des approvisionnements en médicaments advenant une pénurie mondiale. Finalement, une meilleure intégration des médicaments dans le système de soins de santé – ainsi qu'une participation plus active du gouvernement fédéral lors de l'élaboration des politiques relatives aux produits pharmaceutiques – aideraient à améliorer les pratiques de prescription et les résultats en santé du monde réel.
Il n'y a pratiquement aucun désavantage à un régime public universel
d'assurance-médicaments bien conçu, sauf si vous êtes une personne qui profite du statu quo. S'inspirant du professeur Robert Evans, Marc-André Gagnon nous rappelle que chaque dollar de revenu dans le système de soins de santé est un dollar venant du revenu d'une personne.
Selon l'analyse de Marc-André Gagnon, les assureurs privés, les fabricants de
produits pharmaceutiques et les corporations de pharmacies de détail pourraient
perdre entre 3 et 11 milliards de dollars si le Canada mettait en place un régime public universel d'assurance-médicaments. Alors, même si le statu quo se traduit en gêne nationale – et que les Canadiens paient cher en argent, en qualité de vie, voire même en vies pour ce statu quo – il y a des acteurs qui s'opposeront ardemment à une meilleure approche pour le Canada.
Or, on ne peut plus accepter le gaspillage annuel de milliards de dollars aux
dépends de la santé et du mieux-être des patients. L'abondance des données résumées dans ce rapport ne nous le permettent pas. Au Canada, le système de soins de santé ne devrait pas s'évaporer dès qu'un médecin donne une ordonnance à son patient.
La marée d'opinion publique va changer car de plus en plus d'organisations
font valoir le bien-fondé d'une assurance-médicaments universelle. Lorsque cette information sera comprise, partagée et traduite en action par de plus en plus de Canadiens, les gouvernements auront finalement le courage politique nécessaire pour passer à la deuxième étape de l'assurance-maladie. Lorsque les médicaments sur ordonnance seront stratégiquement intégrés au système de soins de santé, les Canadiens auront de meilleurs soins de santé et leur santé s'améliorera.
Steven Morgan, Ph. D.
Directeur, Centre for Health Services and Policy Research
Professeur, University of British Columbia

Vers une politique
médicaments au Canada
Mar ésumé
Il y a une décennie, le gouvernement fédéral, les provinces et les territoires
s'entendaient pour dire que la couverture des médicaments au Canada présentait des problèmes flagrants. Ils ont alors adopté la Stratégie nationale sur les produits pharmaceutiques. Malheureusement, au cours des dix dernières années, peu de progrès ont été faits. Les problèmes sont encore le manque d'accès aux médicaments sur ordonnance, l'échec à contenir le coût des médicaments, et le système fragmenté qui fait en sorte que des économies dans une partie du système se traduisent en augmentation des coûts ailleurs, et en gaspillage.
Un régime universel d'assurance-médicaments, financé par l'État, est la norme
dans la plupart des pays de l'OCDE. Or, le fait que les médicaments ne soient pas couverts par notre système de soins de santé représente une anomalie. Les pays dont le système de soins de santé offre aussi la couverture des médicaments offrent un meilleur accès aux médicaments et une plus grande protection financière aux personnes malades. Et ils le font à un coût significativement inférieur à celui de toute province canadienne. Toutefois, au Canada, la couverture des médicaments est offerte en fonction du lieu de travail et de résidence d'une personne, et non pas en fonction de ses besoins médicaux. Le Canada et les États-Unis sont marginaux par rapport à la couverture des médicaments car près de la moitié seulement de leurs populations ont accès à une assurance publique. De plus, l'ensemble de leurs
dépenses sont plus élevées, et ils paient davantage pour les médicaments que les autres pays de l'OCDE.
Ce rapport démontre comment un tel système est inefficace, inéquitable, coûteux
et insoutenable à long terme. Il est inefficace car il ne peut pas offrir une couverture adéquate à toute la population canadienne; il est inéquitable parce que plusieurs Canadiens et Canadiennes paient des sommes disproportionnées à leur revenu pour avoir accès aux médicaments; il est coûteux parce qu'ils paient trop, inutilement, pour les médicaments brevetés ou génériques; et il est insoutenable parce que les gouvernements n'arrivent pas à contenir l'augmentation des coûts.
Des données récentes nous démontrent comment l'absence d'un régime universel
d'assurance-médicaments est un obstacle au progrès et à l'innovation. Au cours des dernières années, le coût des médicaments génériques, exprimé en pourcentage du prix des médicaments de marque, a diminué significativement dans toutes les provinces. Or, ces réductions des prix dans les régimes publics étaient souvent contrebalancées par une augmentation des prix dans les régimes privés. Depuis 2007, nous observons aussi une augmentation des ententes confidentielles (Product Listing Agreements ou PLA) entre les compagnies pharmaceutiques et les régimes publics provinciaux. Certes, ces ententes permettent à certains régimes publics de contenir le coût des médicaments, mais ces économies gonflent artificiellement les coûts pour les patients, les régimes privés et les provinces ayant peu de pouvoir quand vient le temps de négocier les prix. En 2010, le Conseil de la fédération a créé l'Alliance pancanadienne d'achat de médicaments (APAM) (comprenant toutes les provinces sauf le Québec). Premier pas important pour coordonner et simplifier les négociations. Toutefois, le processus de coordination au sein de l'Alliance demeure compliqué, particulièrement en l'absence d'un formulaire national. Par conséquent, cette nouvelle alliance n'a pas pu réaliser son potentiel. Peu de médicaments brevetés ont été achetés, et le prix négocié pour les médicaments génériques est en fonction du pourcentage du prix du médicament breveté plutôt que le prix le moins élevé obtenu en raison de la mise en concurrence. L'achat groupé ne permet pas d'assurer que les économies obtenues par les régimes publics deviennent nécessairement des économies pour l'ensemble des Canadiens et des Canadiennes puisque les régimes privés et les personnes non-assurées continuent à payer leurs médicaments à un prix officiel qui continue d'augmenter, et sans bénéficier du pouvoir de négociation de l'Alliance. Les pénuries de médicaments se multiplient au Canada. On demande aux provinces et aux hôpitaux de trouver des solutions quand on sait combien ces ruptures de stock représentent un problème complexe exigeant un mécanisme d'approvisionnement assorti de clauses pour éviter les pénuries. Tous ces facteurs mettent en relief notre échec à assurer la viabilité de notre régime actuel d'assurance-médicaments, ainsi que le besoin urgent d'un régime national d'assurance-médicaments.
Le rôle des assurances privées fait souvent l'objet de débat dans le cadre des
politiques en matière d'assurance-médicaments. Certains en prennent la défense en disant qu'elles permettent d'économiser des fonds publics, mais les données
d'as Vers une politique r
e-médicaments au Canada
sont claires : les assurances privées sont une partie du problème et non la solution. Un régime hybride, public-privé, engendre une fragmentation du système, et la participation de plusieurs payeurs diminue leur pouvoir d'achat. Ces silos de financement empêchent les gestionnaires et les fournisseurs du secteur de la santé de considérer tous les avantages et de voir toutes les occasions d'économiser dans l'ensemble du système de soins de santé. Ce rapport examine les principaux problèmes liés aux régimes privés, notamment écrémage, i.e. accepter les « bons » risques (riche, en santé, jeune), et laisser les « mauvais » risques (incapable de travailler, faible revenu, personne âgée) à l'État; gaspillage (52% en 2012) en raison du remboursement de médicaments plus dispendieux et n'offrant aucun avantage thérapeutique, ou payer des frais d'ordonnance inutiles; subventions à caractère fiscal offertes par le fédéral (environ 13%); et frais administratifs excessifs.
Le rapport Argumentaire économique pour un régime universel d'assurance-
médicaments (Gagnon et Hébert, 2010) démontrait qu'une couverture publique universelle d'assurance-médicaments, à partir du premier dollar dépensé, permettrait d'améliorer grandement l'accès aux médicaments, et permettrait aussi au Canada d'économiser de 12 à 42% par rapport aux dépenses totales en médicaments sur ordonnance. Nous avons maintenant mis à jour certaines données de 2010, et ce nouveau rapport offre une analyse du contexte actuel étant donné l'évolution rapide des politiques pharmaceutiques canadiennes au cours des trois dernières années. Nous mettons en relief l'impact des politiques industrielles sur le prix des produits pharmaceutiques au Canada, et nous examinons le consensus grandissant par rapport au besoin de réformer l'assurance-médicaments et assurer la viabilité de notre système de plus en plus insoutenable. Ce travail explore comment mettre en œuvre les réformes nécessaires en fournissant une feuille de route permettant de bâtir les capacités institutionnelles nécessaires pour améliorer l'accès, diminuer les coûts, améliorer les pratiques et assurer la longévité du système de soins de santé.
Il est nécessaire de réformer nos politiques relatives aux médicaments. L'Institut
C.D. Howe, groupe de réflexion très connu, souscrit à un régime public et universel d'assurance-médicaments. L'Association canadienne des compagnies d'assurances de personnes inc. demande avec insistance des réformes à la couverture des médicaments afin d'offrir une meilleure couverture publique et privée. D'un océan à l'autre, les gouvernements provinciaux tentent désespérément de contenir les coûts tout en assurant l'accès. Et les organisations de santé observent l'impact direct du coût des médicaments sur la santé de leurs patients. On reconnaît le besoin urgent d'une réforme. Les quatre réformes suivantes ouvrent la voie aux décideurs :
Réforme 1 : Améliorer l'accès aux médicaments en incluant les médicaments
prescrits dans le régime public universel d'assurance-maladie
Tous les Canadiens et les Canadiennes devraient bénéficier d'une couverture
adéquate et équitable des médicaments sur ordonnance. Un régime public d'assurance-médicaments doit être offert à l'ensemble de la population canadienne, que ce soit un régime national ou un régime organisé sur une base provinciale ou
régionale. Parmi les mesures pour diminuer l'impact financier sur les régimes publics mentionnons : quote-part fixe (progressivement éliminée); le principe d'assurance sociale (par l'intermédiaire de déductions salariales); la mutualisation des risques; et mettre fin aux généreuses subventions à caractère fiscale offertes aux compagnies privés d'assurances.
Réforme 2 : Assurer un accès équitable aux médicaments par la mise en place
d'un formulaire national
Actuellement, l'accès aux médicaments pour les Canadiens et les Canadiennes
dépend en grande partie de leur code postal. Le fait que l'accès aux médicaments varie d'une province à l'autre s'explique, en partie, par le budget en santé de la province et son pouvoir de négocier des rabais confidentiels avec les compagnies pharmaceutiques. Ce système est inéquitable. La couverture offerte à l'ensemble de la population doit reposer sur un formulaire national.
Réforme 3 : Contrôler les coûts en recourant systématiquement à un pôle public
d'achat groupé pour l'achat des médicaments brevetés et génériques
Au cours des trois dernières années, la principale innovation pour contenir les
coûts des médicaments sur ordonnance au Canada a été la mise en place d'un pôle d'achat groupé pour certains médicaments brevetés ou génériques, notamment l'Alliance pancanadienne pour l'achat de médicaments. L'achat en masse est plus efficace que la multiplication des PLA (qui souvent dressent les provinces les unes contre les autres par la stratégie de « whipsawing »). De plus, une telle agence peut aider à assurer la sécurité des approvisionnements et réduire les pénuries de médicaments grâce à des clauses d'indemnisation et de réserve. Pour éviter de taxer indirectement les patients, il faut s'assurer que les franchises et les quotes-parts payées par les patients soient éliminées, ou si cela s'avère impossible, établir une quote-part fixe par prescription (plutôt qu'une quote-part basée sur le prix officiel du médicament).
Réforme 4 : Assurer l'usage approprié des médicaments en évaluant l'innocuité et
l'efficacité des médicaments
La sécurité et l'innocuité des médicaments demeurent un problème majeur au
Canada. Le nombre de décès liés aux médicaments sur ordonnance est élevé : la moitié des décès liés aux médicaments sont dus à des erreurs médicales, l'autre moitié est liée aux effets indésirables. La création récente du Réseau sur l'innocuité et l'efficacité des médicaments par les Instituts de recherche en santé du Canada est un pas dans la bonne direction, mais c'est insuffisant. Actuellement, nous n'avons aucune donnée pour analyser l'innocuité et l'efficacité des médicaments. Pour générer de telles données, la mise en place d'un formulaire national et d'un régime public
d'as Vers une politique r
e-médicaments au Canada
universel serait déterminante puisque ces deux mécanismes s'accompagneraient d'une base de données complète sur l'usage des médicaments au Canada.
Un régime universel d'assurance-médicaments permettrait au Canada de bâtir
la capacité institutionnelle nécessaire pour améliorer l'accès, diminuer les coûts, améliorer les pratiques et assurer la longévité de notre système de soins de santé. Tel que démontré par les données, cela permettrait un accès équitable aux médicaments sur ordonnance tout en générant d'importantes économies pour la population canadienne. Le seul impact sur les contribuables serait d'augmenter leur revenue disponible.
Si le Canada offrait une couverture universelle, à partir du premier dollar dépensé,
des médicaments, cela se traduirait en économies de 10 à 41% par rapport aux médicaments sur ordonnance, ce qui représente des économies pouvant aller jusqu'à 11,4 milliards de dollars par année.
La nécessité d'un régime public universel d'assurance-médicaments est l'un des
rares sujets pouvant rallier les analystes provenant de l'ensemble du spectre politique. Enfin, rappelons que 78% de la population canadienne appuie la mise en place d'un régime public universel d'assurance-médicaments, et que 82% des Canadiens et des Canadiennes appuient le recours à un pôle d'achat public pour réduire le coût des médicaments.
Nous avons présenté une feuille de route pour la création d'un régime national
d'assurance-médicaments, et nous avons parlé des capacités institutionnelles nécessaires pour élaborer et mettre en œuvre des politiques pertinentes en matière de produits pharmaceutiques. Les données sont claires. Il est temps pour le gouvernement de respecter la volonté du public et mettre en place des politiques rationnelles pour réformer le financement des médicaments sur ordonnance.
Un régime universel d'assurance-médicaments assurerait un meilleur accès
aux médicaments sur ordonnance pour tous les Canadiens et les Canadiennes. De plus, il réduirait les écarts au sein du système de soins de santé tout en augmentant le revenu disponible des travailleurs. En bref, avec un peu de volonté politique, le Canada pourrait enfin entrer dans le 21e siècle.
Remerciement : L'auteur aimerait remercier Guillaume Hébert pour son travail de
recherche et d'aide à l'édition, ainsi que tout le personnel du FCSII pour leur excellent travail sur ce document.
Marc-André Gagnon, Ph. D.
Adjoint professeur, École d'administration et de politique publique,
Université Carleton
Vers une politique
médicaments au Canada
Chapitre 1
En septembre 2010 paraissait l'Argumentaire économique pour un régime
universel d'assurance-médicaments. Selon des hypothèses conservatrices, le rapport démontrait qu'une couverture publique universelle d'assurance-médicaments, à partir du premier dollar dépensé, permettrait, d'une part, d'améliorer grandement l'accès aux médicaments. La couverture publique universelle permettrait, d'autre part, d'économiser de 12% à 42% de l'ensemble des dépenses en médicaments prescrits au Canada (Gagnon et Hébert 2010).
Le rapport de 2010 a connu une réception favorable dans le débat public. Il
démontrait que la résistance à la mise sur pied d'un régime public universel n'a rien à voir avec les coûts d'un tel programme, mais bien du manque de volonté politique. Le rapport n'abordait toutefois pas certaines dimensions importantes : le rôle du gouvernement fédéral et les différentes options de financement. Ce nouveau document a pour objectif d'intégrer ces éléments, tout en réaffirmant la nécessité de la mise en place d'un régime public et universel.
Les politiques pharmaceutiques ont évolué très rapidement depuis 2010.
Les analyses de l'argumentaire économique doivent également être révisées à la lumière de l'actualité dans le secteur pharmaceutique. Après un bref rappel sur l'inefficience du régime canadien d'assurance-médicaments et sur son incapacité à contenir les coûts, ce rapport mettra en perspective les évolutions récentes
d'as Vers une politique r
e-médicaments au Canada
des politiques pharmaceutiques au Canada et leurs conséquences sur les régimes publics et privés d'assurance-médicaments. À partir de l'analyse de ces tendances récentes, nous montrerons comment émerge désormais un certain consensus sur les réformes à mettre de l'avant pour rendre l'assurance-médicaments plus efficace et plus soutenable. Nous traiterons notamment des propositions de réformes de l'assurance-médicaments mises de l'avant par l'Association Canadienne des Compagnies d'Assurance de Personnes (ACCAP 2013) qui rejoignent en partie celles proposées par les intervenants favorables à l'instauration d'un régime public universel d'assurance-médicaments. Finalement, nous montrerons comment un régime public universel d'assurance-médicaments est non seulement la meilleure solution pour contenir les coûts et assurer un meilleur accès aux médicaments, mais aussi un programme de protection sociale qui peut être implanté sans occasionner de hausses d'impôts pour les contribuables. La dernière section du rapport présente une feuille de route expliquant comment mettre en place les capacités institutionnelles nécessaires pour l'établissement d'un régime pharmaceutique rationnel au Canada.
Vers une politique
médicaments au Canada
ouvance et insout
Chapitre 2
Le régime canadien d'assurance-médicaments peut être considéré comme une
anomalie. Le Canada s'est doté d'un régime public universel d'assurance-maladie, mais il s'agit du seul pays au monde à en avoir exclu les médicaments prescrits, comme si les médicaments n'étaient pas un élément essentiel des soins de santé.
Pour se procurer des médicaments prescrits, la population active au Canada
doit recourir à l'assurance-privée ou payer de sa poche. Quant à elles, les provinces offrent des couvertures publiques à deux catégories sociales qui ne sont pas en mesure de travailler, soit les personnes âgées et les bénéficiaires de l'assistance sociale. La plupart des provinces offrent aussi une couverture « catastrophique » pour l'ensemble de la population, c'est-à-dire que le gouvernement provincial vient en aide aux patients qui doivent débourser une trop grande part de leurs revenus en médicaments (Daw et Morgan 2012). Le montant des franchises et quotes-parts que doivent débourser les patients de leur poche varient d'un régime privé à l'autre, ou encore d'une province à l'autre. Ainsi, lorsqu'ils sont couverts, les Canadiens et les Canadiennes le sont en fonction de leur lieu de résidence ou de leur lieu de travail, mais pas nécessairement selon leurs besoins médicaux.
Les régimes publics d'assurance-médicaments ne sont pas offerts uniquement
par les provinces puisque le gouvernement fédéral offre aussi une couverture publique pour les Autochtones et les Inuits, les membres des Forces armées
ers une politique r
e-médicaments au Canada
canadiennes, de la Gendarmerie Royale du Canada, pour les prisonniers fédéraux et pour les Vétérans (Gagnon 2012b). De plus, la couverture publique d'assurance-médicaments du gouvernement fédéral pour les réfugiés a été éliminée en 2012. Pour justifier ce choix, le gouvernement conservateur a affirmé que les réfugiés ne devaient pas recevoir des services auxquels tous les citoyens et citoyennes canadiens n'ont pas eux-mêmes accès. (Galloway 2013). En somme, pour le gouvernement actuel, l'inexistence d'une couverture publique pour tous et toutes vient justifier le fait
de ne plus protéger des personnes vulnérables comme les réfugiés en ce qui a trait à l'accès aux médicaments.
La majorité des pays de l'OCDE offrent une couverture publique universelle pour
les médicaments prescrits à l'ensemble de la population. Pratiquement tous les pays
européens, par exemple, offrent cette couverture publique universelle, soit par un financement fondé sur la fiscalité (prélèvements via les impôts) ou sur un principe
ouvance et insout
d'assurance-sociale (prélèvements via le lieu de travail). L'assurance-médicaments publique universelle n'est pas une exception, elle constitue plutôt la norme parmi les
pays de l'OCDE.
Pas plus de la moitié de la population de l'Amérique du Nord a accès à une
assurance publique pour les médicaments prescrits. En théorie, cette couverture réduite n'est pas un problème en soi puisque la population non-couverte au public
peut l'être au privé. Dans les faits néanmoins, l'assurance-privée ne couvre pas toutes les personnes sans couverture publique et le résultat est au Canada particulièrement navrant : une personne sur 10 admet qu'il n'a pas rempli au moins une prescription dans la dernière année pour des raisons financières (Law et al. 2012) : ce taux est nettement plus bas dans les pays européens. Seuls 6% des Allemands, 3% des Néerlandais et 2% des Britanniques admettent s'être trouvé dans cette situation dans les douze derniers mois (Morgan, Daw et Law, 2013). Lorsque questionnés sur l'incapacité de remplir une prescription pour des motifs financiers dans les cinq dernières années, 23% des Canadiens et Canadiennes admettent avoir dû s'abstenir au moins une fois (EKOS 2013). Parmi les pays de l'OCDE, seuls les États-Unis recourent davantage à l'assurance privée pour couvrir les dépenses de médicaments (OCDE 2008) et plus d'un Américain sur cinq admet ne pas avoir rempli au moins une prescription dans les douze derniers mois pour des raisons financières (Morgan, Daw et Law, 2013).
Chapitre 2. Une couverture d'assurance-médicaments inefficace et insoutenable
Pourcentage de la population couverte par un régime public d'assurance-
médicaments pour l'ensemble des pays de l'OCDE (%), 2010
(e) ) : estimation par l'
: estimation par l' OCDE
: Statistiques de l'OCDE sur la santé
Statistiques de l'OCDE sur la santé :
: Protection sociale
Protection sociale
Source : Statistiques de l'OCDE sur la santé : Protection sociale
Pas plus de la moitié de la population de l'
Pas plus de la moitié de la population de l' Amérique du N
Amérique du N ord a accès à une assurance
ord a accès à une assurance
publique pour l
publique pour l es médicaments prescrits. En théorie,
es médicaments prescrits. En théorie, cette couverture réduite n'
cette couverture réduite n' est pas un
est pas un
problème en soi puisque la populati
problème en soi puisque la populati on non
on non-‐ -‐couverte au public peut l'
couverte au public peut l' être au priv
être au priv é. Dans les
é. Dans les
(e) : estimation par l'OCDE
faits néanmoins,
faits néanmoins, l'
assurance-‐ -‐privée ne couvre pas toutes les personnes sans couverture
privée ne couvre pas toutes les personnes sans couverture
Source : Statistiques de l'OCDE sur la santé : Protection sociale
publique et le résultat est au Canada particulièrement navrant
publique et le résultat est au Canada particulièrement navrant : une personne sur 10 admet
: une personne sur 10 admet
il n' a pas rempli au moins une prescription dans l
a pas rempli au moins une prescription dans l a der
an née pour des raisons
née pour des raisons
Pas plus de la moitié de la population de l'Amérique du Nord a accès à une assurance
publique pour les médicaments prescrits. En théorie, cette couverture réduite n'est pas un
problème en soi puisque la population non-‐couverte au public peut l'être au privé. Dans les
faits néanmoins, l'assurance-‐privée ne couvre pas toutes les personnes sans couverture publique et le résultat est au Canada particulièrement navrant : une personne sur 10 admet qu'il n'a pas rempli au moins une prescription dans la dernière année pour des raisons
d'as Vers une politique r
e-médicaments au Canada
Les difficultés d'accès aux médicaments sont significatives au Canada, et le
principal problème demeure l'incapacité à contenir les coûts. Les dépenses en médicaments prescrits per capita au Canada sont élevées lorsque comparées aux autres pays de l'OCDE. Le montant des dépenses totales dépend de deux facteurs : le prix et le volume des médicaments consommés.
Dépenses totales per capita en médicaments prescrits, 2011 ou dernière année
disponible (US$, PPP)
alia que alia
Espagne Hongrie
Islande vaquie
Autriche Espagne
SuèPays-‐Bas
Finlande Portug
États-‐Unis
Canada États-‐Unis
ée du Sud
ée du Sud
Royaume-‐Uni
LuxRoyaume-‐Uni Lux
Sourcec e : ICIS,
: ICIS, Statistiques de l'OCDE sur la santé
Statistiques de l'OCDE sur la santé 2013
Source : ICIS, Statistiques de l'OCDE sur la santé 2013
Certains soutiennent qu'
Certains soutiennent qu' un niveau élevé de dépenses en mé
un niveau élevé de dépenses en mé dicaments signifie que le
dicaments signifie que le s gens
consomment plus et qu'
consomment plus et qu' ils sont mieux couverts. Mais ce raisonnement ne peut tout
ils sont mieux couverts. Mais ce raisonnement ne peut tout
expliquer. Le Canada est
expliquer. Le Canada est reconnu pour ses probl
reconnu pour ses probl èmes signifi
èmes signifi catifs d'
catifs d' accès aux médicaments,
accès aux médicaments,
et les États
et les États-‐ -‐Unis plus encore. On sait d'
Unis plus encore. On sait d' ailleurs que les États
ailleurs que les États-‐ -‐Unis et le Canada paient très cher
Unis et le Canada paient très cher
leurs médicaments prescrits. L'
leurs médicaments prescrits. L' analyse des prix de détail relati
analyse des prix de détail relati fs pour un même volume de
fs pour un même volume de
p produits pharmaceutiques en 20051
roduits pharmaceutiques en 20051 montre
montre que le Canada et les États
que le Canada et les États-‐ -‐Unis se classaient
Unis se classaient
parmi les trois pays les plus chers au monde pour un même vol
parmi les trois pays les plus chers au monde pour un même vol ume donné de médicaments.
ume donné de médicaments.
De fait, ce panier est moins cher aux États
ce panier est moins cher aux États-‐ -‐Unis qu'
Unis qu' au Canada étant donné le recour
au Canada étant donné le recour s plus
systématique aux génériques dont les prix sont largement inféri
systématique aux génériques dont les prix sont largement inféri eurs à ceux du Can
eurs à ceux du Can ada.
Chapitre 2. Une couverture d'assurance-médicaments inefficace et insoutenable
Certains soutiennent qu'un niveau élevé de dépenses en médicaments signifie
que les gens consomment plus et qu'ils sont mieux couverts. Mais ce raisonnement ne peut tout expliquer. Le Canada est reconnu pour ses problèmes significatifs d'accès aux médicaments, et les États-Unis plus encore. On sait d'ailleurs que les États-Unis et le Canada paient très cher leurs médicaments prescrits. L'analyse des prix de détail relatifs pour un même volume de produits pharmaceutiques en 20051 montre que le Canada et les États-Unis se classaient parmi les trois pays les plus chers au monde pour un même volume donné de médicaments. De fait, ce panier est moins cher aux États-Unis qu'au Canada étant donné le recours plus systématique aux génériques dont les prix sont largement inférieurs à ceux du Canada.
Figure 3
Prix de détail relatif pour un même v
Prix de détail relatif pour un même vol
olume de produits pharmaceutiques dans
ume de produits pharmaceutiques dans les pays de
les pays de l'OCDE, 2005
l'OCDE, 2005
(US $, Taux de change du marché)
(US $, Taux de change du marché)
e CDE 2008 –
: OCDE 2008 Eurostat OCD
E PPP Programme,
t OCDE PPP Programme 2007
Le fait que les Canadiens et les Canadiennes paient plus chers leurs médicaments
n' est pas nécessairement un problème en soi. La politique de gonflement des
Le fait que les Canadiens et les Canadiennes paient plus chers
prix au Canada est liée aux impéra
leurs médicaments n'
tifs d'une politique d'innovation visant à a est pas
nécessairement un problème en soi. La politique de gonflement d
l'investissement pharmaceutique. Bien que cett
es prix au Canada est liée
e politique se soit avérée être un
aux impératifs d'
une politique d'
omplet et qu'elle coût innovation visant à attirer l'
e toujours très cher aux c investissement pharmaceutique.
ontribuables chaque année
Bien que cette politique se soit avérée être un échec complet et qu'elle coûte toujours très cher aux contribuables chaque année (Gagnon 2012c), le fait de payer des prix élevés ne serait pas si
1 Cette analy nuisible si on arrivait au moins à contenir la croissance des c
se a donc été faite avant la mise en place systématique des ententes c
oûts. Mais à ce
onfidentielles à partir de 2006
chapitre, le Canada fait aussi bi
qui empêchent dorénavant de fair en triste figure. De 2000
e de telles comparaisons.
à 2010, le Canada a connu une plus
forte croissance annuelle des coûts en médicaments prescrits que la plupart des pays ayant un niveau de développement économique équivalent. Mesurer la croissance des coûts peut être une démarche complexe puisque la croissance peut varier à cause de l'évolution démographique ou encore par des différences liées à l'inflation. Pour éviter ces embûches, nous mesurons ici la croissance annuelle des coûts per capita en parité de pouvoir d'achat, une fois l'inflation prise en compte.
d'as Vers une politique r
e-médicaments au Canada
(Gagnon 2012c), le fait de payer des prix élevés ne serait pas si nuisible si on arrivait au moins à contenir la croissance des coûts. Mais à ce chapitre, le Canada fait aussi bien triste figure. De 2000 à 2010, le Canada a connu une plus forte croissance annuelle des coûts en médicaments prescrits que la plupart des pays ayant un niveau de développement économique équivalent. Mesurer la croissance des coûts peut être une démarche complexe puisque la croissance peut varier à cause de l'évolution démographique ou encore par des différences liées à l'inflation. Pour éviter ces embûches, nous mesurons ici la croissance annuelle des coûts per capita en parité de pouvoir d'achat, une fois l'inflation prise en compte.
Croissance annuelle réelle moyenne per capita en médicaments,
Croissance annuelle réelle moyenne per capita en médicaments,
de 2000 à 2010
de 2000 à 2010 (%, comparaison internationale en PPP)2
(%, comparaison internationale en PPP)2
Source : ICIS, Statistiques de l'OCDE sur la santé 2013
Source : ICIS, Statistiques de l'OCDE sur la santé 2013
Le Canada a ainsi connu une croissance considérablement plus forte que les pays
comparables. Notons que les pays ayant connu une croissance des coûts de moins de
Le Canada a ainsi connu une croissance considérablement plus forte que les pays
3% par année sont tous dotés d'un régime public universel d'assurance-médicaments.
comparables. Notons que les pays ayant connu une croissance des coûts de moins de 3% par année sont tous dotés d'
Les régimes d'assur un régime publi
c universel d'assurance-‐médicaments.
e-médicaments, tant publics que privés, gèr
normalement cette croissance des coûts en augmentant les primes des patients
Les régimes d'
assurés, en ac assurance
tant publics que privés,
gèrent normalement cette
anchises déboursées par les patients
croissance des coûts en augmentant les primes des patients assu
ou en diminuant les traitements couverts. On constat
rés, en accroissant les
e ainsi que les dépenses
quotes-‐parts ou franchises déboursées par les patients ou en diminuant les traitements couverts. On constate ainsi que les dépenses personnelles en médicaments prescrits ont
2 La figure 4 exclut la Grèce et l'Irlande, deux pays pour lesquels les comparaisons sont biaisées par l'évolution de
augmenté en moyenne de 33% (en dollars constants) pour les mén
leur parité de pouvoir d'achat avant et après la crise économique de 2008.
ages canadiens entre 1997
et 2009 (Sanmartin et al. 2014). Qui plus est, la croissance des coûts a été de loin plus forte
pour les ménages à plus faibles revenus. En dollars constants, entre 1997 et 2009, les dépenses personnelles en médicaments prescrits pour les 20% les plus riches ont augmenté
2 La figure 4 exclut la Grèce et l'Irlande, deux pays pour lesquels les comparaisons sont biaisées par l'évolution
de leur parité de pouvoir d'achat avant et après la crise économique de 2008.
Chapitre 2. Une couverture d'assurance-médicaments inefficace et insoutenable
personnelles en médicaments prescrits ont augmenté en moyenne de 33% (en dollars constants) pour les ménages canadiens entre 1997 et 2009 (Sanmartin et al. 2014). Qui plus est, la croissance des coûts a été de loin plus forte pour les ménages à plus faibles revenus. En dollars constants, entre 1997 et 2009, les dépenses personnelles en médicaments prescrits pour les 20% les plus riches ont augmenté de 21%, alors qu'elles ont augmenté de 64% pour les 20% les moins riches (Sanmartin et al. 2014).
Pour résumer, les Canadiens et les Canadiennes paient davantage pour leurs
médicaments que les pays comparables dotés d'un régime public universel. La population canadienne souffre d'un moins bon accès aux médicaments que dans les autres pays, et la croissance annuelle des coûts rend le régime canadien insoutenable à terme.
En mai 2013, un sondage révélait que 78% des Canadiens approuvaient l'idée
d'implanter un régime public universel d'assurance-médicaments (EKOS 2013). Un tel régime n'est pas une panacée et il ne réglera pas tous les problèmes en matière d'achat de médicaments. Les pays qui se sont dotés de ce système font aussi face à des défis en termes d'accès ou de coûts. Toutefois, un régime universel public permet de construire les capacités institutionnelles nécessaires à une amélioration de l'accès, à la réduction des coûts et à la pérennisation d'un régime rendu plus efficace. La prochaine section analyse l'évolution récente des politiques pharmaceutiques au Canada et démontre que notre système fragmenté est incapable de s'adapter aux nouvelles réalités qui émergent dans le monde du médicament.
Vers une politique
médicaments au Canada
sement des politiques
eutiques du Canada
ystème fr
Chapitre 3
Le secteur pharmaceutique canadien a évolué très rapidement depuis 2010.
Ces évolutions récentes ont toutes en commun de montrer la nécessité d'une plus grande concertation, collaboration et standardisation dans les politiques publiques liées au domaine pharmaceutique. Un régime public universel efficace et adapté servirait davantage les intérêts de l'ensemble des Canadiens, et ce à moindre coût. Différents éléments de l'actualité ont retenu l'attention dont : 1 – la forte baisse des prix des génériques; 2 – la multiplication des ententes confidentielles de partage de risque (Product Listing Agreements ou « PLA »); 3 – la mise en place d'un pôle d'achat groupé pour les médicaments brevetés et génériques; 4 – la multiplication des pénuries de médicaments. Ces exemples montrent en fait très bien les problèmes liés à la fragmentation du système de couverture d'assurance-médicaments. Cette section traitera de chacune de ces dimensions à tour de rôle.
3.1. Baisse des prix des génériques
En 2010, nous avions estimé qu'un régime public universel d'assurance-
médicaments permettrait d'éliminer le régime de ristournes des fabricants de génériques aux pharmaciens, ce qui permettait des économies de l'ordre de 1.31 milliard de dollars. En effet, les prix des génériques sont fixés dans chaque province à partir d'un pourcentage du prix du médicament breveté. Par conséquent, la
Chapitre 3. Aboutissement des politiques pharmaceutiques du Canada dans un système fragmenté
concurrence que se font les fabricants de génériques prend la forme de baisses de prix non pas pour les acheteurs mais plutôt pour les pharmacies. Les fabricants ciblent les pharmacies puisque c'est elles qui décident au bout du compte quels génériques seront mis sur leurs tablettes. Même si les prix sont fixes, les fabricants de génériques doivent persuader les pharmacies de choisir leurs produits et, pour ce faire, leur offrir des ristournes généreuses. C'est la stratégie qu'utilisent les fabricants pour accroître leurs parts de marché et, par conséquent, les réductions de prix bénéficient aux pharmacies plutôt qu'à l'assureur-payeur ou au patient.
À l'été 2010, l'Ontario annonçait qu'elle réduisait significativement le prix des
génériques pour réduire l'utilisation des ristournes. De 2010 à 2012, les prix des génériques sont passés graduellement de 50% à 25% du prix du médicament breveté (Moulton 2011). Les autres provinces ont suivi la tendance, réduisant à leur tour le prix de leurs génériques. Depuis le 1er mai 2013, l'Alberta rembourse même ses génériques à seulement 18% des prix des médicaments brevetés, et le Québec a suivi en reprenant ce même taux en vertu de sa politique qui exige de tous les fabricants de médicaments d'offrir le meilleur prix disponible au Canada (Thibodeau 2013).
A priori, on pourrait penser que ces mesures rectifient le tir et que ces baisses
importantes de prix des médicaments génériques permettent aux Canadiens de réaliser des économies majeures (par l'élimination partielle du régime des ristournes) sans devoir se doter d'un régime public universel d'assurance-médicaments et sans même se doter de moyens minimaux de coordination des achats à travers le pays ou encore au sein des provinces. Pourtant, le rapport, Argumentaire économique pour un régime universel d'Assurance-médicaments (Gagnon et Hébert 2010), émettait déjà une mise en garde contre une politique de prix fixe pour les génériques étant donné que peu importe les pourcentages fixés, elle empêche d'obtenir les bénéfices découlant de la concurrence de marché (Hollis 2009). Le rapport indiquait aussi que sans régime public universel ou sans coordination entre les provinces, les baisses de prix des génériques par le régime public n'allaient pas nécessairement se traduire en économies pour l'ensemble des Canadiennes et des Canadiens. L'une des raisons réside dans la fragmentation du système de remboursement par la dualité public/privé au sein des provinces. En effet, dans un système fragmenté, les pharmacies peuvent compenser les baisses de profits découlant de la fixation des prix par les régimes publics en augmentant d'autant les frais pour les régimes privés ou pour les citoyens sans couverture. C'est précisément ce qui s'était produit en Ontario en 2006 (Silversides 2009a; 2009b; Nguyen 2012).
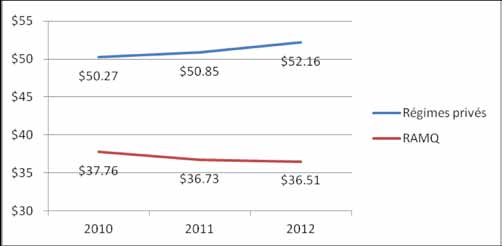
Ainsi, lorsque des documents internes d'un gestionnaire d'avantages sociaux
(Telus Santé) ont fait l'objet d'une fuite dans les médias en juin 2013, il n'était nullement surprenant d'apprendre que les baisses de prix des génériques n'avaient jamais eu lieu au Québec (Couture 2013). Alors que les prix des médicaments génériques diminuaient officiellement de moitié au Québec entre 2010 et 2012, passant de 50% à 25% du prix du médicament breveté, le coût moyen par prescription (dont plus de 60% sont faites avec des génériques) a légèrement augmenté. Plus précisément, le coût moyen par prescription au régime public a
d'as Vers une politique r
e-médicaments au Canada
diminué de 5.5%3 pour la Régie de l'Assurance-maladie du Québec (RAMQ) alors
inué de 5 oût mo
.5%3 po yen par prescription n'
ur la Régie de l'Assurance a pas diminué mais a plut
ôt augmenté de 6.4%
maladie du Québec (RAMQ) alors que le coût
pour les régimes priv
moyen par prescription n' és d'assurance-médicaments au Québec. L
a pas diminué mais a plutôt augmenté de 6.4% es pharmacies ont
pour les régimes
ompensé les bais
ses de prix en augmentant drastiquement le coût des fr
médicaments au Québec. Les pharmacies ont ainsi compensé les baisses ais
e pour les régimes privés. De telles dynamiques semblent a
augmentant drastiquement le coût des frais d'
ordonnance pour les régimes privés.
De t dans les provinces de l'Ouest canadien et les territoires où les fr
elles dynamiques semblent avoir lieu aussi dans les provinces de l'
Ouest canadien et les e
moyens par prescription pour les r
territoires où les frais d'
égimes privés ont augmenté jusqu'
ordonnance moyens par prescription pour les régimes pri à 5.5% de 20
augmenté jusqu' s Scripts Canada 2012).
à 5.5% de 2011 à 2012 (Express Scripts Canada 2012).
Coût moyen d'
yen d'une prescription au Québec pour le r
une prescription au Québe
égime public et les régimes
c pour le régime public et les régimes privés de 2010
privés de 2010 à 2012
Source : Telus Santé
Source : Telus Santé
Une étude du magazine Protégez-Vous publiée en octobre 2011 (Meilleur et
Une étude du magazine Proté
11) a montr publiée en octobre 2011 (Meilleur et Lambert
é que les marges de pr
ofit des pharmaciens au Québec
2011) a montré que les marges de profit des pharmaciens au Québ
sur les médicaments génériques achetés par des r
égimes prives médi
és d'as caments
médicaments sont très généreuses. L'enquête avait été menée auprès de 320
génériques achetés par des régimes privés d'assurance-‐médicaments sont très généreuses.
pharmacies et analysait le prix payé par un régime privé d'assurance-médicaments
L'enquête avait été menée auprès de 320 pharmacies et analysait le prix payé par un régime
pour les versions génériques du Pantoloc, Lipitor, Glucophage, Norvasc et Effexor. Si
privé d'assurance-‐médicaments pour les versions génériques du Pantoloc, Lipitor,
ces médicaments avaient un prix coûtant (prix du médicament + marge du grossiste)
Glucophage, Norvasc et Effexor. Si ces médicaments avaient un prix coûtant (prix du
moyen de 17.77$ pour les pharmacies4, celles-ci les revendaient en moyenne à
médicament + marge du grossiste) moyen de 17.77$ pour les pharmacies4, celles-‐ci les
43.53$, donc en y ajoutant des frais d'ordonnance moyens de 25.76$. Il s'agit d'une
e de 145% pour le pharmacien. Notons que le régime public payait
3 À noter que le coût moyen des prescriptions inclut le prix que reçoit le manufacturier, la marge du grossiste et
les frais d'ordonnance usuels du pharmacien. Les frais d'ordonnance remboursés par la RAMQ sont un montant
À not rescriptio
er que le c n, selon
en des prtes entre le Ministère de la san
escriptions inclut le prix que r té et
oit le manufices soci
, la mar Québec
ge du grossiste et
et l'Association q
ais d'or ise des p
donnanc harmaciens propriétaires
e usuels du pharmacien. L , les
e r e par prescription sont passés de
emboursés par la RAMQ sont un montant
e pour chaque prescription, selon les ententes entre le Ministère de la santé et des services sociaux du
Québec et l'Association québécoise des pharmaciens propriétaires, les frais d'ordonnance par prescription sont passés de 8.44$ en 2010 à 9$ en 2012.
4 À noter que selon la loi, en 2011, jusqu'à 20% de ce prix pouvait retourner en ristournes aux pharmacies.
4 À noter que selon la loi, en 2011, jusqu'à 20% de ce prix pouvait retourner en ristournes aux pharmacies.
Chapitre 3. Aboutissement des politiques pharmaceutiques du Canada dans un système fragmenté
seulement 8.44$ pour les frais d'ordonnance pour ces mêmes produits, soit moins du tiers que ce que paient les régimes privés.
Cet exemple montre bien comment dans un système d'assurance-santé
fragmenté (public/privé) une baisse de coûts quelque part dans le système se traduit souvent par une augmentation des coûts ailleurs au sein même du système. Les économies réalisées par certains peuvent équivaloir en fait au simple transfert de coût sur autrui et une telle dynamique de travail en silo ne permet pas de contrer efficacement la hausse annuelle des coûts.
3.2. Multiplication des ententes confidentielles (Product Listing Agreements)
Depuis 2006, le modèle d'affaires des firmes pharmaceutiques pour la fixation
des prix des médicaments brevetés a grandement évolué. Il est passé de la transparence relative (le prix affiché est le prix payé) à celui de la confidentialité (ententes secrètes). Cette stratégie devenait nécessaire pour les firmes car plusieurs pays, dont le Canada, régulent le prix des médicaments brevetés en comparant les prix officiels payés à l'étranger pour les mêmes médicaments. Afin de contourner cette régulation, les compagnies pharmaceutiques maintiennent désormais des prix internationaux officiels élevés, mais consentent des rabais confidentiels à certains acheteurs. Comme il s'agit d'ententes confidentielles, ces ententes n'affectent pas le prix officiel qui demeure élevé. Ce type d'ententes est devenu la nouvelle norme pour les régimes publics d'assurance-médicaments à travers le monde. Si elles peuvent prendre plusieurs formes comme des ententes prix-volume ou des ententes de partage de risques, elles se résument souvent à de simples rabais consentis aux acheteurs (Bourassa-Forcier et Noël 2012; Chown 2010).
Ne pas négocier de rabais s'avère coûteux. Aux États-Unis, le régime Medicare
(qui couvre les personnes âgées) refuse de négocier les mêmes rabais que le programme Medicaid (qui couvre les familles à faible revenus) afin de ne pas porter atteinte aux intérêts des firmes pharmaceutiques. En refusant de négocier des rabais importants sur les prix officiels, le régime Medicare incite ainsi les firmes à fixer le prix officiel de leurs médicaments à des niveaux très élevés. Les firmes gonflent ainsi leur prix officiel, quitte à octroyer des rabais avec les acheteurs qui acceptent de négocier leurs prix. Le Congressional Budget Office des États-Unis (2011) estime que ce refus de négocier les prix pour le régime Medicare coûtera aux contribuables américains 112 milliards de dollars dans les dix prochaines années.
La plupart des régimes publics d'assurance-médicaments des provinces
canadiennes ont adopté des ententes confidentielles nommées « Product Listing Agreements » (PLA). Ces ententes consistent à rembourser un médicament à son prix officiel (c'est-à-dire à un prix relativement élevé) en échange de ristournes confidentielles. D'aucuns prétendront alors que le problème est réglé puisque les
d'as Vers une politique r
e-médicaments au Canada
acheteurs publics au Canada utilisent leur pouvoir d'achat pour obtenir des rabais confidentiels.
Toutefois, sous leur forme actuelle, ces ententes confidentielles permettent
l'obtention de rabais que par le transfert de coûts sur autrui. Ce transfert s'effectue de trois façons : on augmente le prix payé par les patients, on augmente le prix payé par les régimes privés, et on augmente le prix payé par les autres provinces incapables de négocier des rabais aussi substantiels.
Dans le cas des provinces comme la Colombie-Britannique, la Nouvelle-Écosse,
l'Alberta, le Québec ou la Saskatchewan, on demande aux patients de payer une quote-part de 30% à 35% du coût des médicaments ou encore de payer le plein prix des médicaments jusqu'à ce que ces dépenses atteignent un certain pourcentage de leur revenu annuel. Si la province accepte de lister un nouveau médicament sur son formulaire provincial5 parce qu'elle a réussi à obtenir un rabais substantiel, la quote-part ou la franchise du patient doit toujours être payée à partir du prix officiel et non à partir du prix négocié derrière des portes closes. En d'autres termes, si, par exemple, une province obtient un rabais confidentiel de 75% pour un médicament spécifique, le patient doit toujours payer sa quote-part de 30% du prix officiel. La quote-part déboursée par le patient peut donc, au final, s'avérer supérieure au prix réel du produit. Les économies des régimes publics se font ici en prélevant une taxe indirecte aux dépens des malades qui ignorent l'existence de prix officiels et de prix négociés.
Les régimes privés d'assurance-médicaments ne négocient pas de tels rabais.
En fait, 95% des régimes privés au Canada possèdent des formulaires ouverts et acceptent de rembourser tout nouveau médicament sur le marché, quel que soit le prix, et sans évaluation de leur valeur thérapeutique (Martinez 2011). Les régimes privés plus restrictifs se basent normalement sur les formulaires du régime public d'assurance-médicaments de la province afin de ne rembourser que les médicaments dont la valeur thérapeutique est considérée suffisante par rapport au coût du produit. Les PLA viennent troubler les cartes car on peut alors lister sur les formulaires de nouveaux médicaments à haut prix et sans grande valeur thérapeutique. Dans tous les cas, les régimes privés se retrouvent à payer un prix officiel artificiellement gonflé.
De plus, les médecins considèrent souvent les formulaires publics provinciaux
comme un gage de bonne valeur thérapeutique. Les PLA créent ainsi une « illusion de valeur » pour les médecins qui peuvent alors adopter des habitudes de prescription irrationnelles (Canadian Leadership Council Drug Evaluation 2012). L'impact des PLA est non seulement d'obliger les régimes privés à payer des prix artificiellement
5 Le formulaire provincial est la liste de tous les médicaments que le régime d'assurance public d'une province
accepte de rembourser.
Chapitre 3. Aboutissement des politiques pharmaceutiques du Canada dans un système fragmenté
gonflés pour les médicaments, mais aussi de payer pour des habitudes de prescription plus coûteuses de la part des médecins.
Finalement, les PLA sont un moyen efficace de dresser les provinces les unes
contre les autres par la stratégie du « whipsawing ». Par exemple, puisque l'Ontario possède le régime public d'assurance-médicaments le plus important, cette province réussit à négocier les rabais les plus importants. Supposons que l'Ontario obtient un rabais confidentiel de 60% sur un nouveau médicament anti-cancer coûtant 50 000$ par traitement mais dont les bénéfices thérapeutiques sont maigres (par ex. : prolongement de la vie de cinq mois en moyenne mais occasionnant des effets secondaires importants réduisant la qualité de vie). Grâce aux rabais obtenus, le prix du médicament est maintenant 20 000$ pour l'Ontario. La province peut alors considérer que les bénéfices thérapeutiques du médicament en valent le coût. Supposons toutefois que pour le même médicament la Nouvelle-Écosse ou le Manitoba ne peut accéder qu'à des rabais confidentiels de 20%. Le médicament coûte alors 40 000$. Il serait peut-être raisonnable pour ces provinces de considérer que le rapport coûts-bénéfices ne justifie pas le remboursement du médicament et que cet argent serait mieux dépensé avec d'autres thérapies anti-cancer. Mais une telle décision rationnelle ne met pas fin aux difficultés. Au contraire, il y a fort à parier que certaines associations de patients, souvent largement financées par les firmes pharmaceutiques, feront pression pour que ces provinces remboursent le même médicament que l'Ontario, même s'il leur en coûte 200% du prix ontarien. Face à la pression médiatique de certains de ces groupes, le ministre de la santé de la province n'a souvent d'autres choix que d'accepter de rembourser des médicaments, même si le rapport coût-bénéfice est simplement disproportionné (Gagnon 2012a).
Sous leurs formes actuelles, les PLA ne sont pas des stratégies viables pour
contenir la hausse des coûts des médicaments au Canada. Toutefois, comme de nombreuses organisations publiques et privées fonctionnent en silo, les PLA peuvent être une façon de boucler le budget d'une assurance-médicaments publique d'une province en pelletant les coûts ailleurs dans le système. Ces PLA sont très attrayants pour les régimes publics car ils permettent de réduire les coûts du régime mais aussi parce que, lorsqu'ils prennent la forme d'ententes prix-volume6, les PLA permettent de mieux planifier les coûts à terme. Dans ces conditions, les PLA semblent être là pour rester.
Idéalement, l'ensemble des pays négocieraient les prix des médicaments brevetés
en toute transparence. À la lumière de la situation décrite plus haut et des difficultés qui en découlent, et puisqu'on ne peut pas se débarrasser des PLA, il faut au
6 Dans le cadre d'une entente prix-volumes, un organisme public accepte de rembourser un prix officiellement
élevé pour un nouveau produit et obtient en échange des rabais sous la forme de plafond de dépenses. Ainsi, on négocie non seulement un prix mais aussi un volume de vente. Si ce dernier est dépassé, le manufacturier doit s'engager à rembourser la différence.
d'as Vers une politique r
e-médicaments au Canada
minimum les rendre démocratiquement acceptables. Pour ce faire, quatre conditions doivent être observées :
1. Les franchises doivent être éliminées, et les quotes-parts payées par
les patients ne doivent pas être fixées en proportion du prix officiel. Le mieux serait d'éliminer simplement la quote-part, comme l'a fait l'Écosse, l'Irlande du Nord ou le Pays de Galles afin de réduire d'autant plus les frais d'administration. Si le régime public tient à imposer une quote-part, il devrait s'agir d'une quote-part fixe par prescription ou liée au prix réel.
2. Le même prix doit s'appliquer à tous au sein d'une province pour éviter le
pelletage des coûts.
3. Le même prix doit s'appliquer à l'ensemble des provinces pour éviter les
stratégies dites de « whipsawing » qui dressent des provinces les unes contre les autres et engendrent des inégalités.
4. Il faut s'assurer que de tels accords ne biaisent pas les habitudes de
prescription des médecins en envoyant un mauvais signal quant à la valeur thérapeutique réelle du produit.
Autrement dit, de telles ententes confidentielles pourraient avoir un mérite
réel si nous étions dotés d'un régime public universel pancanadien d'assurance-médicaments sans franchise et sans quote-part payée en proportion du coût des médicaments et si nous pouvions aussi assurer que les habitudes de prescription des médecins restent fondées sur les preuves cliniques et non sur les campagnes promotionnelles des firmes. Si la couverture publique universelle était organisée par chacune des provinces plutôt que par un régime pancanadien, les provinces devraient au minimum se doter des capacités institutionnelles nécessaires pour négocier ensemble, plutôt que les unes contre les autres, les rabais confidentiels. La mise en place d'un pôle d'achat groupé des provinces, que nous analysons dans la section suivante, peut s'avérer une excellente façon d'établir une telle collaboration interprovinciale.
3.3. Mise en place d'un pôle d'achat groupé pour les médicaments
brevetés et génériques
En septembre 2010, le Conseil de la Fédération, qui regroupe les premiers
ministres de l'ensemble des provinces et territoires au Canada, annonçait la mise sur pied d'un pôle d'achat groupé pour les médicaments brevetés onéreux. En 2012, le Conseil de la fédération annonçait qu'il étendait le rôle du pôle d'achat groupé (renommé « Pan Canadian Pricing Alliance ») pour inclure l'achat de certains médicaments génériques. Depuis, cette alliance pancanadienne7 pour l'achat groupé de médicaments a procédé à l'achat groupé de seulement six médicaments
7 Ce « Pan Canadian Pricing Alliance » n'inclut toutefois pas le Québec qui refuse de se joindre à cette initiative.
Chapitre 3. Aboutissement des politiques pharmaceutiques du Canada dans un système fragmenté
génériques en 2013 (Conseil de la fédération 2013), quatre médicaments génériques en 2014 (Conseil de la fédération 2014), et sept médicaments brevetés. Des négociations seraient en cours pour l'achat de 13 autres médicaments brevetés (MacArthur 2013) en vertu de ce mécanisme.
L'idée d'un pôle d'achat groupé est l'une des meilleures stratégies mises en place
au Canada pour contenir les coûts des médicaments. Non seulement cette stratégie peut réduire substantiellement le prix des médicaments génériques, elle permet de s'assurer que les médicaments brevetés sont achetés à un prix qui reflète davantage la valeur thérapeutique additionnelle du produit. Un tel pôle d'achat groupé permet en fait de négocier des PLA sans pelleter les coûts sur les autres provinces (le problème de pelletage de coûts aux patients et aux régimes privés reste toutefois entier).
Ces dernières années le secteur pharmaceutique s'est caractérisé par l'émergence
d'un nouveau modèle d'affaires basé sur les médicaments de niche à très haut prix et la croissance rapide des coûts en médicaments biologiques pour lesquels on ne peut produire de produits génériques. Un pôle d'achat groupé qui pourrait mettre en place un système de prix de référence reste des plus recommandables pour assurer un accès à prix abordable aux nouveaux traitements à tous les Canadiens et Canadiennes (Grootendorst et Hollis 2011).
Selon Diane MacArthur (2013), sous-ministre adjointe responsable du régime
public ontarien d'assurance-médicaments, un tel pôle est toutefois confronté à plusieurs obstacles : 1 – l'absence de formulaire national tout comme la variété et la multiplicité des cadres réglementaires empêche une véritable coordination des achats; 2 – la participation de chaque province est volontaire alors que les ressources pour négocier manquent; 3 – la structure de gouvernance et la logistique des opérations restent à développer. Il faut aussi mentionner qu'un obstacle potentiel provient du fait que l'Ontario est la pièce centrale d'un tel pôle d'achat puisque cette province représente 56% du marché couvert par le pôle d'achat (soit le total des dépenses des régimes publics provinciaux ou territoriaux excluant le Québec). Ce pôle d'achat repose donc essentiellement sur la bonne volonté de l'Ontario qui accepte de partager son pouvoir de négociation avec les autres provinces. Si l'Ontario pouvait obtenir des rabais plus importants en faisant cavalier seul, à savoir en se concentrant sur les PLA provinciaux, alors la survie du pôle d'achat serait rapidement en péril.
Il n'en demeure pas moins qu'un tel pôle d'achat constitue un pas dans la bonne
direction. Les compagnies pharmaceutiques elles-mêmes ne voient pas d'un mauvais œil une plus grande coordination de la négociation des prix. Le Canada est en soi un petit marché, et la fragmentation des négociations pour les régimes publics entre chaque province et territoire est une tracasserie pour les firmes. Par exemple, dans une présentation en février 2013 abordant cette fragmentation du système canadien de remboursement des médicaments, Claudia Neuber, directrice des ventes (Director of Pricing and Contracting) au Canada pour la firme AstraZeneca, expliquait
d'as Vers une politique r
e-médicaments au Canada
que l'immense complexité du système canadien de remboursement devenait un véritable obstacle pour l'entrée de médicaments novateurs sur le marché. Certaines firmes considèrent même que la multiplication des investissements en ressources nécessaires pour négocier l'accès à de si petits marchés n'en vaut simplement plus la chandelle (Neuber 2013).
Un pôle d'achat groupé est essentiel pour standardiser le processus d'achat des
médicaments brevetés au Canada et permettre à toutes les provinces de bénéficier des rabais maximum. Ces rabais restent toutefois confidentiels, comme pour les PLA. Un pôle d'achat groupé ne permet pas d'assurer que les économies obtenues pour les régimes publics deviennent nécessairement des économies pour l'ensemble des Canadiens et des Canadiennes puisque les régimes privés et les personnes non-assurées continuent à payer leur médicament à un prix officiel qui continue d'augmenter.
Pour ce qui est des génériques, le manque d'uniformité provinciale des régimes
mine aussi tout le processus de négociation groupé. Par exemple, les différences entre les modes de remboursement et les parties prenantes dans chaque province obligent le pôle d'achat groupé à négocier un prix toujours en termes de pourcentage de prix des médicaments brevetés (soit 18%), plutôt qu'un prix absolu le moins cher suite à un véritable appel d'offre. Les résultats restent décevants à cet égard. Fixer le prix des génériques en termes de pourcentage des prix des brevetés n'est pas une politique optimale dans le cadre d'un secteur où existe une concurrence de marché (Hollis 2009). De plus, les prix des génériques au Canada restent extrêmement élevés si on les compare à des pays qui utilisent les forces du marché pour obtenir de meilleurs prix, comme c'est le cas aux États-Unis ou en Nouvelle-Zélande. Si les problèmes de coordination interprovinciale empêchent une négociation effective des prix absolus des produits génériques et qu'on doit s'en tenir à maintenir le prix des génériques en termes de pourcentage des prix des médicaments brevetés, alors une tarification régressive (réduction du pourcentage du prix du médicament breveté avec l'augmentation du nombre de concurrents génériques) devrait être explorée (Cambourieu et al. 2013).
Les prix des médicaments génériques restent très élevés au Canada par rapport
aux autres pays. Une étude du Système national d'information sur l'utilisation des médicaments prescrits (SNIUMP 2013) comparant systématiquement les prix de l'ensemble des génériques au Canada par rapport aux États-Unis, à l'Allemagne, la France, le Royaume-Uni, la Suisse, la Suède et l'Italie, montrait qu'en 2011 les médicaments génériques au Canada étaient en moyenne 54% plus chers que dans ces autres pays. Les 50 génériques les plus vendus en Ontario, province dont les prix des génériques étaient déjà passés à 25% du prix du médicament d'origine en 2011, étaient en moyenne 82% plus chers qu'aux États-Unis (SNIUMP 2013).
Une récente étude comparait les différences de prix des 82 produits génériques
les plus populaires entre l'Ontario, les États-Unis et la Nouvelle-Zélande (Law 2013a). Alors que l'Ontario était la province canadienne qui payait le moins cher pour ses
Chapitre 3. Aboutissement des politiques pharmaceutiques du Canada dans un système fragmenté
génériques, elle payait tout de même en moyenne le double du prix que le meilleur prix disponible dans les pays comparateurs. Pour les cinq produits génériques les plus vendus, l'Ontario payait de 5 à 25 fois plus cher que le meilleur prix disponible.
Comparaison des prix des génériques
Comparaison des prix des génériques
Comparaison des prix des génériques 6
Comparaison des prix des génériques les plus v
Comparaison des prix des génériques
Comparaison des prix des génériques
endus en Ontario par rapport
les plus vendus en Ontario par rapport aux prix des
les plus vendus en Ontario par rapport aux pri
les plus vendus en Ontario par rapport aux pri x des
les plus vendus en Ontario par rapport aux prix des
les plus vendus en Ontario par rapport aux prix des
aux prix des Éta
Étatsts-Unis et de la Nouv
-‐Unis et de la N
États-‐ -‐
Comparaison des prix des génériques
Comparaison des prix des génériques
Comparaison des prix des génériques
Comparaison des prix des génériques ouvelle
Unis et de la N
Unis et de la N
Unis et de la N
Unis et de la N
Unis et de la N
ouvelle-‐ Zélande (¢ par c
Comparaison des prix des génériques
(¢ par comprimé), 2012
(¢ par comprimé),
(¢ par comprimé),
(¢ par comprimé),
(¢ par comprimé),
2012 ), 20
les plus vendus en Ontario par rapport aux pri
les plus vendus en Ontario par rapport aux pri
les plus vendus en Ontario par rapport aux pri
les plus vendus en Ontario par rapport aux pri
les plus vendus en Ontario par rapport aux pri
2012 12
les plus vendus en Ontario par rapport aux pri
États -‐Unis et de la N
Unis et de la N
Unis et de la N ouvelle
ouvelle -‐Zélande
Zélande (¢ par comprimé),
Unis et de la Nouvelle-‐Zélande
(¢ par comprimé),
(¢ par comprimé),
(¢ par comprimé), 2012
(¢ par comprimé), 2012
Sour: Law 2013b
: Law 2013b
: Law 2013b
: Law 2013b
e ee e Si l'Ontario s'
: Law 2013b
: Law 2013b était dot
: Law 2013b
és institutionnelles pour mieux utiliser les
f or c es du mar
ché comme le font ces autres pays, la province aurait pu économiser
Si l'Ontario s'
était dotée des capacités institutionnelles pour mi
44 millions de dollars sur le c
était dotée des capacités institutionnelles pour miux util
oût des génériques (La
était dotée des capacités institutionnelles pour mi
était dotée des capacités institutionnelles pour mie
était dotée des capacités institutionnelles pour mie
r l ces du
s forces du
s for ces du
Si l' marché comme le font ces autres pays,
Si l'Ontario s'
la province aurait pu économiser jusqu'
timer à 642 millions de dollars les éc
marché comme le font ces autres pays,
marché comme le font ces autres pays, onomies pot
marché comme le font ces autres pays,
marché comme le font ces autres pays,
marché comme le font ces autres pays,
entielles pour l'
était dotée des capacités institutionnelles pour mi
était dotée des capacités institutionnelles pour mie
était dotée des capacités institutionnelles pour mie
était dotée des capacités institutionnelles pour mi eux util
était dotée des capacités institutionnelles pour mi
s for e à 244
la province aurait pu économiser jusqu'
la province aurait pu économiser jusqu'
la province aurait pu économiser jusqu'
la province aurait pu économiser jusqu'
la province aurait pu économiser jusqu' mi
s forces du
de dollars sur le coût des génériques (Law 2013a). On peut estimer à 64
aient générer l'
marché comme le font ces autres pays,
marché comme le font ces autres pays,
marché comme le font ces autres pays, achat systéma
marché comme le font ces autres pays,
sur le coût des génériques (Law 2013a). On peut estimer à 64
la province aurait pu économiser jusqu'
la province aurait pu économiser jusqu'mi
sur le coût des génériques (Law 2013a). On peut estimer à 64
la province aurait pu économiser jusqu'
sur le coût des génériques (Law 2013a). On peut estimer à 64
la province aurait pu économiser jusqu'
sur le coût des génériques (Law 2013a). On peut estimer à 64 l
sur le coût des génériques (Law 2013a). On peut estimer à 64l
tique des génériques en rio
à 244 lide dollars
la province aurait pu économiser jusqu'
de dollars millions
les économies potentielles pour l'
ensemble du Canada que pour
les économies potentielles pour l'
les économies potentielles pour l'
les économies potentielles pour l' enc
les économies potentielles pour l'
ensemble du Canada que pour
sur le coût des génériques (Law 2013a). On peut estimer à 642
sur le coût des génériques (Law 2013a). On peut estimer à 64
sur le coût des génériques (Law 2013a). On peut estimer à 64e
ensemble du Canada que pour
sur le coût des génériques (Law 2013a). On peut estimer à 64
ensemble du Canada que pour
ensemble du Canada que pournt générer l'
ensemble du Canada que pour e
nt générer l'
nt générer l' achat
sur le coût des génériques (Law 2013a). On peut estimer à 64
nt générer l'
nt générer l'
achat ons de dollars
rsystématique des génériques en recourant davantage aux forces d
eprésente 38% des ventes de médicaments pr
les économies potentielles pour l'
les économies potentielles pour l'
les économies potentielles pour l' ensemble du Canada que pour
les économies potentielles pour l'
ensemble du Canada que pour
ensemble du Canada que pour rai
rai e e la concurr
escrits au Canada).
systématique des génériques en recourant davantage aux forces d
nt générer l'
systématique des génériques en recourant davantage aux forces d
ensemble du Canada que pour
nt générer l'
systématique des génériques en recourant davantage aux forces d
nt générer l'
systématique des génériques en recourant davantage aux forces d
systématique des génériques en recourant davantage aux forces d
ence de marché
e la concurrrai
achat ence de marché
ence de marché
e la concurrnt générer l'
ence de marché
ence de marché
ence de marché
(si on considère que l'Ontario représente 38% des ventes de
(si on considère que l'
(si on considère que l'
systématique des génériques en recourant davantage aux forces d
(si on considère que l'
systématique des génériques en recourant davantage aux forces d
(si on considère que l'
(si on considère que l'
médicaments prescrits au
Ontario représente 38% des ventes de
systématique des génériques en recourant davantage aux forces d
Ontario représente 38% des ventes de
systématique des génériques en recourant davantage aux forces d médicaments prescrits au
e la concurrence de marché
médicaments prescrits au
systématique des génériques en recourant davantage aux forces d
Ontario représente 38% des ventes de
Ontario représente 38% des ventes de
Ontario représente 38% des ventes de
e la concurrence de marché
médicaments prescrits au
e la concurrence de marché
e la concurrence de marché
médicaments prescrits au
e la concurrence de marché
médicaments prescrits au ence de marché
(si on considère que l'
(si on considère que l'
(si on considère que l'
(si on considère que l'
(si on considère que l'Ontario représente 38% des ventes de
(si on considère que l'
Ontario représente 38% des ventes de
Ontario représente 38% des ventes de médicaments prescrits au
Ontario représente 38% des ventes de médicaments prescrits au
médicaments prescrits au
médicaments prescrits au
médicaments prescrits au
3.4. Multiplication des pénuries de médicaments
3. Multiplication des pénuries de médicaments
es pénuries de médicaments se sont multipliées a
Multiplication des pénuries de médicaments
Multiplication des pénuries de médicaments
Multiplication des pénuries de médicaments
Multiplication des pénuries de médicaments
u Canada depuis 2008,
ertaines pénuries de médicaments génériques injectables en 20
Multiplication des pénuries de médicaments
Multiplication des pénuries de médicaments
Multiplication des pénuries de médicaments
Multiplication des pénuries de médicaments
Multiplication des pénuries de médicaments
12 ont révélé
Les pénuries de médicaments se sont multipliées au Canada depui
au grand jour l'ampleur du problème, notamment à la suit
Les pénuries de médicaments se sont multipliées au Canada depui
Les pénuries de médicaments se sont multipliées au Canada depui
Les pénuries de médicaments se sont multipliées au Canada depui
Les pénuries de médicaments se sont multipliées au Canada depui
Les pénuries de médicaments se sont multipliées au Canada depui
mais certaines
e d'un incendie dans les
s 2008, mais certaines
mais certaines
s 2008, mais certaines
s 2008, mais certaines
mais certaines
pénuries de médicaments génériques injectables en 2012 ont révé
installations de la compagnie Sandoz (Gagnon 20
Les pénuries de médicaments se sont multipliées au Canada depui
Les pénuries de médicaments se sont multipliées au Canada depui
Les pénuries de médicaments se sont multipliées au Canada depui
lé au grand jour l'
pénuries de médicaments génériques injectables en 2012 ont révé
pénuries de médicaments génériques injectables en 2012 ont révé
Les pénuries de médicaments se sont multipliées au Canada depui
s 2008, mais certaines
pénuries de médicaments génériques injectables en 2012 ont révé
s 2008, mais certaines
s 2008, mais certaines
pénuries de médicaments génériques injectables en 2012 ont révé
pénuries de médicaments génériques injectables en 2012 ont révé
ous les cas, le pr
mais certaines
lé au grand jour l' oblème
lé au grand jour l'ampleur
s 2008, mais certaines
lé au grand jour l'ampleur
lé au grand jour l'
lé au grand jour l' ampleur
notamment à la suite d'
du problème, tock n'es
notamment à la suite d'
notamment à la suite d'
notamment à la suite d'nce
notamment à la suite d' ndi
nce dans les i
nstallations de la compagni
oblème canadien. Il s'
dans les i
pénuries de médicaments génériques injectables en 2012 ont révé
dans les i
pénuries de médicaments génériques injectables en 2012 ont révé
dans les i
pénuries de médicaments génériques injectables en 2012 ont révé
pénuries de médicaments génériques injectables en 2012 ont révé
dans les i
pénuries de médicaments génériques injectables en 2012 ont révé
dans les i agit d'un pr
lé au grand jour l'
pénuries de médicaments génériques injectables en 2012 ont révé
lé au grand jour l'ampleur
lé au grand jour l'
lé au grand jour l'
nstallations de la compagni
nstallations de la compagni
nstallations de la compagni
lé au grand jour l'
nstallations de la compagni e
Sandoz (Gagnon 2012d).
mais des spécificit
és r Dans tous les cas,
Sandoz (Gagnon 2012d).
Sandoz (Gagnon 2012d).
notamment à la suite d'
notamment à la suite d'
Sandoz (Gagnon 2012d).
notamment à la suite d'
notamment à la suite d'
Sandoz (Gagnon 2012d).
notamment à la suite d'un i
nce le problème des ruptures de stock n'
Dans tous les cas,
Dans tous les cas, titutionnelles ont aggr
dans les i
notamment à la suite d'
Dans tous les cas,
Dans tous les cas,
Dans tous les cas,
dans les i
dans les i
dans les i ncendie
dans les i
est pas un
nstallations de la compagni oblème au
le problème des ruptures de stock n'
nstallations de la compagni
le problème des ruptures de stock n'e
nstallations de la compagni e
nstallations de la compagni
nstallations de la compagni est pas un
est pas un
nstallations de la compagni
le problème des ruptures de stock n'est pas un
le problème des ruptures de stock n'
le problème des ruptures de stock n' est pas un
est pas un
problème canadien.
Sandoz (Gagnon 2012d).
Sandoz (Gagnon 2012d).
Sandoz (Gagnon 2012d).
Sandoz (Gagnon 2012d). Il s'
problème canadien.
problème canadien. agit d'
problème canadien. Il s'
problème canadien. Il s'
Il s' un problème global,
Dans tous les cas,
Sandoz (Gagnon 2012d).
Dans tous les cas,
Dans tous les cas,
Dans tous les cas,
Dans tous les cas,
mais des spécificités régleme
un problème global,
le problème des ruptures de stock n'
un problème global,
Dans tous les cas,
le problème des ruptures de stock n'
un problème global,
le problème des ruptures de stock n'
le problème des ruptures de stock n'
un problème global,
un problème global,
mais des spécificités régleme
mais des spécificités régleme ntaires et
est pas un
le problème des ruptures de stock n'
est pas un
mais des spécificités régleme
est pas un
est pas un
mais des spécificités régleme
mais des spécificités régleme
est pas un
institutionnelles ont aggravé le problème au Canada.
problème canadien.
problème canadien.
problème canadien. Il s'
Il s' agit d'
agit d' un problème global,
problème canadien. Il s'agit d'
un problème global,
un problème global,
un problème global,
institutionnelles ont aggravé le problème au Canada.
institutionnelles ont aggravé le problème au Canada.
mais des spécificités régleme
un problème global,
mais des spécificités régleme
institutionnelles ont aggravé le problème au Canada.
mais des spécificités régleme
mais des spécificités régleme
institutionnelles ont aggravé le problème au Canada.
mais des spécificités réglementaires et
mais des spécificités régleme
Certains ont blâmé les mesures de contrôle des coûts pour expliquer la cause
institutionnelles ont aggravé le problème au Canada.
institutionnelles ont aggravé le problème au Canada.
institutionnelles ont aggravé le problème au Canada.
institutionnelles ont aggravé le problème au Canada.
institutionnelles ont aggravé le problème au Canada.
de ces pénuries puisque la recherche du meilleur prix conduirait selon eux à
Certains ont blâmé les mesures de contrôle des coûts pour expli
quer la cause de ces pénuries
Certains ont blâmé les mesures de contrôle des coûts pour expli
Certains ont blâmé les mesures de contrôle des coûts pour expli quer la cause de ces pénuries
quer la cause de ces pénuries
Certains ont blâmé les mesures de contrôle des coûts pour expliquer la cause de ces pénuries
Certains ont blâmé les mesures de contrôle des coûts pour expliquer la cause de ces pénuries
quer la cause de ces pénuries
puisque la recherche du meilleur prix conduirai
puisque la recherche du meilleur prix conduir t selon eux à l
puisque la recherche du meilleur prix conduirai
Certains ont blâmé les mesures de contrôle des coûts pour expli
Certains ont blâmé les mesures de contrôle des coûts pour expli
puisque la recherche du meilleur prix conduirai
Certains ont blâmé les mesures de contrôle des coûts pour expli
Certains ont blâmé les mesures de contrôle des coûts pour expli
puisque la recherche du meilleur prix conduir
puisque la recherche du meilleur prix conduir ai
Certains ont blâmé les mesures de contrôle des coûts pour expli
t selon eux à l'tablissement de
t selon eux à l'
Certains ont blâmé les mesures de contrôle des coûts pour expli
t selon eux à l'é
t selon eux à l''é
tablissement de
tablissement de
tablissement de nisse
quer la cause de ces pénur
quer la cause de ces pénur
tablissement de i
quer la cause de ces pénuri
quer la cause de ces pénur i
quer la cause de ces pénuries
moolistiques partiellement responsables des pénuries (Labrie 2013
puisque la recherche du meilleur prix conduir
puisque la recherche du meilleur prix conduir
puisque la recherche du meilleur prix conduir
puisque la recherche du meilleur prix conduir ai
ai t selon eux à l
t selon eux à l'é
t selon eux à l'
t selon eux à l '
puisque la recherche du meilleur prix conduirai
). Cette explication est
olistiques partiellement responsables des pénuries (Labrie 2013
olistiques partiellement responsables des pénuries (Labrie 2013
tablissement de
tablissement de ). Cette explication est
tablissement de
t selon eux à l
olistiques partiellement responsables des pénuries (Labrie 2013
tablissement de
olistiques partiellement responsables des pénuries (Labrie 2013four
olistiques partiellement responsables des pénuries (Labrie 2013
). Cette explication est
tablissement de
). Cette explication est
). Cette explication est
). Cette explication est
n difficilement recevable puisque le Canada paie ses médicaments
olistiques partiellement responsables des pénuries (Labrie 2013
olistiques partiellement responsables des pénuries (Labrie 2013génériques en moyenne
difficilement recevable puisque le Canada paie ses médicaments
olistiques partiellement responsables des pénuries (Labrie 2013
difficilement recevable puisque le Canada paie ses médicaments génériques en moyenne
). Cette explication est
génériques en moyenne
olistiques partiellement responsables des pénuries (Labrie 2013
difficilement recevable puisque le Canada paie ses médicaments
difficilement recevable puisque le Canada paie ses médicaments
difficilement recevable puisque le Canada paie ses médicaments
). Cette explication est
). Cette explication est
génériques en moyenne
). Cette explication est
). Cette explication est
génériques en moyenne
). Cette explication est
génériques en moyenne
difficilement recevable puisque le Canada paie ses médicaments
difficilement recevable puisque le Canada paie ses médicaments
difficilement recevable puisque le Canada paie ses médicaments génériques en moyenne
difficilement recevable puisque le Canada paie ses médicaments
génériques en moyenne
génériques en moyenne
génériques en moyenne
d'as Vers une politique r
e-médicaments au Canada
l'établissement de fournisseurs monopolistiques partiellement responsables des pénuries (Labrie 2013). Cette explication est difficilement recevable puisque le Canada paie ses médicaments génériques en moyenne beaucoup plus cher que plusieurs pays développés, et il a tout de même connu en 2012 des ruptures de stock plus nombreuses. D'autres ont mis en évidence l'importance de récentes évolutions réglementaires quant à l'inspection des usines en Amérique du Nord ainsi qu'une vague de restructuration globale du secteur générique liée à une série de fusions-acquisitions majeures (Gagnon 2012d). Les cause sont multiples et complexes, mais il est clair que le mode d'approvisionnement peut contribuer à multiplier ou atténuer de telles pénuries (Barthélémy 2013; Cambourieu et al. 2013).
L'approvisionnement en médicaments repose sur une chaîne précaire de
fournisseurs allant de la matière première et des ingrédients actifs aux fabricants, grossistes, distributeurs, pharmacies d'hôpitaux et pharmacies de détail. Toute perturbation dans cette chaîne peut causer d'importantes ruptures de stock. L'Association des pharmaciens du Canada (2010) a bien souligné le problème actuel au Canada :
What is missing in the drug supply chain is any organization or party that holds accountability for the supply chain from a system-wide perspective. Neither government nor any third party has an oversight function for the drug distribution system, and therefore drug supply is dictated in large measure by the market. Due to the reluctance of individual manufacturers to share information on supply and manufacturing problems, it is difficult to predict when shortages will occur, for how long, and affecting which drugs.
Cet état de fait nous ramène au problème de la fragmentation du mode d'achat
des médicaments au Canada. Chaque province achète et négocie elle-même ses médicaments prescrits, et les hôpitaux doivent, quant à eux, négocier eux-mêmes l'approvisionnement de leurs médicaments par l'entremise d'une multitude de pôles d'achats groupés procédant par appel d'offre. Plusieurs souhaiteraient une intervention plus coordonnée par l'entremise de Santé Canada pour entre autres forcer les firmes à déclarer les ruptures de stock. Le gouvernement fédéral refuse toutefois d'intervenir dans le dossier, renvoyant le blâme sur les différents acteurs fragmentés. Il blâme les provinces et les mécanismes d'approvisionnement des hôpitaux comme cause première des pénuries, comme l'a affirmé sans détour la député conservatrice et secrétaire parlementaire au commerce international Kellie Leitch (citée dans Kondro 2012) : « I want to be very clear that I think we understand that this health care and the provision of those medications is a provincial responsibility, a provincial negotiation, a hospital negotiation. »
La position du gouvernement fédéral est pour le moins problématique puisque
même si le problème des ruptures de stock est devenu global, on laisse chaque province et chaque hôpital trouver individuellement des solutions. Étant donné leur manque de moyens, il est difficile pour les hôpitaux ou leurs pôles d'achat groupés de mettre en place les capacités institutionnelles pour atténuer les pénuries. Le
Chapitre 3. Aboutissement des politiques pharmaceutiques du Canada dans un système fragmenté
gouvernement fédéral au Canada n'a rien fait pour pallier au problème et laisse les hôpitaux se débrouiller d'eux-mêmes.
Les parties prenantes de la chaîne d'approvisionnement cherchent toutefois
à se prémunir des pénuries. Certains pôles d'achat comme MedBuy et certains grossistes comme McKesson informent leurs clients sur les ruptures en cours. L'information demeure toutefois incomplète et non accessible à tous (Ottino et al. 2012). Au Canada, le pôle d'achat SigmaSanté, qui achète les médicaments pour différents hôpitaux de Montréal et Laval, s'est démarqué en la matière. Afin d'atténuer et prévenir les ruptures de stock, SigmaSanté inclut dans ses appels d'offre des clauses exigeant la déclaration obligatoire des potentielles ruptures de stock par les fabricants. Cette manière de procéder a permis à SigmaSanté de mettre sur pied un site web (http://www.fridaypm.ca/) qui offre une information publique complète à toutes les parties prenantes sur tous les fabricants et toutes les ruptures de livraison connues.
Toutefois, un tel système est loin d'être idéal puisque les fabricants sont souvent
réticents à déclarer les ruptures de stock potentielles. Afin de pallier aux problèmes de pénuries, la France a mis en place un système de déclaration obligatoire des ruptures de stock prospectives dès 2004 (Ottino et al. 2012). Les États-Unis ont fait de même en 2012 (Stanbrook et Killeen 2012). Puisqu'au Canada les déclarations de rupture de stock ne sont pas imposées par les autorités et sont simplement exigées au sein des clauses d'achat du groupe SigmaSanté, les fabricants réticents à déclarer les ruptures de stock potentielles peuvent facilement contourner ces mesures en refusant de vendre leur produit à ce pôle d'achat spécifique. La fragmentation du système conduit non seulement à empêcher la mise en place de mesures plus efficace pour contrer les ruptures de stock, mais conduit de fait à pénaliser les acheteurs qui adoptent un comportement plus responsable.
Par son contraste, le cas de la France est particulièrement intéressant.
Depuis 2004, une disposition législative oblige les fabricants à informer l'Agence Française de sécurité sanitaire des produits de la santé (AFSSAPS) des difficultés d'approvisionnement, en particulier pour les médicaments indispensables. Lorsqu'elles subviennent, l'AFSSAPS travaille alors activement avec les fabricants pour trouver des solutions palliatives. Depuis 2007, les fabricants doivent obligatoirement déclarer les ruptures de stock six mois à l'avance (Ottino et al. 2012). Les résultats sont probants. En mars 2012, alors que le Canada comptait en moyenne 347.3 ruptures de stock en cours durant le mois, la France n'en a compté que 46.8 (Barthélémy et al. 2012).
Les pôles d'achat groupés sont parfois blâmés pour contribuer à la formation
de monopoles parmi les fournisseurs génériques (Labrie 2013). Dans ce cas, un pôle d'achat unique, comme celui établi en Nouvelle-Zélande, conduirait-il à plus de ruptures de stock? On a vu que ce ne sont pas les pôles d'achat en soi qui causent problème, mais le cadre législatif et réglementaire qui encadre les achats. Des clauses d'indemnisation et de réserve dans les appels d'offre sont nécessaires, et un pôle
d'as Vers une politique r
e-médicaments au Canada
d'achat unique pourrait en fait mieux réussir à se doter de telles clauses, par exemple, en identifiant les médicaments plus sensibles aux ruptures et en désignant des fournisseurs alternatifs.
Mais un pôle d'achat unique, conduirait-il à une plus grande concentration
industrielle parmi les fabricants de génériques? Cette lecture est basée sur une bien mauvaise compréhension du marché global des génériques. Les firmes dominantes du médicament générique connaissent une vague de fusions/acquisitions particulièrement importantes ces dernières années, étant donné l'explosion du marché du générique en cette période où plusieurs brevets importants arrivent à échéance (période du « patent cliff »). Les quatre firmes génériques dominantes qui représentent 40% des prescriptions génériques à travers le monde, soit Teva, Mylan, Sandoz (possédée par Novartis) et Watson, ont toutes recours aux fusions/acquisitions comme stratégie première afin d'accroître leurs parts de marché (Harding 2010). Puisque le secteur est en croissance et que les usines fonctionnent à pleine capacité, ces fusions/acquisition forcent des restructurations importantes sur les chaînes de montage et causent un accroissement des pénuries (Gagnon 2012d).
L'accroissement du pouvoir de monopole dans le secteur des génériques
est actuellement global et ne dépend pas du mode d'achat des médicaments au Canada. En fait, la mise en place d'un pôle d'achat centralisé recourant à des clauses d'achat prudentes pour assurer la stabilité de l'approvisionnement pourrait s'avérer la meilleure façon de réduire les pénuries tout en conservant un pouvoir de marchandage important à une époque où le pouvoir monopolistique des firmes génériques va croissant.
De plus, la crainte de fournisseurs uniques pour certains produits génériques
semble quelque peu irrationnelle si l'on considère que la logique du fournisseur unique est celle qui domine pour les médicaments brevetés. Si le Canada veut vraiment pallier au risque de l'émergence de fournisseurs uniques parmi les produits génériques, il pourrait se doter, comme la Suède, d'une firme générique publique permettant d'éviter les abus dans les prix demandés par les fabricants privés tout en permettant de pallier aux problèmes de certaines ruptures de stock (Gagnon 2012d).
L'actualité dans le secteur pharmaceutique démontre clairement les
problèmes causés par la fragmentation du système d'assurance-médicaments et de l'approvisionnement en médicaments au pays. Au niveau de la politique pharmaceutique au Canada, il semble que le pelletage de coûts et de responsabilités dans la cour du voisin soit devenu un sport national. Les baisses des prix des génériques pour les régimes publics se sont faites au moins en partie sur le dos des régimes privés; les ententes confidentielles permettent aux régimes publics d'équilibrer leurs budgets en pelletant les coûts chez les patients, les régimes privés et les autres provinces; le recours à un pôle d'achat groupé par les provinces est un pas dans la bonne direction, mais jusqu'à présent un tel pôle ne réussit pas à réaliser son plein potentiel pour utiliser de manière optimale les forces du marché. Quant aux pénuries de médicaments, elles démontrent par l'absurde la nécessité
Chapitre 3. Aboutissement des politiques pharmaceutiques du Canada dans un système fragmenté
d'un meilleur encadrement réglementaire et d'une plus grande standardisation dans
les mécanismes d'approvisionnement dans l'ensemble du Canada. Plus que jamais,
le Canada doit se doter des capacités institutionnelles nécessaires pour faire face
aux défis posés par les politiques pharmaceutiques. Il est temps pour le Canada
d'entrer dans le XXIe siècle.
Vers une politique
médicaments au Canada
sur deau c
ollectif de
Chapitre 4
Cette section aborde en premier lieu des éléments plus consensuels quant à la
manière de réformer l'assurance-médicaments. Ensuite, nous verrons en quoi les régimes privés actuels font partie du problème et non de la solution en analysant quatre problèmes structurels associés à l'assurance-médicaments privée : l'écrémage des risques, le gaspillage, les subventions fiscales et les coûts administratifs.
4.1. Un consensus émergent quant aux réformes nécessaires
Comme le notait André Picard (2013) dans The Globe and Mail, un certain
consensus est en train d'émerger quant aux réformes nécessaires de l'assurance-médicaments. Le C.D. Howe Institute, un « think tank » bien connu en politique publique, a endossé en juin 2013 l'idée d'un régime public universel d'assurance-médicaments au Canada en réclamant l'intégration des médicaments prescrits au régime public actuel d'assurance-maladie (Morgan et al. 2013). Nous partageons entièrement les conclusions du C.D. Howe Institute à cet égard. Dans la semaine qui a suivi, l'Association canadienne des compagnies d'assurance de personnes inc. (ACCAP 2013), un lobby d'assureurs privés en santé, a publié un rapport demandant des réformes urgentes dans l'assurance-médicaments pour assurer une meilleure couverture publique et privée. Nous partageons aussi leurs conclusions à bien des égards. Le rapport de l'ACCAP mérite qu'on s'y attarde pour bien comprendre
Chapitre 4. Le fardeau collectif de l'assurance privée
quels types de réformes consensuelles sont absolument nécessaires pour l'assurance-médicaments.
Évidemment, l'ACCAP ne demande pas la mise en place d'un régime public
universel d'assurance-médicaments, mais les réformes proposées vont néanmoins dans la même direction. L'ACCAP demande que l'ensemble de la population canadienne ait accès de manière équitable aux médicaments prescrits, peu importe leur revenu ou leur état de santé. Les réformes proposées par l'ACCAP (2013), 23 en tout, sont à bien des égards les mêmes que celles proposées par ceux qui demandent la mise en place d'un régime public universel d'assurance-médicaments, mis à part le fait que l'ACCAP demande la mise en place d'un régime mixte public-privé où les assureurs privés pourront conserver la meilleure part du marché.
Parmi les éléments consensuels entre les défenseurs d'un régime public universel
et les assureurs privés, tous reconnaissent que le système actuel, complètement fragmenté, est inefficace, inéquitable, et financièrement non-soutenable à terme (Picard 2013). Il faut s'assurer qu'aucun Canadien ou Canadienne ne passe entre les mailles du filet. La trop forte croissance des coûts oblige les assureurs tant publics que privés à contrôler les coûts en limitant la couverture et l'accès aux médicaments en pelletant les coûts ailleurs dans le système ou, trop souvent, directement sur les épaules des patients. Pourtant, si le Canada pouvait aligner ses coûts sur la médiane des pays de l'OCDE, il pourrait économiser 9.6 milliards de dollars par année (ACCAP 2013). Comme le dit le président de l'ACCAP Frank Swedlove dans un communiqué de presse diffusé le 25 juin 2013 :
Il ne fait aucun doute que le système d'assurance médicaments a grandement besoin d'être réformé. La disparité des systèmes au pays à l'heure actuelle gonfle les coûts, crée beaucoup de confusion et, pis encore, entraîne d'importantes difficultés financières pour certains Canadiens devant faire face à ces coûts.
Pour l'ACCAP (2013), les prix des médicaments prescrits ne devraient pas être
différenciés selon l'acheteur. Le même prix devrait s'appliquer à tous, ce qui signifie qu'il faut cesser de recourir aux PLA sous leur forme actuelle puisqu'ils permettent de dresser les acheteurs les uns contre les autres par les stratégies de « whipsawing » et en transférant les coûts aux régimes privés et aux patients (voir section 3.2). De la même façon, l'ACCAP demande une plus grande transparence pour les frais d'ordonnance et les marges des pharmacies. Nous sommes entièrement d'accord avec l'ACCAP sur la nécessité d'un prix unique et d'une transparence accrue sur les revenus des pharmacies.
Dans le rapport de l'ACCAP (2013), les assureurs privés demandent aussi une
réforme en profondeur du mode de régulation des prix des médicaments brevetés au Canada. Par exemple, plutôt que de plafonner les prix pour éviter qu'ils n'atteignent des niveaux excessifs, il faudrait plutôt s'assurer que nous payons les prix les plus bas possibles. Cette approche rejoint entièrement la réforme que nous avions déjà
d'as Vers une politique r
e-médicaments au Canada
explorée dans l'Argumentaire économique pour un régime universel d'assurance-médicaments (Gagnon et Hébert 2010). Pendant trop longtemps, le Canada a offert des prix très généreux pour les médicaments brevetés en espérant que cette approche créerait un environnement d'affaires plus favorable au développement de l'industrie pharmaceutique. Mais cette stratégie économique a échoué. Les Canadiens n'ont aucune raison de payer le prix de leurs médicaments brevetés de 25% à 30% plus chers que la France ou le Royaume-Uni (CEPMB 2013). En fait, il est simplement déraisonnable de se servir des budgets de la santé comme outil de la politique industrielle au détriment de l'accès aux médicaments, surtout si ces politiques coûteuses ne contribuent en rien à accroître l'investissement dans le secteur pharmaceutique canadien (Gagnon 2012c).
De plus, l'ACCAP demande la mise en place d'un formulaire national pour
assurer une plus grande cohérence et équité dans le système de remboursement. L'Association demande toutefois que ce formulaire soit « minimal », à savoir qu'un assureur privé pourrait toujours choisir de couvrir plus de médicaments s'il le désire. Cela signifie que les assureurs privés se réserveraient le droit de couvrir les médicaments pour lesquels la valeur thérapeutique ne justifie pas le coût.
Il est effectivement nécessaire de se doter d'un formulaire national assorti de la
souplesse requises pour s'assurer de répondre aux besoins différents de populations particulières dans certaines provinces. Toutefois, il est difficile de comprendre en vertu de quel principe il faudrait laisser les assureurs privés continuer à rembourser des médicaments dont la valeur thérapeutique ne justifie pas les coûts. En somme, si les assureurs privés demandent aux provinces d'être les maîtres d'œuvre d'une plus grande collaboration pour contenir les coûts des médicaments, ils doivent eux-aussi contribuer à l'effort collectif et non pas mettre du sable dans l'engrenage en consentant des prix inutilement élevés pour certains médicaments.
4.2. Pourquoi l'assurance privée fait partie du problème et
non pas de la solution
Les réformes proposées par l'ACCAP sont sensées et rationnelles, mais elles ne
sont pas suffisantes. L'ACCAP demande au gouvernement de mettre en place toutes les mesures nécessaires pour contenir la croissance des coûts en médicaments et assurer l'accès aux médicaments pour tous et toutes de manière équitable, mais les assureurs privés eux-mêmes ne changeraient rien à leurs pratiques.
Pourtant, c'est la structure de l'assurance privée qui est problématique, et
aucune des recommandations de l'ACCAP ne vise à la réformer. Le rapport de l'ACCAP n'arrive pas à justifier pourquoi il faudrait maintenir un régime hybride public-privé plutôt que simplement public, et en quoi il est bénéfique que 23 millions de Canadiens et Canadiennes (ACCAP 2012) continuent à bénéficier d'une couverture d'assurance-médicaments provenant de régimes privés plutôt que entièrement publics. En fait, les régimes privés sont associés à quatre problèmes
Chapitre 4. Le fardeau collectif de l'assurance privée
structurels importants : l'écrémage, le gaspillage, les subventions fiscales et les coûts administratifs.
4.2.1. Écrémage des risques
Le rapport de l'ACCAP réclame une plus grande équité dans l'accès aux
médicaments mais reste muet face aux problèmes d'écrémage dans l'assurance-santé. Selon le fonctionnement actuel, les régimes privés prennent majoritairement en charge les « bons risques », soit les travailleurs et les travailleuses en général plus riches et plus en santé, alors que l'État doit prendre en charge de façon résiduelle les « mauvais risques », notamment les personnes inaptes au travail, les personnes à moindre revenu, ou encore les personnes âgées. Si le rapport de l'ACCAP expliquait de quelle manière l'assurance privée pouvait permettre une meilleure équité dans l'accès aux médicaments, par exemple en acceptant de couvrir quiconque le demande en mutualisant les risques sur l'ensemble des assurés, alors l'assurance-privée contribuerait possiblement à faire progresser le système. Or, dans l'état actuel, un régime hybride public-privé reste fondé sur l'idée que la mutualisation des risques, centrale au principe de l'assurance, doit se faire de manière différenciée entre « bons » et « mauvais » risques.
Comme le rappelle l'économiste de la santé Robert Evans (2013), les gens riches
et en santé ont tout intérêt à maintenir un système d'assurance-médicaments dans lequel ils paient selon leur niveau de consommation de médicaments (au sein de leur milieu de travail) plutôt que selon leurs revenus. Ainsi, on retrouve souvent des situations où les gens au sein d'un milieu de travail plus riche et en santé doivent moins contribuer que ceux au sein d'un milieu de travail plus pauvre et malade. La grande différence d'un régime public universel est que l'ensemble des risques sont mutualisés et le financement de la couverture peut se faire de manière plus équitable à travers les impôts déterminés en pourcentage du revenu.
4.2.2. Gaspillage
Un autre problème important est l'immense gaspillage d'argent au sein des
régimes privés d'assurance-médicaments. Selon Express Scripts Canada (2013), les régimes privés d'assurance-médicaments ont gaspillé 5.1 milliard de dollars en 2012, c'est-à-dire qu'ils ont payé pour des médicaments plus chers n'offrant pas d'avantages thérapeutiques ou encore pour des frais d'ordonnance superflus. Puisque les dépenses des assureurs privés en médicaments prescrits ont été de 9.8 milliards de dollars en 2012 (CIHI 2013a), cela signifie que 52% des dépenses peuvent être considérées comme un pur gaspillage. En demandant que le formulaire national soit minimal mais permette une couverture plus dépensière pour les régimes privés, l'ACCAP ne s'attaque en rien au problème du gaspillage. Elle demande plutôt simplement au gouvernement qu'il prenne les mesures nécessaires pour réduire les prix des médicaments brevetés et génériques. La demande est raisonnable, mais si
d'as Vers une politique r
e-médicaments au Canada
elle ne s'appuie que sur le principe d'un formulaire national « minimal », elle ne règle rien au problème de gaspillage parmi les régimes privés. Supposons que tous les prix baissaient de moitié, les régimes privés dépenseraient la moitié de ce qu'ils font maintenant, mais le taux de gaspillage resterait 52%.
L'ACCAP reconnaît néanmoins les problèmes systémiques dans les habitudes de
prescription des médecins, trop souvent fondées sur les campagnes promotionnelles des firmes pharmaceutiques plutôt que sur les preuves cliniques (Gagnon 2013). Elle propose ainsi d'améliorer les habitudes de prescriptions des médecins par la formation de comités de prescripteurs, par l'organisation d'essais cliniques (publics?) comparant les différents médicaments entre eux (plutôt que seulement par rapport à un placebo), ou encore d'améliorer la surveillance post-commercialisation par la mise en place de mécanismes pour réduire les prescriptions de médicaments pour des usages non reconnus (off-label). Encore une fois, nous sommes entièrement d'accord avec ces recommandations. Toutefois, toutes ces mesures ont un coût et les assureurs privés se gardent de mentionner de quelle manière ils comptent contribuer à les financer. On déduit que les assureurs privés demandent aux gouvernements de financer des mesures pour améliorer l'assurance-médicaments afin de profiter des bénéfices sans partager les coûts.
4.2.3. Les subventions à caractère fiscal
L'ACCAP base ses demandes sur le principe selon lequel tous les Canadiens et
toutes les Canadiennes doivent, en cas de besoin, avoir accès à des médicaments sur ordonnance dont l'efficacité a été prouvée. Puisque les assureurs privés ne peuvent couvrir l'ensemble de la population (à moins de légiférer pour les en obliger comme c'est le cas avec le « Obamacare » aux États-Unis), ce principe directeur sous-tend une nécessaire couverture publique d'assurance-médicaments accessible à tous et toutes qui ne bénéficient pas de couverture par un régime privé. Toutefois, le rapport de l'ACCAP reste muet à cet égard. On réclame plus d'équité pour les régimes privés, mais rien n'est demandé pour assurer une couverture pour l'ensemble des Canadiens et Canadiennes.
Cette position soulève une question fondamentale : si nous offrons à tous et
toutes l'alternative d'une couverture publique moins chère (puisque moins sujette au gaspillage), pourquoi les employeurs continueraient de proposer une assurance-médicaments parmi les avantages sociaux qu'ils offrent à leur employés? Pourquoi ne diraient-ils pas à ces derniers de simplement migrer vers la couverture publique? Cette question est fondamentale pour comprendre les enjeux actuels.
L'assurance-médicaments privée existe au Canada parce que les travailleurs et
les travailleuses ne peuvent généralement pas bénéficier de l'assurance publique. Pourquoi les employeurs acceptent de prendre à leur charge la protection sociale pour le médicament? Ils le font parce que l'offre d'une couverture en santé permet d'assurer une plus grande loyauté d'un travailleur envers son entreprise et parce
Chapitre 4. Le fardeau collectif de l'assurance privée
que l'État offre de généreux incitatifs financiers par l'entremise de subventions à caractère fiscal. Ces subventions sont simples : la cotisation de l'employeur en prime d'assurance-médicaments (équivalent à une partie du salaire) n'est pas imposable et il n'y a donc pas d'impôt à payer sur cette partie du salaire. Ainsi, plus votre salaire est élevé et plus votre taux marginal d'imposition est élevé, alors plus vous bénéficiez de cette subvention à caractère fiscal. Cela crée au final un système de subventions fiscales complètement régressif où les mieux nantis échappent davantage à l'impôt. En 2009, les subventions fiscales offertes par le gouvernement fédéral étaient de l'ordre de 13% des coûts des régimes privés, soit 1.2 milliards de dollars en 2009 (Gagnon 2012b). Le niveau des subventions fiscales au niveau provincial ne sont pas connues.
À noter que le Québec est un cas différent.8 Le Québec offre une couverture
publique d'assurance-médicaments pour tous ceux et toutes celles qui ne bénéficient pas d'une couverture privée. De plus, le Québec n'offre aucune subvention fiscale aux entreprises fournissant une couverture d'assurance-médicaments parmi les avantages sociaux offerts aux employés. Comment alors se fait-il que l'assurance-médicaments privée survit au Québec? Parce que l'assurance-médicaments privée au Québec a été rendue obligatoire : tous les employeurs offrant des avantages sociaux touchant les accidents, la santé ou l'invalidité doivent nécessairement inclure la couverture des médicaments. Et tous les employés qui ont accès à un tel régime privé doivent obligatoirement y souscrire ainsi que leur famille. Il faut toutefois noter que l'État québécois a tout avantage à ce que les employés souscrivent à des régimes privés puisque les employés doivent payer une taxe de 9% sur les primes d'assurance (Union des Consommateurs 2009). Bref, l'assurance-médicaments privée survit au Canada grâce aux généreux avantages financiers offerts par l'État ou parce que, dans le cas du Québec, elle est obligatoire.
4.2.4. Des frais administratifs discutables
Un dernier problème omis dans le rapport de l'ACCAP est les frais administratifs
élevés liés à l'assurance-privée. Dans notre Argumentaire économique pour un régime universel d'assurance-médicaments (Gagnon et Hébert 2010), nous avions comparé les frais administratifs des régimes publics et des régimes privés. Basé sur des chiffres du milieu des années 1990, nous avions montré que les frais administratifs des régimes privés d'assurance-médicaments étaient de l'ordre de 8%, alors qu'ils étaient 2% pour les régimes publics.
Une étude de 2003 a démontré que les frais administratifs des régimes privés
d'assurance en santé avaient augmenté à cette époque à 13.2% au Canada, alors que les frais administratifs des régimes publics restaient stables (Woolhandler
8 Le Nouveau-Brunswick imitera le modèle québécois à partir du 1er avril 2015 en rendant la couverture privé
obligatoire lorsque disponible. Les autres citoyens du Nouveau-Brunswick bénéficieront d'une couverture publique (CBC 2013).
d'as Vers une politique r
e-médicaments au Canada
et al. 2003). Les derniers chiffres disponibles montrent qu'en 2011, les dépenses administratives des régimes privés à but lucratif en santé étaient passées à 23% (Law et al. 2014) alors qu'elles étaient estimées à 1.8% pour les régimes publics (ICIS 2013b). Aux États-Unis, il est illégal pour une firme d'assurance en santé de charger des frais administratifs de plus de 20% pour l'assurance de groupe (Law et al. 2014). Si les compagnies d'assurance américaines réclamaient des frais administratifs en moyenne de 23%, comme c'est le cas au Canada, elles feraient immédiatement l'objet de poursuites légales pour pratiques abusives et s'exposeraient à d'importantes pénalités financières.
En 20 ans, les coûts administratifs des régimes privés à but lucratif au Canada
ont presque triplé par rapport aux remboursements déboursés en soins de santé, et le différentiel de coûts administratif entre les régimes public et privés est passé de 6% à plus de 20%. Cette tendance s'explique par la modification du modèle d'affaires dans le monde de l'assurance survenue avec la démutualisation des grandes firmes d'assurance à la fin des années 1990 au Canada (Lombardi 2000). La nouvelle structure de gouvernance des firmes d'assurance est désormais axée uniquement sur le bien-être des actionnaires et non plus sur le bien-être des membres assurés.
Les assureurs privés (incluant ceux à but lucratif et à but non lucratif) ont
dépensé 9.5 milliards de dollars en médicaments en 2011 (ICIS 2013b). En incluant non seulement les assureurs privés à but lucratif, analysés par Law et al. (2014), mais aussi les assureurs privés à but non lucratif, l'Institut canadien d'information sur la santé estime que les coûts administratifs de l'ensemble des régimes privés en santé au Canada représentent 16% des coûts (ICIS 2013b).9 On peut donc considérer que les Canadiens et Canadiennes ont déboursé des frais administratifs de 1 520 millions de dollars sur leurs régimes privés d'assurance-médicaments, payés par l'entremise des primes. Un régime public universel d'assurance-médicaments pourrait réduire ces frais administratifs de 16% à 1,8%, soit une économie de 1 349 millions de dollars, ce qui représente une économie supplémentaire de 789 millions de dollars par rapport aux estimations que nous avions faites en 201010 (Gagnon et Hébert 2010).
La proportion des frais administratifs de tous régimes privés (à but lucratif et à
but non lucratif) ont doublé en 20 ans. Toutefois, il semble que l'ACCAP ne cherche pas à réduire cette part des coûts de quelque façon que ce soit, d'autant plus que ces frais administratifs incluent la marge bénéficiaire des compagnies d'assurance.
Les régimes privés d'assurance-médicaments sont non seulement coûteux
et inefficaces, mais leur simple existence empêche une coordination efficace des
9 L'Institut canadien d'information sur la santé (ICIS 2013b) rapporte en fait que les coûts privés dus à
l'administration représente 6.4% de l'ensemble des dépenses privées en santé, incluant les dépenses privées qui n'ont pas été faites par l'entremise de compagnies d'assurance. Le chiffre de 16% représente ici la proportion des coûts privés dus à l'administration reportés sur l'ensemble des dépenses des compagnies d'assurance.
10 L'élimination des surcoûts administratifs de l'époque était basé sur un différentiel de frais administratifs
de 6% pour les régimes privés et équivalaient à des économies de 560 millions de dollars. Les économies supplémentaires sont basées sur un nouveau calcul à partir d'un différentiel de 14.2%.
Chapitre 4. Le fardeau collectif de l'assurance privée
politiques pharmaceutiques qui pourrait assurer à l'ensemble de la population canadienne un accès équitable aux médicaments dont elle a besoin tout en contenant efficacement les coûts. Pour toutes ces raisons, nous croyons qu'il est temps d'envisager un régime public universel d'assurance-médicaments qui couvrirait tous les Canadiens et toutes les Canadiennes.
Vers une politique
médicaments au Canada
pour le Canada
énarios d'
Chapitre 5
Cette section actualise les estimations de l'impact financier de la mise en place
d'un régime public universel d'assurance-médicaments au Canada, et identifie les scénarios potentiels de financement d'un tel régime dans le cadre du fédéralisme canadien.
5.1. Les coûts et bénéfices d'un régime public universel
Dans l'Argumentaire économique pour un régime universel d'assurance-
médicaments (Gagnon et Hébert 2010), nous avions démontré que la mise en place d'un régime public universel d'assurance-médicaments au Canada, même s'il couvrait l'ensemble de la population à partir du premier dollar dépensé, même sans réduction des prix des médicaments brevetés, pourrait permettre d'économiser jusqu'à 2 947 millions de dollars, soit 12% des coûts en médicaments prescrits au Canada. En 2010, nous avions fondé nos estimations des coûts et bénéfices d'un régime public universel d'assurance-médicaments entre autres sur les données de la seconde
Chapitre 5. Scénarios d'avenir pour le Canada
édition du RxAtlas parue en 2008. La figure 7 reproduit les résultats de notre analyse de 2010 (Gagnon et Hébert, 2010).
Estimations sur les coûts et économies induits par la mise en place d'un régime
public universel d'assurance-médicaments avec continuité des politiques
industrielles en matière de coûts à partir des chiffres de 2008
1. Dépenses en médicaments prescrits en 2008
Répartition des coûts/bénéfices en médicaments prescrits
2. Hausse des dépenses par hausse de consommation
+10% des dépenses actuelles
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses actuelles
4. Baisse des dépenses par évaluation des médicaments
-8% des dépenses actuelles
5. Élimination des franchises mensuelles au Québec
6. Élimination du régime des ristournes pour les génériques
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
public universel d'assurance-médicaments
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
Source : Gagnon et Hébert 2010
Suite à l'évolution récente des politiques pharmaceutiques au Canada, cette
estimation doit maintenant être mise à jour pour mieux comprendre la pertinence d'un régime public. Une telle mise à jour est rendue possible par la publication de
d'as Vers une politique r
e-médicaments au Canada
la troisième édition du RxAtlas en 2013 (Morgan et al. 2013), qui offre un panorama
complet des variations de dépenses et des facteurs de coûts dans les différentes
provinces, tout en standardisant les variations pour les différences d'âge afin
d'éliminer la plus importante source de biais possible entre les provinces. Nous
avons reproduit en annexe (Annexe 1) les principaux résultats quant aux facteurs de
variations des dépenses par habitant que l'on retrouve dans le RxAtlas 2013 et qui
nous permettent d'effectuer cette mise à jour.
Actualisons un à un chacun des éléments de la Figure 7 :
1. Dépenses en médicaments. Le total des dépenses en médicaments prescrits
au Canada en 2012 est estimé à 27 734 millions de dollars (ICIS 2013a).
2. Hausse de consommation. Nous avions estimé en 2010 qu'une couverture
universelle à partir du premier dollar dépensé assurerait un meilleur accès aux médicaments en réduisant la non-observance de prescription liée à des raisons financières. La littérature sur les impacts des franchises et coassurances n'ayant pas évoluée depuis 2010, nous maintenons que la hausse de la consommation en médicaments serait d'environ 10% par rapport au niveau actuel de consommation pour les mêmes raisons que celles évoquées dans le rapport de 2010 (Gagnon et Hébert 2010). Il faut toutefois noter qu'il est fort probable que l'instauration d'un régime public universel d'assurance-médicaments se fasse dans un premier temps en maintenant une coassurance pour les patients, comme c'est le cas pour la plupart des régimes publics universels d'assurance-médicaments que l'on retrouve en Europe. Une telle coassurance réduirait d'autant l'augmentation des coûts causée par la hausse de consommation, mais cela se ferait au détriment d'un meilleur accès pour tous et toutes et tout en conservant l'observance des traitements pour des raisons financières. À long terme, l'abolition complète de la coassurance reste la meilleure solution pour améliorer l'accès aux médicaments.
3. Frais d'ordonnance : Les estimations sur les baisses des frais d'ordonnance
provenaient d'une étude effectuée par Palmer D'Angelo Consulting Inc. (1997). Certains groupes représentant les pharmaciens avaient critiqué notre rapport de 2010 en soutenant qu'un régime public universel était perçu comme un moyen d'imposer des règles désavantageuses pour les pharmaciens. Il n'en est rien. La logique derrière cette baisse des frais d'ordonnance tient au fait qu'une partie significative du temps de l'ordonnance dépend de la consultation du régime d'assurance de la personne afin de déterminer les couvertures dont elle peut se prévaloir (couverture primaire, couverture secondaire par l'entremise du conjoint et aussi carte de co-paiement pour certains médicaments pour réduire la quote-part du patient) puisque actuellement ces régimes varient d'une personne à l'autre. Un régime public universel à partir du premier dollar dépensé standardiserait grandement la couverture de chacun et de chacune
Chapitre 5. Scénarios d'avenir pour le Canada
et éliminerait le temps gaspillé à déterminer la structure de paiement. Cette réduction du temps de l'ordonnance devrait donc se traduire par des économies pour le régime d'assurance, mais aussi des économies de temps et de ressources pour le pharmacien. Nous maintenons à 2% l'estimation des baisses en frais d'ordonnance.
4. Évaluation des médicaments. Nous avions montré en 2010 comment la
Colombie-Britannique pouvait être considérée comme un exemple au Canada en termes de choix thérapeutique. La Colombie-Britannique empêche le pistage de prescription qui permet aux firmes d'influencer plus efficacement les habitudes de prescription des médecins. Elle est la seule province qui bénéficie d'une base de données publique (BC PharmaNet) complète des prescriptions dispensées tant au public qu'au privé. Elle recourt aussi aux prix de référence pour inciter les patients à utiliser le moins cher de deux produits comparables, et elle bénéficie des analyses du Therapeutics Initiative, un groupe indépendant d'évaluation des médicaments qui permet d'améliorer les choix thérapeutiques à partir des preuves cliniques disponibles.
Grâce à ces choix thérapeutiques mieux raisonnés, non seulement les Britanno-Colombiens paient moins cher per capita en médicaments, ils paient aussi moins cher que la moyenne des provinces pour les hospitalisations et pour les visites chez le médecin (ICIS 2013b). Moins de dépenses en santé ne signifient pas moins de santé : selon les données de Statistique Canada (Tableau 102-5012) les Britanno-Colombiens bénéficient de la plus longue espérance de vie au Canada.
Pour l'année 2007, l'effet de choix thérapeutique permettait à la Colombie-Britannique d'économiser 8.2% par habitant par rapport à la moyenne canadienne. L'effet-choix thérapeutique a grandement diminué en Colombie-Britannique entre 2007 et 2013, passant de 8.2% à 4.7% (voir Annexe 1). Cette baisse s'explique par deux raisons principales : l'expiration des brevets de plusieurs médicaments « blockbusters » depuis 2010, et l'arrêt des évaluations de médicaments par les experts du Therapeutics Initiative. En Colombie-Britannique, les génériques coûtent 35% du prix du médicament breveté. L'arrivée de versions génériques de plusieurs médicaments « blockbusters » fait de sorte que l'impact de l'effet de choix thérapeutique se voit grandement diminué puisque les différences de prix en cause sont considérablement resserrées.
Un autre facteur à considérer pour expliquer la baisse de l'effet de choix thérapeutique est l'arrêt des activités d'évaluation des médicaments en Colombie-Britannique. Dans un rapport déposé en 2008, Report of the Pharmaceutical Task Force (2008), mise sur pied par le gouvernement libéral de la Colombie-Britannique pour améliorer les politiques pharmaceutiques de la province, recommandait entre autres l'abolition du Therapeutics Initiative
d'as Vers une politique r
e-médicaments au Canada
et la mise sur pied d'autres politiques favorables à l'industrie. Cet état de fait n'est pas surprenant si on considère que cinq des neuf membres du panel avait des conflits d'intérêts évidents avec l'industrie du médicament breveté (MacLeod 2007), et si on considère que les deux seuls groupes de patients consultés étaient largement financés par l'industrie.
Le gouvernement n'a toutefois pas pu abolir le Therapeutics Initiative face au tollé que cela aurait soulevé dans le monde médical. Depuis 2008, toutefois, les experts du Therapeutics Initiative ont connu beaucoup de difficulté à obtenir le financement nécessaire à la poursuite de l'évaluation clinique des médicaments. Le gouvernement de la province a même suspendu en bloc toute évaluation clinique des médicaments en septembre 2012 (Webster 2013). Après une campagne internationale des professionnels de la santé en faveur de l'organisation, le gouvernement de la Colombie-Britannique a choisi de réinstaurer le financement de l'organisation en octobre 2013 (Kermode-Scott 2013).
La baisse de l'effet de choix thérapeutique pour la Colombie-Britannique peut donc être due en partie à l'affaiblissement des institutions défendant une médecine fondée sur les preuves dans cette province. Toutefois, puisqu'il est impossible de départager la baisse de l'effet de choix thérapeutique dû à l'expiration des brevets et celle due à l'affaiblissement des capacités institutionnelles de la Colombie-Britannique en faveur d'une médecine fondée sur les preuves, nous choisissons de rester conservateur et de faire comme si l'ensemble de la baisse de l'effet de choix thérapeutiques était due uniquement à l'expiration des brevets. Nous estimons donc que l'effet de choix thérapeutique révisé devrait être de -4.7%, à savoir que l'amélioration des choix thérapeutiques due à une meilleure évaluation des médicaments pourrait générer au minimum une moyenne de 4.7% d'économies pour les autres provinces. En ajustant ces chiffres pour prendre en compte le fait que le RxAtlas 2013 compare les effets sur les coûts dans chaque province par rapport à la moyenne des autres provinces (plutôt que par rapport à la moyenne canadienne comme elle le faisait auparavant), une meilleure évaluation des médicaments sur le modèle de la Colombie-Britannique occasionnerait donc une baisse des coûts en médicaments de 4.3% pour l'ensemble du Canada.
5. Franchises mensuelles. Au Québec, le recours aux franchises mensuelles
et aux coassurances forcent le renouvellement des ordonnances aux 30 jours alors que pour plusieurs conditions, un renouvellement aux trois mois ou aux six mois peut se faire sans problème tout en évitant de multiplier inutilement les frais d'ordonnance. Puisque le Québec bénéficie du meilleur prix disponible au Canada pour ses médicaments, l'effet-prix positif de 5.5% que l'on retrouve à l'Annexe 1 dans le cas du Québec, s'explique par la proportion plus importante de frais d'ordonnances au Québec, étant donné
Chapitre 5. Scénarios d'avenir pour le Canada
la multiplication des frais d'ordonnance induite par les renouvellements mensuels. Puisque le total des coûts en prescriptions y était de 6 610 millions de dollars en 2012, si le Québec arrêtait d'obliger les renouvellements mensuels au régime public, il économiserait 364 millions de dollars. Notons que l'ensemble des montants payés en franchise et en coassurance par les bénéficiaires du régime public était de 760 millions de dollars pour l'année 2012/2013 (RAMQ 2013). Ce qui signifie que près de la moitié des sommes qui sortent des poches des patients au régime public (et qui peuvent créer de sérieux problèmes d'observance des traitements) constituent en fait un simple gaspillage en multiplication inutile d'ordonnances en raison des renouvellements mensuels.
6. Prix des génériques. Suite aux baisses successives des prix des génériques
depuis 2010, les estimations des économies possibles ne tiennent plus. Nous avons toutefois montré dans la section 3.3 qu'un pôle d'achat groupé fonctionnant par appel d'offre pourrait réduire de 642 millions de dollars le coût annuel des génériques. Nous avons montré aussi dans la section 3.4 qu'un tel pôle d'achat pourrait réduire les pénuries de médicaments plutôt que de les exacerber.
7. Surcoûts administratifs des régimes privés. Nous avons montré dans la
section 4.2.4 que les surcoûts administratifs des régimes privés pouvaient être estimés à 1 349 millions de dollars.
8. Subventions à caractère fiscal. Ces subventions avaient été estimées à
l'époque à 10% des coûts des régimes privés, soit 933 millions de dollars. Depuis, nous avons montré ailleurs (Gagnon 2012b) que ces subventions à caractère fiscal représentaient plutôt un coût de 1 204 millions de dollars uniquement pour le gouvernement fédéral, soit 13% des coûts des régimes privés, sans même tenir compte de l'élimination de subventions à caractère fiscal offertes par les provinces.
En prenant en considération l'ensemble des points ci-haut, nous pouvons
donc actualiser l'analyse des coûts et bénéfices qu'engendrerait un régime
public universel d'assurance-médicaments pour l'ensemble des Canadiens
à partir des estimations pour l'année 2012-2013. Le détail des calculs par
province est disponible dans l'Annexe 2.
d'as Vers une politique r
e-médicaments au Canada
Estimations sur les coûts et économies induits par la mise en place d'un régime
public universel d'assurance-médicaments au Canada avec continuité des
politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
2. Hausse des dépenses par hausse de consommation
+10% des dépenses actuelles
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses actuelles
4. Baisse des dépenses par évaluation des médicaments
-4.3% des dépenses actuelles
5. Élimination des franchises mensuelles au Québec
6. Appel d'offre pour les génériques
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
(10% des dépenses)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
En actualisant les données, on peut donc estimer que la mise en place d'un
régime public universel d'assurance-médicaments, couvrant l'ensemble des Canadiens et Canadiennes à partir du premier dollar dépensé, mis en place conjointement avec un formulaire national et un pôle d'achat de médicaments pour les génériques ainsi que des institutions efficaces pour favoriser l'usage optimal du médicament, pourrait permettre des économies de 2.7 milliards en médicaments prescrits (ou 10% des dépenses) par année, tout en assurant un meilleur accès pour tous et toutes et de meilleurs résultats en santé. Ces économies n'occasionneraient pas de coûts supplémentaires ailleurs dans le système de santé. Au contraire, un meilleur accès au médicament pour tous et toutes assurerait une hausse de l'observance et un usage
Chapitre 5. Scénarios d'avenir pour le Canada
plus rationnel des médicaments, deux facteurs qui réduiraient significativement les coûts en hospitalisation et en visites chez le médecin.
5.2. Mettre fin au gonflement artificiel des prix des médicaments brevetés
Cette estimation ne prend pas en compte les économies supplémentaires que
nous pourrions dégager en révisant à la baisse le prix des médicaments brevetés au Canada. L'Argumentaire économique pour un régime universel d'assurance-médicaments (Gagnon et Hébert 2010) montrait comment le Canada gonflait artificiellement le coût de ses médicaments brevetés à des fins de politiques d'innovation pour attirer l'investissement des entreprises pharmaceutiques. Ces politiques ont été un échec lamentable. Malgré le gonflement des coûts en médicaments brevetés et malgré le fait que le Canada paie les prix parmi les plus élevés au monde pour ses médicaments brevetés, le Canada a vu les dépenses en recherche et développement se réduire comme peau de chagrin dans les dix dernières années. L'industrie du médicament breveté a même cessé de respecter son engagement d'investir 10% de ses ventes en recherche et développement au Canada (Gagnon 2012c). Selon une étude commanditée par le lobby de l'industrie pharmaceutique brevetée, Rx&D, l'industrie employait 22 332 personnes en 2003 (PriceWaterhouseCooper 2005). Le site web des membres de Rx&D indique qu'en 2012, l'industrie n'emploie plus que 14 990 personnes, soit une baisse du tiers en dix ans.
Le Conseil d'examen des prix des médicaments brevetés (CEPMB), qui régule
les prix des médicaments brevetés selon une approche généreuse pour l'industrie, affirme désormais qu'il faut questionner la prétention selon laquelle la hausse des prix en médicaments brevetés conduit à davantage d'investissement en recherches et développement (CEPMB 2013) :
Plusieurs pays de comparaison, dont les prix des produits médicamenteux brevetés sont, en moyenne, beaucoup moins élevés qu'au Canada, ont obtenu des ratios des dépenses de R-D par rapport aux recettes tirées des ventes bien supérieurs à ceux au Canada. De plus en plus, l'incidence du prix des médicaments sur les décisions des sociétés quant au repérage d'investissements ou à l'exécution de recherches est remise en question. D'autres facteurs tels que ceux qui se rapportent au lieu où les sociétés peuvent trouver le meilleur fondement scientifique à un coût raisonnable, aux incitations fiscales, aux marchés du travail flexibles et à la stabilité économique sont jugés importants.
En d'autres termes, le CEPMB prétend désormais que gonfler les prix des
médicaments brevetés afin d'attirer des investissements est une politique coûteuse et inefficace. Il faut rappeler que l'élimination des politiques industrielles qui gonflent artificiellement les prix de nos médicaments brevetés ne requiert pas la mise en place d‘un régime public universel d'assurance-médicaments. Toutefois, un tel régime
d'as Vers une politique r
e-médicaments au Canada
peut permettre une meilleure coordination des politiques d'achat pour négocier de meilleurs prix sur les médicaments brevetés. La Nouvelle-Zélande reste un exemple à cet égard. Ce pays non seulement bénéficie des économies potentielles dues à la mise en place d'un régime public universel, mais il utilise au maximum son pouvoir de négociation pour réduire le plus possible le prix de ses médicaments. L'Argumentaire économique pour un régime universel d'assurance-médicaments (Gagnon et Hébert 2010) montrait que la mise en place au Canada d'un régime public universel calqué sur celui de la Nouvelle-Zélande, introduisant les mêmes stratégies pour réduire les coûts, pourrait générer des économies de 51% des prix de départ-usine des médicaments, soit des économies de 40% sur l'ensemble des coûts totaux en médicaments au Canada. En 2010, nous avions estimé que si le Canada se dotait d'un système d'évaluation des médicaments semblable à celui de la Nouvelle-Zélande, tout en mettant en place les mêmes mécanismes de négociation que dans ce pays, afin de maximiser les économies sur le coût de nos médicaments, l'épargne totale pourrait alors s'élever jusqu'à 10.2 milliards de dollars.
Depuis la réalisation de ces premiers calculs, la différence entre les deux pays
a évolué. Traditionnellement, la Nouvelle-Zélande réussissait beaucoup mieux à contenir la croissance des coûts. Par exemple, de 1997 à 2007, la croissance des coûts en médicaments per capita (ajustée pour l'inflation) était en moyenne 5.2% par année au Canada, alors qu'elle était de 0.8% en Nouvelle-Zélande (ICIS 2012). Depuis 2007, la tendance s'est modifiée pour les mêmes raisons que celles que nous avons identifiées derrière la baisse de l'Effet-choix thérapeutique en Colombie-Britannique (voir section 5.1.4). En recourant aux bases de données de OECD Health data, on constate qu'entre 2007 et 2011, le coût réel per capita des médicaments a augmenté en moyenne de 1.2% au Canada (qui a davantage bénéficié de l'expiration des brevets des médicaments « blockbusters » tout en réduisant significativement le prix de ses génériques) alors que le coût réel per capita des médicaments a augmenté de 2.1% sur quatre ans en Nouvelle-Zélande. En effet, celle-ci avait déjà des prix très bas pour ses génériques et recourait moins aux médicaments brevetés. Une fois pris en compte les ajustements sur les économies potentielles pour le Canada s'il adoptait le modèle néo-zélandais, on peut estimer que le Canada pourrait toujours épargner 9,92 milliards de dollars sur le coût total de ses médicaments. La figure 9 actualise l'impact financier qu'occasionnerait la mise en place d'un régime public universel d'assurance-médicaments doté des capacités institutionnelles pour maximiser les économies sur ses coûts en médicaments, comme le fait la Nouvelle-Zélande.
Chapitre 5. Scénarios d'avenir pour le Canada
Estimations sur les coûts et économies induits par la mise en place d'un régime
public universel d'assurance-médicaments au Canada avec abrogation des
politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses actuelles en médicaments prescrits
Répartition des coûts/bénéfices en médicaments prescrits
Économies par achats compétitifs
2. Hausse des dépenses par hausse de consommation
+10% des dépenses
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses
5. Élimination des franchises mensuelles au Québec
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
(41% des dépenses)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
La mise en place d'un régime public universel d'assurance-médicaments à
partir du premier dollar dépensé, associé à l'abrogation des politiques industrielles gonflant artificiellement et inutilement le prix des médicaments, et à l'ajout de capacités institutionnelles pouvant maximiser les économies sur les achats de médicaments comme en Nouvelle-Zélande, permettrait aux Canadiens et Canadiennes d'économiser 11.4 milliards de dollars, soit 41% des dépenses actuelles en médicaments prescrits.
Notons que le recours au modèle néo-zélandais ne signifie pas que nous prônions
l'instauration complète de ce modèle au Canada. Il est utilisé ici simplement dans le but d'illustrer toute la marge de manœuvre que peut procurer un régime public universel afin de maximiser pour la population les bénéfices de leurs dépenses en médicaments. Le conservatisme fiscal en santé ne signifie pas nécessairement qu'il faut réduire les dépenses de l'État, il signifie que les Canadiens et les Canadiennes
d'as Vers une politique r
e-médicaments au Canada
sont en droit d'exiger d'en avoir pour leur argent lorsqu'ils doivent dépenser pour leur santé.
Le Canada, qui compte parmi les pays les plus chers au monde pour le prix de
ses médicaments, a tout à apprendre à cet égard. À titre d'exemple, le Royaume-Uni compte une population près de deux fois plus importante que celle du Canada, et il est doté d'un régime public universel d'assurance-médicaments. Trois des quatre nations constitutives du Royaume-Uni (Pays de Galles, Écosse, Irlande du Nord) couvrent même les médicaments à partir du premier dollar dépensé (Abraham and Davis 2013). Avec son régime public universel qui offre l'une des meilleures couvertures en termes d'accès au médicament dans le monde, le Royaume-Uni représente 2.5% du marché mondial en médicaments (CEPMB 2013). Le Canada, avec son système fragmenté, ses problèmes d'accès et sa plus petite population représente tout de même 2.6% du marché mondial du médicament, sans compter les frais administratifs disproportionnés de 23% pour ses régimes privés à but lucratif. Un régime public universel permet donc non seulement un meilleur accès aux médicaments, il peut devenir un outil formidable pour contenir les coûts et offrir un plus grand retour sur ses investissements en santé tout en augmentant le revenu disponible de l'ensemble des Canadiens et Canadiennes.
En attendant, le Canada continue de coûter plus cher, réussit moins bien à
contenir la hausse des coûts et offre une couverture moins généreuse que les pays dotés d'un régime public universel.
5.3 Un régime public universel, serait-il responsable d'un point de vue fiscal?
Un régime public universel peut générer des économies significatives
pour l'ensemble des citoyennes et des citoyens, mais il ajouterait une charge supplémentaire aux finances publiques puisque le financement d'une telle couverture passerait du privé au public. Ce qui nous amène à considérer l'argument principal de ceux qui souhaitent préserver l'assurance-médicaments privée au Canada : les assureurs privés permettent la prise en charge de certains coûts de protection sociale, ce qui permet de réduire le fardeau fiscal des contribuables. Un régime public universel est alors considéré comme une alternative politique impraticable dans le contexte fiscal actuel où toute hausse d'impôts est jugée inacceptable, même si au bout du compte elle permettrait d'accroître le revenu disponible de chaque travailleur.
Soyons clairs, la politique la plus rationnelle pour réformer l'assurance-
médicaments serait de faire comme le propose le C.D. Howe Institute et intégrer les médicaments prescrits au régime public universel actuel d'assurance-maladie (Morgan, Daw et Law, 2013). Toutefois, le coût public d'une telle mesure peut présenter des difficultés d'ordre politique. Il s'agit alors d'analyser quelles seraient les
Chapitre 5. Scénarios d'avenir pour le Canada
options les plus pragmatiques pour mettre en place un tel régime sans accroître les impôts.
Du point de vue pratique, le régime du Québec est intéressant par son mode de
financement. Le régime général d'assurance-médicaments, mis en place par la Régie de l'Assurance-maladie du Québec (RAMQ), repose sur un mode de financement hybride entre l'assurance sociale et le financement par l'entremise des impôts. Rappelons que le régime est composé de deux catégories de personnes : celles qui n'ont pas la capacité de travailler et qui ne sont pas dépendantes de quelqu'un en mesure de travailler (les personnes âgées et les assistés sociaux), et celles qui ont la capacité de travailler, et leurs personnes dépendantes (à savoir toutes les autres qui ne bénéficient pas d'une couverture privée d'assurance-médicaments) (Site web de la RAMQ 2013). La couverture de l'assurance-médicaments pour les personnes qui ne sont pas en mesure de travailler repose en définitive sur une logique d'assistance sociale, au Québec comme dans les autres provinces, à savoir que le financement se fait d'abord à travers les impôts.11
Toute personne en état de travailler qui adhère au régime public d'assurance-
médicaments (les adhérents) doit payer une prime en fonction de son revenu jusqu'à un maximum de 579$ par année (en décembre 2012). La prime des adhérents est fixée de manière à couvrir l'ensemble des dépenses des adhérents. La prime moyenne d'assurance-médicaments des régimes privés n'est pas connue mais le coût moyen des réclamations par demandeur est de 833$ par année (Express Scripts Canada 2012). Les primes payées doivent couvrir en moyenne ce montant par personne ainsi que les frais administratifs additionnels. On peut donc déduire que les primes sont plus élevées d'au moins 300$ en moyenne par personne au privé qu'au public.
Si demain matin le Québec étendait sa couverture publique à tous les travailleurs
et toutes les travailleuses, que se passerait-il? La charge, serait-elle transmise aux contribuables, augmentant d'autant le fardeau fiscal ou le déficit de l'État québécois? Cette décision, serait-elle irresponsable pour les finances publiques? Pas du tout. Tous les travailleurs et travailleuses qui payaient des primes à leur régime privé à partir d'une retenue à la source obligatoire paieraient maintenant une prime au régime public à partir d'une retenue à la source obligatoire. La grande différence pour le travailleur est que la prime serait significativement moindre et qu'il verrait donc son revenu disponible significativement augmenté. Certes, il faudrait compenser les finances publiques pour la taxe payée sur les primes des régimes privées (soit 9% des primes payées par l'employée et 2.35% pour le montant des primes payées par l'employeur). Le Québec pourrait par conséquent exiger que la prime à payer, déterminée en fonction du revenu, soit au maximum 665$ plutôt 579$.
11 Au Québec, toutefois, les personnes âgées qui ne bénéficient pas de suppléments de revenu doivent payer une
prime pour leur assurance-médicaments en fonction de leurs revenus. Les personnes âgées qui bénéficient de 94% et plus du supplément de revenu et les assistés sociaux ne paient aucune prime.
d'as Vers une politique r
e-médicaments au Canada
Pour le travailleur le résultat serait le même, il bénéficie toujours d'une couverture d'assurance-médicaments mais il augmente son revenu disponible.
Mais comme l'employé ne bénéficierait plus de la part des primes payées
par l'employeur, serait-il ultimement perdant? Cet argument ne tient pas car les économies par l'employeur pourraient être récupérées assez facilement par les employés sur d'autres éléments de la convention collective. Une autre possibilité est que les employeurs qui acceptaient de défrayer eux-mêmes le coût des primes de leurs employés pourraient offrir parmi les avantages sociaux offerts aux employés de couvrir les montants de leur prime publique. Il n'existe aucun obstacle majeur pour empêcher la mise en place de ce type d'ajustement.
Au final, l'employé bénéficierait toujours d'une couverture d'assurance-
médicaments, paierait des primes moindres et jouirait d'un plus grand revenu disponible. Le Québec n'aurait connu aucune augmentation d'impôts, et il serait alors beaucoup mieux placé pour se doter des capacités institutionnelles nécessaires pour mieux contrôler les coûts, par exemple avec la mise en place d'un pôle d'achat groupé unique et en s'assurant que la valeur thérapeutique des médicaments offerts justifie leurs coûts.
L'exemple du Québec nous montre qu'une structure de financement hybride,
fondée à la fois sur les impôts pour les personnes qui ne peuvent pas travailler et sur les principes de l'assurance-sociale (paiement de prime) pour les personnes en état de travailler, peut permettre un passage en douceur à un régime public universel sans accroître le fardeau fiscal de quiconque et en augmentant le revenu disponible des travailleurs.
Un parti politique qui proposerait la mise sur pied d'un régime public universel
d'assurance-médicaments pourrait de cette façon faire campagne en proposant d'assurer un accès aux médicaments à tous et toutes, de combler les lacunes de notre régime d'assurance-maladie tout en augmentant le revenu disponible des travailleurs. Bref, avec un peu de volonté politique, le Canada pourrait enfin entrer dans le XXIe siècle.
Rien n'oblige un régime public universel d‘être unique et pancanadien. La mesure
la plus simple serait d'inclure les médicaments prescrits dans le régime actuel d'assurance-maladie, public et universel. Néanmoins, un tel régime peut se faire à l'échelle d'une seule province, ou encore par région, comme pour les Prairies ou les Maritimes. Mais afin d'assurer une couverture efficace et équitable pour tous, la coopération entre les provinces reste fondamentale.
Quel rôle doit jouer Ottawa? La santé n'est-elle pas simplement une juridiction
provinciale? À noter que la constitution canadienne ne dit pas exactement cela. La constitution canadienne considère plutôt que les établissements de santé relèvent des provinces (s.92(7)) alors que le droit criminel régulant les drogues et narcotiques (incluant les médicaments) relève du gouvernement fédéral. La régulation des brevets relève aussi du gouvernement fédéral (s.91(22)). Ces éléments
e 5. Sc he issues and implica
enir pour le Canada
constitutionnels expliquent pourquoi l'approbation des médicaments et la régulation des prix des médicaments brevetés se font par deux organismes fédéraux : Santé Canada et le Conseil d'examen du prix des médicaments brevetés. Qu'il le veuille ou non, le gouvernement fédéral est tenu par la Constitution à rester un acteur central des politiques pharmaceutiques au Canada.
Toutefois, dans le contexte politique actuel et avec un gouvernement
conservateur qui ne cherche à reléguer les questions de santé aux provinces, l'idée d'un leadership fédéral sur la mise en place d'un régime public universel est peu réaliste. Cette posture fédérale est décevante puisqu'elle signifie que le gouvernement fédéral, après avoir reconnu les problèmes criants liés à l'assurance-médicaments avec la mise en place de sa stratégie nationale en matière de produits pharmaceutiques en 2004 (SNPP 2006), refuse maintenant d'entreprendre la moindre action pour améliorer la situation. En attendant qu'Ottawa prenne ses responsabilités quant à l'assurance-médicaments, il faut espérer de manière réaliste une seule chose du gouvernement fédéral quant à la réforme de l'assurance-médicaments : qu'il ne nuise pas!
En effet, il semble que le gouvernement fédéral actuel soit plus prompt à
vouloir accroître les coûts des médicaments afin de servir les finalités de sa politique industrielle plutôt que d'accroître l'accès aux médicaments. Par exemple, le gouvernement fédéral est en voie d'adopter une extension de la protection de la propriété intellectuelle sur les médicaments brevetés dans le cadre des traités internationaux de libre-échange (Lexchin et Gagnon 2013).
Le gouvernement fédéral devrait aussi cesser de nuire en arrêtant de financer
l'assurance-médicaments privées par de généreuses subventions fiscales. On estime à 1.2 milliards de dollars les subventions fiscales du gouvernement fédéral offertes aux régimes privés d'assurance-médicaments. Nous suggérons que le gouvernement fédéral utilise plutôt cet argent pour inciter les provinces à se doter de régimes publics universels d'assurance-médicaments (Gagnon 2012b). De plus, considérant que plus de 600 000 employés de la fonction publique fédérale sont assurés par des régimes privés d'assurance médicaments payés par le gouvernement fédéral, nous suggérons que ces sommes, qui se chiffrent à 690 millions de dollars (Gagnon 2012b), soient aussi utilisées pour amener les provinces à mettre en place un régime public universel.
Rappelons que 78% des Canadiens et des Canadiennes appuient la mise en place
d'un régime public universel d'assurance-médicaments au Canada (EKOS 2013). Le gouvernement fédéral a tous les instruments pour exercer un leadership sur le thème de l'assurance-médicaments et mettre en place les réformes nécessaires pour assurer un meilleur accès aux médicaments, offrir un régime plus efficace et contrôler les coûts. De façon plus pragmatique toutefois, face à un gouvernement conservateur qui cherche à se délester de ses responsabilités en santé, il faut espérer à tout le moins que ce gouvernement ne fasse pas obstacle aux Canadiens et Canadiennes qui désirent être enfin couverts par un régime d'assurance-médicament digne du XXIe siècle.
Vers une politique
médicaments au Canada
Une politique r
ationnelle
: feuille
Chapitre 6
Le système canadien de l'assurance-médicaments est une anomalie lorsque
comparé aux autres pays de l'OCDE puisqu'il exclut le médicament de l'assurance publique en santé. De plus, le système canadien est unique par sa structure institutionnelle fragmentée entre les provinces et son recours à l'assurance privée pour couvrir la majeure partie de la population. Nous avons vu que ce système s'avère inefficace, inéquitable, coûteux et insoutenable à terme :
1. Inefficace : Le système ne couvre pas adéquatement l'ensemble des
Canadiennes et des Canadiens.
2. Inéquitable : Plusieurs Canadiennes et Canadiens doivent débourser une
part disproportionnée de leur revenu pour se procurer des médicaments.
3. Coûteux : Les Canadiennes et Canadiens paient des prix trop élevés pour les
médicaments brevetés ou génériques.
4. Insoutenable : Le système actuel ne parvient pas à contenir la croissance
Un consensus existe désormais entre les gouvernements, la société civile, les
gens de l'industrie et le monde universitaire : il faut réformer le système actuel afin de se doter des capacités institutionnelles nécessaires pour s'adapter aux nouvelles
Chapitre 6. Une politique rationnelle du médicament : feuille de route
réalités du domaine pharmaceutique et rendre le système plus efficace, équitable, rationnel et soutenable à terme.
L'apparition de ce consensus n'est guère surprenante puisque déjà en 2002 la
Commission Romanow arrivait à ces mêmes conclusions relativement au manque d'accès aux médicaments et au manque de viabilité des régimes d'assurance-médicaments. Pour répondre aux recommandations de la Commission Romanow, le gouvernement fédéral, les provinces et territoires s'étaient entendus sur une Stratégie nationale relative aux produits pharmaceutiques (SNPP). La SNPP (2006) devait mettre en place un formulaire national, un système national d'évaluation des technologies de santé, une couverture nationale pour les médicaments onéreux, et un système national d'achat et de fixation des prix des médicaments; tous ces éléments auraient constitué des éléments-clés d'un régime national d'assurance-médicaments.
Exception faite du système national d'évaluation des technologies de santé, soit
l'Agence canadienne des médicaments et technologies de santé, les propositions découlant de la SNPP ont été abandonnées une à une, laissant en friche tout projet national d'assurance-médicaments, y compris l'élémentaire couverture des médicaments onéreux (Conseil Canadien de la santé 2009).
Les provinces et le gouvernement fédéral étaient donc parvenus à un consensus
et pourtant, dix ans plus tard, la politique pharmaceutique canadienne semble ne pas avoir progressé d'un iota. Les mêmes problèmes subsistent et les causes sont toujours les mêmes. Chacun des intervenants du débat cherche à équilibrer ses budgets, mais l'incapacité collective à contenir les coûts les amènent plutôt à pelleter les coûts ailleurs dans le système. Les décideurs politiques doivent aujourd'hui non seulement prendre acte du consensus entourant les failles de l'actuel système canadien d'assurance-médicaments hybride (public-privé) et fragmenté (par province et territoires) – il est inefficace, inéquitable, coûteux et insoutenable à terme – ils doivent maintenant se donner les moyens d'agir afin d'attaquer le problème et adopter une politique du médicament qui répond aux besoins des Canadiens.
Les réformes envisagées pour mettre en place une politique rationnelle du
médicament doivent viser trois objectifs non-négociables :
1. Accès aux médicaments pour tous et toutes selon leurs besoins médicaux
2. Viabilité du système
3. Utilisation rationnelle du médicament
Ces objectifs sont les mêmes qui sous-tendaient la position des gouvernements
fédéraux et provinciaux dès 2004 lors de la mise en place de la SNPP, et ce sont les objectifs dont se réclament aussi le regroupement des assureurs privés (ACCAP 2013) et le C.D. Howe Institute (Morgan, Daw et Law 2013). Afin d'atteindre ces objectifs, nous proposons une réforme du système actuel d'assurance-médicaments en quatre points. Nous croyons que ces quatre réformes sont toutes nécessaires; elles peuvent
d'as Vers une politique r
e-médicaments au Canada
être implantées successivement, mais nous croyons que nous atteindrons les objectifs d'une politique rationnelle du médicament lorsqu'elles auront toutes été implantées.
Réforme #1 : Améliorer l'accès aux médicaments en incluant les
médicaments prescrits dans le régime public universel
Tous les Canadiens et les Canadiennes devraient bénéficier d'une couverture
adéquate et équitable pour leurs médicaments prescrits. Un régime public d'assurance-médicaments doit être offert à l'ensemble de la population canadienne, que ce soit un régime national ou un régime organisé sur une base provinciale ou régionale. La solution la plus simple, telle que proposée par le C.D. Howe Institute (Morgan, Daw, et Law. 2013), est simplement d'inclure les médicaments prescrits au sein du régime existant d'assurance-maladie. Si toutefois l'assurance-médicaments est plutôt établie sur une base provinciale ou régionale, les provinces doivent collaborer ensemble pour s'assurer que cette couverture s'applique à tous et toutes d'un océan à l'autre, et que le système ne permette pas à une province de pelleter ses coûts sur les autres comme c'est le cas actuellement avec la multiplication des ententes confidentielles (PLA).
Afin de réduire l'impact d'une telle transition sur les coûts des régimes publics
en santé, nous suggérons d'explorer l'impact de la mise en place d'une quote-part fixe par prescription, progressivement éliminée après coup. Nous suggérons aussi d'explorer la possibilité de financer en partie le régime par le principe d'assurance sociale pour les personnes en mesure de travailler. Finalement, pour être juste et équitable, le régime public doit mutualiser les risques sur l'ensemble de la population, et ne pas permettre aux « bons risques » (les riches et en santé) de s'en auto-exclure pour éviter de contribuer au financement du régime. L'ensemble de la population devrait donc automatiquement participer au régime et bénéficier de sa couverture, assurant ainsi l'universalité du régime public d'assurance-médicaments. Le gouvernement fédéral, les provinces et les territoires doivent assurer une couverture publique pour tous et toutes et cesser de promouvoir l'assurance privée en offrant de généreuses subventions à caractère fiscal.
Réforme #2 : Assurer un accès équitable aux médicaments par la mise en
place d'un formulaire national
L'accès aux médicaments des citoyennes et citoyens du Canada dépend
actuellement en grande partie de leur code postal. La différentiation de l'accès aux médicaments dans chaque province dépend en partie du budget en santé de la province et de son pouvoir de négociation face aux firmes pharmaceutiques pour l'obtention de rabais confidentiels. Ce système est inéquitable. La couverture offerte à l'ensemble de la population doit reposer sur un formulaire national. Étant donné les besoins spécifiques de certaines populations spécifiques, un tel formulaire doit rester relativement flexible. Mais un tel formulaire n'en demeure pas moins indispensable
Chapitre 6. Une politique rationnelle du médicament : feuille de route
afin de garantir l'équité dans l'accès aux médicaments pour tous les Canadiens et toutes les Canadiennes.
Réforme #3 : Contrôler les coûts en recourant systématiquement à un pôle
public d'achat groupé pour l'achat des médicaments brevetés
et génériques
La principale innovation des trois dernières années pour contenir les coûts en
médicaments prescrits au Canada a été la mise en place d'un pôle d'achat groupé pour certains médicaments brevetés ou génériques. Un tel pôle d'achat est plus efficace que la multiplication des PLA puisqu'il évite de dresser les provinces les unes contre les autres par la stratégie de « whipsawing » à laquelle recourent les firmes pharmaceutiques. De plus, un tel pôle peut favoriser la réduction des ruptures de stock si, pour les médicaments sensibles, il exige des clauses d'indemnisation et de réserve pour assurer la sécurité des approvisionnements. Étant donné les difficultés de coordination et de collaboration entre les provinces et l'absence de formulaire national, ce dispositif n'a pas démontré à ce jour tout son potentiel et reste à bien des égards inefficaces. Par exemple, le prix des génériques reste négocié en pourcentage du prix du médicament breveté, et encore trop peu de médicaments sont achetés à travers cette procédure. L'achat des médicaments brevetés ou génériques devrait se faire systématiquement par l'entremise du pôle d'achat.
L'alliance actuelle pour l'achat en masse de médicaments ne permet pas d'assurer
que les économies obtenues pour les régimes publics deviennent nécessairement des économies pour l'ensemble des Canadiens et Canadiennes puisque les régimes privés et les personnes non-assurées continuent de payer leur médicament à un prix officiel qui continue d'aller croissant. Les personnes assurées qui doivent payer une franchise ou une quote-part en termes de pourcentage du prix du médicament se retrouvent aussi à payer une trop grande part du prix de leurs médicaments. À cet égard, le pôle public d'achat groupé actuel reste problématique quant à sa structure puisqu'il produit des économies pour les régimes publics en taxant indirectement les patients.
Pour assurer qu'un pôle public d'achat bénéficie à tous et toutes, celui-ci devrait
négocier de manière transparente le prix officiel des médicaments. Toutefois, comme les ententes confidentielles risquent de rester la règle plutôt que l'exception, il faut au moins s'assurer que le même prix s'applique à tous afin d'éviter le pelletage de coûts sur autrui. De plus, pour éviter de taxer indirectement les patients, il faut s'assurer que les franchises et quotes-parts payées par les patients soient éliminées, ou sinon que soit exigée une quote-part fixe par prescription, sans lien avec le prix officiel du médicament.
d'as Vers une politique r
e-médicaments au Canada
Réforme #4 : Assurer l'usage approprié des médicaments en évaluant
l'innocuité et l'efficacité des médicaments
La sécurité et l'innocuité des médicaments demeurent deux problèmes majeurs
au Canada. Rappelons simplement que la prise de médicaments reste la troisième cause de décès en importance, derrière les maladies cardiovasculaires et le cancer (Gøtzsche 2013). Si la moitié des décès liés aux médicaments sont dus à des erreurs médicales (mauvais dosage ou prise de médicaments malgré des contre-indications), l'autre moitié est due aux effets des médicaments dans le respect des indications (Gøtzsche 2013; Light 2010). La pharmacovigilance, qui vise à connaître les effets secondaires des médicaments ainsi qu'à évaluer les pratiques médicales afin de s'assurer de l'usage approprié du médicament, est largement déficiente. Le Sénat canadien s'est récemment penché sur cette question afin de mesurer l'ampleur du problème (Comité sénatorial permanent des affaires sociales, des sciences et de la technologie 2013). Dans son rapport, le Sénat notait que l'un des principaux problèmes consiste en l'absence de données utiles en raison des informations éparses que produisent les régimes privés et publics en l'absence de formulaire national. En effet, il n'existe pas de base de données permettant d'analyser les résultats obtenus par les médicaments pour un ensemble de patients ou encore quant aux habitudes de prescription des médecins. Lorsque Santé Canada émet un avis pour avertir les médecins qu'un médicament s'avère plus dangereux que prévu initialement, nous ne pouvons pas évaluer si les habitudes de prescriptions s'ajustent de façon à s'aligner sur les recommandations de la médecine fondée sur les preuves (ou si elles suivent plutôt les dépenses promotionnelles des firmes).
La création récente du Réseau sur l'innocuité et l'efficacité des médicaments
par les Instituts de recherche en santé du Canada est un pas dans la bonne direction, mais cette initiative est insuffisante, particulièrement si nous n'obtenons pas de données crédibles servant à l'analyse de l'innocuité et de l'efficacité des médicaments (Lexchin et al. 2013). Pour générer de telles données, la mise en place d'un formulaire national et d'un régime public universel serait déterminante puisque ces deux mécanismes s'accompagneraient d'une base de données complète sur l'usage du médicament au Canada. Un tel système est déjà disponible en Colombie-Britannique (BC Pharmanet), mais les différences des habitudes de consommation pour les patients du secteur public et privés causent des problèmes au moment de l'analyse générale. BC Pharmanet est un outil important pour améliorer l'usage des médicaments et la santé des patients (voir, par exemple, Dormuth et al. 2012; Mamdani et al. 2006; Padwal et al. 2007). Il est incompréhensible qu'un tel outil ne soit pas déjà disponible pour l'ensemble du Canada et ne puisse pas être utilisé pour améliorer les pratiques médicales de l'ensemble des professionnels de santé.
Cette série de quatre réformes n'est pas une solution magique, mais elle indique
la direction dans laquelle doivent s'engager les décideurs politiques. Rappelons que le système actuel d'assurance-médicaments au Canada est une anomalie institutionnelle. Il offre une couverture inadéquate aux Canadiens et Canadiennes, il est inéquitable dans sa structure de financement, il génère un haut niveau de
Chapitre 6. Une politique rationnelle du médicament : feuille de route
gaspillage, et le Canada montre une des pires performances de l'OCDE en ce qui a trait au contrôle des coûts.
Si un consensus existe maintenant quant aux problèmes, le débat persiste
relativement aux solutions à adopter. L'analyse de l'actualité pharmaceutique nous enseigne comment un régime public universel d'assurance-médicaments pourrait plus que jamais permettre la mise en place des capacités institutionnelles nécessaires à l'adaptation aux défis du monde du médicament. Elle montre aussi pourquoi la fragmentation actuelle des régimes, tout particulièrement le recours aux régimes privés, reste le principal obstacle qui empêche la progression du Canada vers un système plus efficace, équitable et durable.
Vers une politique
médicaments au Canada
Chapitre 7
Un régime public universel d'assurance-médicaments n'est pas une panacée.
Même doté d'un formulaire national, d'un pôle d'achat groupé et de capacités institutionnelles pour assurer un meilleur usage des médicaments, un régime public universel ne réglera pas tous les problèmes existant en matière de médicaments. Les pays qui se sont dotés de ce système font aussi face à des défis en termes d'accès ou de coûts. Toutefois, un régime universel public permet de se donner les outils nécessaires à une amélioration de l'accès, la réduction des coûts, l'amélioration des pratiques et la pérennisation d'un régime rendu plus efficace.
Dans ce rapport, nous avons montré qu'un régime public universel allait
permettre d'accroître l'accès aux médicaments de manière équitable tout en réalisant des économies significatives pour la population canadienne, et qu'un tel régime pourrait être mis en place avec un minimum d'impact pour les contribuables, autre qu'une augmentation de leur revenu disponible.
Même en couvrant l'ensemble des Canadiens et des Canadiennes à partir du
premier dollar dépensé, un régime public universel générerait des économies représentant de 10% à 41% du coût actuel en médicaments prescrits, soit des économies annuelles de 2.7 à 11.4 milliards de dollars. Les variations dépendent de la manière dont on acceptera de réviser les politiques industrielles coûteuses et
Chapitre 7. Conclusion
inefficaces qui gonflent artificiellement le coût des médicaments prescrits dans le but illusoire d'attirer des investissements par l'entremise de prix plus élevés.
Malgré que le Canada mette actuellement en jeu la pérennité de son système
de santé dans le but d'offrir des prix plus généreux à l'industrie pour attirer l'investissement des firmes pharmaceutiques, celles-ci semble avoir choisi de délaisser le Canada puisque le nombre d'emplois dans l'industrie pharmaceutique brevetée est passé de 22 332 personnes en 2003 (PriceWaterhouseCooper 2005) à 14 990 en 2012. Comme le faisait remarquer le CEPMB (2013), offrir des prix plus élevés n'a pas créé plus d'investissements. Nous osons espérer que le Canada répondra aux défis de ce secteur par une politique publique rationnelle d'aide à l'industrie et non pas en recourant davantage aux budgets de la santé comme outil pour supporter un secteur industriel. Trop souvent, on a l'impression que l'opposition à un régime public universel d'assurance-médicaments vient du fait que certains veulent maintenir indirectement un régime de subventions déguisées à l'industrie. Entretemps, c'est l'ensemble des Canadiens et des Canadiennes qui font les frais de l'obstination des décideurs politiques à maintenir des politiques irrationnelles et inefficaces.
L'économiste de la santé Robert Evans (2013) rappelait en conférence en mai
2013 que les dépenses des uns constituent les revenus des autres, et le principal problème avec un régime public universel d'assurance-médicaments n'est pas qu'il coûterait trop cher, mais qu'il générerait trop d'économies. Toute économie pour les uns représente une baisse de revenus pour d'autres, et on parle ici des revenus d'intérêts corporatifs possédant une influence politique certaine. On peut donc s'attendre à ce que certains acteurs fassent tout en leur pouvoir pour empêcher qu'un tel régime public, universel, rationnel et efficace ne voie jamais le jour.
La nécessité d'un régime public universel d'assurance-médicaments est l'un des
rares sujets pouvant rallier les analystes provenant de l'ensemble du spectre politique. Enfin, rappelons que 78% de la population canadienne appuie la mise en place d'un régime public universel d'assurance-médicaments et que 82% des Canadiens et Canadiennes appuient le recours à un pôle d'achat public pour réduire le coût des médicaments (EKOS 2013). Après avoir offert une feuille de route pragmatique pour la mise en place d'un régime public universel d'assurance-médicaments, avec les capacités institutionnelles nécessaires pour se doter de politiques pharmaceutiques rationnelles et appropriées, on doit maintenant souhaiter que la volonté politique des dirigeants sache enfin rejoindre la volonté populaire.
Vers une politique
médicaments au Canada
Des patients me disent : « Je ne peux pas payer cela, je vais devoir vivre avec ma maladie. » Les médicaments pour l'hépatite C coûtent environ 80 000 $, ce qui est inabordable pour la plupart des personnes devant payer leurs propres médicaments. Nous avons désespérément besoin d'une stratégie nationale relative aux produits pharmaceutiques.
Dr Jeff Turnbull, médecin-chef, Hôpital d'Ottawa
Vers une politique rationnelle d'assurance-médicaments au Canada, rédigé par
Marc-André Gagnon, permettra d'assurer un accès équitable aux médicaments pour tous les Canadiens et, ainsi, mettre fin à la souffrance dont sont témoins quotidiennement les fournisseurs de soins, comme le Dr Turnbull. Allant à l'encontre de la sagesse traditionnelle, ce rapport est une feuille de route illustrant comment l'accès pour tous est à notre portée et permettrait, en fait, de contrôler le coût des médicaments grâce à l'achat en masse et à une utilisation plus appropriée des médicaments.
Il est difficile de surestimer l'importance du travail du professeur Gagnon. Il offre
des solutions pour surmonter l'un des plus grands défis du secteur de la santé : comment assurer l'accès aux médicaments essentiels à tous les Canadiens et, en
même temps, les protéger, ainsi que le système de soins de santé, des prix excessifs et d'une mise en marché inappropriée des médicaments sur ordonnance.
J'ai eu la chance de rencontrer Marc-André au moment où il terminait ses études
de doctorat avec le Dr Joel Lexchin. La Coalition canadienne de la santé était alors en quête d'un chercheur pour examiner les incidences économiques d'un régime universel d'assurance-médicaments. Marc-André nous a été référé et ce fut le début d'une relation stimulante et fructueuse. Son rapport de 2010, Argumentaire économique pour un régime universel d'assurance-médicaments, a changé la donne. Avant ce rapport, la plupart des gens se demandaient comment nous arriverions à payer un tel régime. Aujourd'hui, tous s'entendent pour dire que nous ne pouvons pas nous permettre de ne pas avoir un tel régime.
Au cours des quatre dernières années, plusieurs progrès ont été réalisés, à
l'échelle provinciale et territoriale, par l'intermédiaire du Conseil de la fédération. Il se dégage aussi un consensus relativement aux politiques, tel que démontré par des groupes de réflexion comme l'Institut C.D. Howe qui appuie l'idée d'un régime public universel d'assurance-médicaments. Cela illustre le pouvoir d'une excellente idée, notamment assurer le bon rapport qualité-prix dans les politiques pharmaceutiques. Nous sommes reconnaissants envers la Fédération canadienne des syndicats d'infirmières et infirmiers pour avoir parrainé ce rapport de suivi de recherche du professeur Gagnon.
Comme le rapport l'illustre clairement, des initiatives positives sont amorcées
à l'échelle provinciale et territoriale. Elles vont dans la bonne direction grâce à l'Alliance pancanadienne d'achat des médicaments, alliance nouvellement créée. Or, il y a d'importantes limitations, dont l'absence de coordination nationale. En ce moment, nous avons vraiment besoin du leadership du gouvernement fédéral afin de coordonner une approche nationale à l'achat en masse, à la négociation des prix, à l'élaboration d'un formulaire national et à l'augmentation de la capacité institutionnelle. Heureusement, au sein de la fédération canadienne il y a une institution conçue pour jouer ce rôle. Il ne s'agit pas du Conseil de la fédération mais du gouvernement du Canada.
Avant que le Conseil canadien de la santé ferme ses portes en raison de
l'élimination du financement du fédéral, le Conseil a rappelé qu'il ne pouvait y avoir de réforme significative des soins de santé sans leadership de la part du gouvernement fédéral et sans stratégie nationale de gestion des produits pharmaceutiques. En 2006, au moment d'entrer au pouvoir, le gouvernement Harper s'est désengagé de l'entente signée par les premiers ministres dans le but d'adopter des solutions, à l'échelle du Canada, pour assurer l'accès aux médicaments sur ordonnance, leur sécurité et un prix abordable. Depuis, le gouvernement fédéral répète, comme un mantra, que les produits pharmaceutiques – et tout autre volet des soins de
d'as Vers une politique r
e-médicaments au Canada
santé – sont la responsabilité de quelqu'un d'autre, que ce soit les provinces, les régions ou les hôpitaux…
Le gouvernement fédéral a renoncé à exercer son leadership. Cela signifie des
souffrances pour les millions de Canadiens n'ayant pas accès à des médicaments à prix abordable. Pour envenimer les choses, les politiques fédérales relatives aux produits pharmaceutiques fixent le prix de lancement des médicaments sur ordonnance environ 30 % de plus que la moyenne de l'OCDE. C'est pervers de la part du gouvernement fédéral d'encourager la croissance excessive des coûts des médicaments sur ordonnance, la mise en marché abusive et la publicité illégale, pour ensuite transférer aux autres les coûts et les dommages.
Le professeur Gagnon démontre clairement qu'une assurance-médicaments
publique est la solution au système fragmenté actuel qui dépend trop des régimes privés coûteux et inefficaces. Les marchés privés et la concurrence commerciale ont envenimé les choses. Comme nous le rappelle le professeur Arnold Relman de l'Université Harvard, les marchés ne sont pas conçus pour dispenser efficacement les soins médicaux. C'est une fonction sociale devant être exercée dans le secteur public.
Le rapport est une feuille de route illustrant comment nous pouvons améliorer
notre système de soins de santé afin d'assurer une couverture pour tous, économiser des sous et sauver des vies. Elle mène à ce que Tommy Douglas a appelé la deuxième étape de l'assurance-maladie, et à ce qu'Alex Himelfarb appelle assurance-maladie 2.0. Ils font référence à un système de soins de santé qui met l'accent sur la prévention, la promotion de la santé et sur des services complets et intégrés. Un régime public universel d'assurance-médicaments, ainsi que des soins à domicile et des soins continus, sont les innovations stratégiques nécessaires pour assurer un régime d'assurance-maladie abordable, équitable et efficace.
Mike McBane
Coordonnateur national, Coalition canadienne de la santé
Bibliographie
Abraham, J., Davis, C. (2013). Conflicting Demands of Drug Coverage in the UK. Présentation au
colloque « Repenser la couverture des médicaments », tenue à Ottawa, 24 mai 2013. http://www1.
webcastcanada.ca/online/archives/pharmacare/day1-1-fra/index.php
Association canadienne des compagnies d'assurance de personnes inc. (2012). Faits et Statistiques; Les
Assurances de Personnes au Québec. Édition 2012. Toronto : Auteur.
Association canadienne des compagnies d'assurance de personnes inc. (2013). CLHIA Report on
Prescription Drug Policy; Ensuring the Accessiblity, Affordability and Sustainability of Prescription Drugs in Canada. Toronto : Auteur.
Association des pharmaciens du Canada. (2010). Canadian Drug Shortages Survey: Final Report.
Ottawa : Auteur.
Barthélémy, I. et al. (2012). Drug Shortages: What does France do better than Canada? Canadian Journal
of Hospital Pharmacy, 65(5), 406-407.
Barthélémy, I. (2013). Les ruptures d'approvisionnement de médicaments en établissements de santé
au Canada : Exemple au Centre hospitalier universitaire Ste-Justine. Thèse de doctorat. France : Faculté de Pharmacie de l'Université Claude Bernard Lyon 1.
Bourassa-Forcier, M., Noël, F. (2012). Ententes entre gouvernements et compagnies pharmaceutiques.
Montréal : CIRANO.
Cambourieu, C. et al. (2013). Fixation des prix des médicaments génériques au Québec. Rapport déposé
au Commissaire à la santé et au bien-être. Gouvernement du Québec.
Canadian Leadership Council on Drug Evaluation. (2012). Summary of Proceedings for Council Members.
Chown, D. (2010). PLAs: What's the shape of things to come? Provincial Reimbursement Advisor, août
Comité sénatorial permanent des affaires sociales, des sciences et de la technologie. (2013).
Les produits pharmaceutiques sur ordonnance au Canada : Suivi post-approbation effectué pour en assurer l'innocuité et l'efficacité. Ottawa : Auteur. http://parl.gc.ca/Content%5CSEN%5CCommittee%5C411%5CSOCI%5Crep%5Crep20mar13-f.pdf
Congressional Budget Office. (2011). Reducing the Deficit: Spending and Revenue Options. Washington:
Congress of the United States.
Conseil canadien de la santé. (2009). La Stratégie nationale relative aux produits pharmaceutiques : Une
ordonnance non-remplie. Toronto : Auteur.
Conseil d'examen des prix des médicaments brevetés. (2012). Rapport annuel 2011. Ottawa : Auteur.
d'as Vers une politique r
e-médicaments au Canada
Conseil d'examen des prix des médicaments brevetés. (2013). Rapport annuel 2012. Ottawa : Auteur.
Conseil de la fédération. (2013). Provinces and Territories Seek Significant Cost Savings for Canadians
on Generic Drugs. Communiqué de presse, 18 janvier 2013. Ottawa. http://www.newswire.ca/en/story/1101223/provinces-and-territories-seek-significant-cost-savings-for-canadians-on-generic-drugs
Conseil de la fédération. (2014). Fiche de renseignements sur les initiatives pharmaceutiques
Couture, P. (2013). Médicaments génériques : Les baisses de prix n'ont jamais eu lieu. Le Soleil, 19 juin
Daw, J., Morgan, S. (2012). Stitching the gaps in the Canadian public drug coverage patchwork? A review
of provincial pharmacare policy changes from 2000 to 2010. Health Policy, 104(1): 19-26.
Demers, V. et al. (2008). Comparison of Provincial prescription drug plans and the impact on patients'
annual drug expenditures. CMAJ, 178(4).
Dormuth, C. et al. (2012). Effect of a Centralized Prescription Network on Inappropriate Prescriptions for
Opioid Analgesics and Benzodiazepines. CMAJ, 184(6).
EKOS. (2013). Canadian Views on Prescription Drug Coverage. Communiqué de presse, 22 mai 2013.
Evans, R. (2008). Reform, Re-Form, and Reaction in the Canadian Health Care System. Health Law
Journal, Special Edition.
Evans, R. (2013). Concluding Remarks. Présentation au colloque Rethinking Drug Coverage tenu à
Ottawa, 25 mai 2013. http://www1.webcastcanada.ca/online/archives/pharmacare/day2-5-eng/index.php
Express Scripts Canada. (2012). Express Scripts Canada Releases Findings of 2011 Drug Trend Report
at 2012 Pharmacy Outcomes Webinar. Communiqué de presse, 23 mai 2012. http://www.newswire.
ca/en/story/978935/express-scripts-canada-releases-findings-of-2011-drug-trend-report-at-2012-pharmacy-outcomes-webinar
Express Scripts Canada. (2013). Poor Patient Decisions Waste Up to $5.1 Billion Annually, According to
Express Script Canada. Communiqué de presse, 6 juin 2013. http://www.express-scripts.ca/about/canadian-press/poor-patient-decisions-waste-51-billion-annually-according-express-scripts
Gagnon, M.-A., Hébert, G. (2010). Argumentaire économique pour un regime universel d'assurance-
médicaments. Ottawa : Centre canadien des politiques alternatives et Institut de recherche et d'informations socio-économiques.
Gagnon, M.-A. (2012a). Détournement de cause. Protégez-Vous, février 2012.
Gagnon, M.-A. (2012b). Pharmacare and Federal Drug Expenditures: A Prescription for Change. Dans
How Ottawa Spends 2012-2013, 33 (septembre 2012), 161-172.
Gagnon, M.-A. (2012c). L'aide publique à l'industrie pharmaceutique québécoise : le jeu en vaut-il la
chandelle? Interventions Économiques/Papers in Political Economy, 44, mai 2012.
Gagnon, M.-A. (2012d). Drug Shortages: Searching for a Cure. Healthcare Policy, 7(4), 10-17.
Gagnon, M.-A. (2012e). Patent protection should come at a price. Winnipeg Free Press, 28 août 2012.
Gagnon, M.-A. (2013). Corruption of Pharmaceutical Markets: Addressing the Misalignment of Financial
Incentives and Public Health. Document préparé pour l'Edmond J. Safra Center for Ethics, Harvard University. http://papers.ssrn.com/sol3/papers.cfm?abstract_id=2286415
Galloway, G. (2013). Doctors plead for cuts to refugee health coverage to be reverse. Globe and Mail, 17
Gøtzsche, P. (2013). Deadly Medicines and Organized Crime. London: Radcliffe Publishing.
Grootendorst, P., Hollis, A. (2011). Gestion des dépenses pharmaceutiques − aperçu et options pour le
Hanley, G. (2009). Prescription Drug Insurance and unmet needs for healthcare: A cross-sectional
analysis. Open Medicine, 3(3) 2009, 178-183.
Harding, D. (2010). Gaining Market Share in the Generic Drug Industry through Acquisitions and
Hollis, A. (2009). Generic Drug Pricing and Procurement: A Policy for Alberta. Document de recherché
de l'École d'études politiques. Université de Calgary.
Institut canadien d'information sur la santé. (2012). Facteurs d'accroissement des dépenses des
médicaments prescrits au Canada. Ottawa : Auteur.
Institut canadien d'information sur la santé. (2013a). Dépenses en médicaments au Canada, de 1985 à
2012. Ottawa : Auteur. https://secure.cihi.ca/free_products/Drug_Expenditure_2013_FR.pdf
Institut canadien d'information sur la santé. (2013b). Tendances des dépenses nationales de santé 1975-
2013. Ottawa : Auteur.
Jackson, E. (2012). Drug shortages: Single supplier for generic injectables at root of crisis in Canada.
Kermode-Scott, B. (2013). Canadian drug safety initiative wins global support in campaign to have
funding restored. British Medical Journal, 347.
d'as Vers une politique r
e-médicaments au Canada
Kondro, W. (2012.) For the Record: It's not our problem, feds say of drug shortage. CMAJ, 184(8),
Labrie, Y. (2013). Mauvaise prescription : Les effets pervers des politiques de maîtrise des dépenses
pharmaceutiques au Canada. Rapport de l'Institut économique de Montréal.
Law, M.R. et al. (2012). The effect of cost on adherence to prescription medications in Canada. CMAJ,
184(1), 297-302.
Law, M.R. (2013a). Money Left on the Table: Generic Drug Prices in Canada. Healthcare Policy, 8(3).
Law, M.R. (2013b). Generic Drug Pricing in Canada. Présentation à la conférence Pharmacare 2020 tenue
à Vancouver 26 février 2013. http://www.youtube.com/watch?v=QxjbXDLm3ZE
Law, M.R., Kratzer, J., Dhalla, I. (2014). The Increasing Inefficiency of Private Health Insurance in Canada.
CMAJ, 186(4).
Lexchin, J., Gagnon, M.-A. (2013). CETA and Pharmaceuticals; Impact of the trade agreement between
Europe and Canada on the costs of patented drugs. Ottawa: CCPA. http://www.policyalternatives.
ca/publications/reports/ceta-and-pharmaceuticals#sthash.yEc55gFj.dpuf
Lexchin, J., Wiktorowicz, M., Moscou, K., Eggertson, L. (2013). Provincial Drug Plan Officials' Views of the
Canadian Drug Safety System. Journal of Health Politics, Policy and Law, 38(3), 545-571.
Light, D. (2010). Bearing the Risks of Prescription Drugs. Dans The Risks of Prescription Drugs, édité par
Light, D. 1-39. Columbia University Press.
Lombardi, M. (2000). Demutualization in Canada. The Actuary, 34(1).
MacArthur, D. (2013). Challenges and innovations: patented drug pricing and coverage: A Funder's
Perspective. Présentation à la conférence Pharmacare 2020 tenue à Vancouver 26 février 2013. http://www.youtube.com/watch?v=houP3QkTr0k
MacLeod, A. (2007). Drug Firms' Sway over BC's New PharmaCare Task Force. The Tyee, 28 novembre
Mamdani, M. et al. (2006). Changes in Rates of Upper Gastrointestinal Hemorrhage after Introduction of
Cyclooxygenase-2 Inhibitors in British Columbia and Ontario. CMAJ, 175(12).
Martinez, B. (2011). Assessing Equity in Access to and Financing of Medicines in Canada. Présentation
pour Pharmaceutical Policy Research Collaboration à Ottawa, octobre 2011.
Meilleur, J., Lambert-Milot, S. (2011). Prix des médicaments : Difficile à avaler. Protégez-Vous, octobre
Morgan, S., Raymond, C., Mooney, D., Martin, D. (2008). The Canadian Rx Atlas (2nd edition). Vancouver:
UBC Centre for Health Services and Policy Research.
Morgan, S., Daw, J. (2012). Canadian Pharmacare: Looking Back, Looking Forward. Healthcare Policy,
8(1), 14-23.
Morgan, S. et al. (2013). The Canadian Rx Atlas (3rd edition). Vancouver: UBC Centre for Health Services
and Policy Research.
Morgan, S., Daw, J., Law, M. (2013). Rethinking Pharmacare in Canada. Commentaire 384. Toronto: CD
Howe Institute.
Moulton, D. (2011). Provincial Squeeze on Generic Prices Continues. CMAJ, 183(14), e1049-e1050.
Neuber, C. (2013). Drug Pricing and Innovation: An industry View. Présentation à la conference
Pharmacare 2020 tenue à Vancouver 26 février 2013. http://www.youtube.com/watch?v=RVgyG8z7jyg
Nguyen, H. (2012). Saving Public Money at Private Expense? Impact of Ontario's Generic Drug Pricing
Reform on Out-of-Pocket Drug Expenditure. Université de Toronto.
OCDE. (2008). Les prix des médicaments sur un marché global : politiques et enjeux. Paris : OCDE.
Ottino, G. et al. (2012). Gestion des ruptures d'approvisionnement des médicaments : perspectives en
France, aux États-Unis et au Canada. Journal canadien de la pharmacie hospitalière, 65(1), 37-42.
Padwal, R. et al. (2007). Long-term Persistence with Orlistat and Sibutramine in a Population-Based
Cohort. International Journal of Obesity, 31, 1567-1570.
Palmer D'Angelo Consulting Inc. (1997). National Pharmacare Cost Impact Study. Ottawa : Auteur.
Paris, V., Docteur, E. (2006). Pharmaceutical Pricing and Reimbursement Policies in Canada. Document
de travail de l'OCDE. Paris : OCDE.
Pharmaceutical Task Force. (2008). Report of the Pharmaceutical Task Force, avril 2008.
Picard, A. Health Insurance Industry Seeks Reform. Globe and Mail, 28 juin 2013.
Poitras, J. (2013). Drug plan for uninsured New Brunswickers unveiled. CBC
PriceWaterhouseCoopers. (2005). Les entreprises de RX&D; Pour une économie canadienne plus saine
et plus forte. Auteur.
Régie d'assurance-maladie du Québec. (2013). Rapport annuel de gestion 2012-2013. Québec : Auteur.
Sanmartin, C., Hennessy, D., Lu, Y., Law, M.R. et al. (2014). Tendances des frais de soins de santé non
remboursés au Canada, selon le revenu du ménage, de 1997 à 2009. Ottawa : Statistiques Canada. Avril 2014.
d'as Vers une politique r
e-médicaments au Canada
Silversides, A. (2009a). Ontario's law curbing the cost of generic drugs spark changes. CMAJ, 181(3-4),
Silversides, A. (2009b). Provincial experiments aim to lower public drug plan costs. CMAJ, 181(5),
Stanbrook, M. B., Killeen, R.M. (2012). Canada Falls Short in Safeguarding its Drug Supply. CMAJ, 184(13).
Stratégie nationale relative aux produits pharmaceutiques (SNPP). (2006). Stratégie nationale relative
aux produits pharmaceutiques : Rapport d'étape. Ottawa : Santé Canada.
Système national d'information sur l'utilisation des médicaments prescrits (SNIUMP). (2013). Analyse
éclair – Comparaisons des prix internationaux des médicaments génériques, début 2011. Ottawa : Conseil d'examen du prix des médicaments brevetés.
Thibodeau, M. (2013). Médicaments génériques : Québec diminue le remboursement. La Presse, 22 mars
Union des consommateurs. (2009). Pour un régime public universel d'assurance-médicaments au
Québec. Montréal : Auteur.
Webster, P. (2013). Is the Government Gagging BC's Drug Safety Scientists? Vancouver Magazine, avril
Woolhandler, S. et al. (2003). Costs of health care administration in the United States and Canada. New
England Journal of Medicine, 349, 768-775.
Sources des variations des dépenses moyennes par habitant en médicaments prescrits par province par rapport aux dépenses moyennes par habitant dans le reste du Canada (ROC), avril 2012-mars 2013
prescritsdispensés
en pharmacie (M$)Dépense par
habitant dans le
Variation induite
Variation totale
standardisée selon
Prix payés
Source : Morgan et al. 2013
d'as Vers une politique r
e-médicaments au Canada
Annexe 2 : Détails des calculs par province
Synthèse par province des économies potentielles par la mise en place d'un régime public universel d'assurance-médicaments comparant deux scénarios basés sur les modalités de politiques industrielles en matière de coût, à partir des chiffres disponibles pour l'année 2012-2013
Î.-P.-É. T.-N.-L.
Économies avec un régime public universel et continuité
des politiques industrielles en matière de coûts (M$)
Économies
avec un régime
public universel et continuité des politiques
industrielles en matière de coûts (% des dépenses en médicaments prescrits)Économies avec un régime public universel et abrogation
des politiques industrielles en matière de coûts (M$)
Économies
avec un régime
public universel et abrogation des politiques
industrielles en matière de coûts (% des dépenses en médicaments prescrits)
COLOMBIE-BRITANNIQUE (Scénario 1)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec continuité des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
2. Hausse des dépenses par hausse de consommation
+10% des dépenses actuelles
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses actuelles
4. Baisse des dépenses par évaluation des médicaments
-0% des dépenses actuelles
5. Élimination des franchises mensuelles au Québec
6. Appel d'offre pour les génériques
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
105 M $ (4%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
d'as Vers une politique r
e-médicaments au Canada
COLOMBIE-BRITANNIQUE (Scénario 2)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel
d'assurance-médicaments avec abrogation des politiques industrielles en matière de coûts à partir des
chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
Économies par achats compétitifs
2. Hausse des dépenses par hausse de consommation
+10% des dépenses
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses
5. Élimination des franchises mensuelles au Québec
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
1 139 M$ (40%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
ALBERTA (Scénario 1)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec continuité des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
2. Hausse des dépenses par hausse de consommation
+10% des dépenses actuelles
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses actuelles
4. Baisse des dépenses par évaluation des médicaments
-4.8% des dépenses actuelles
5. Élimination des franchises mensuelles au Québec
6. Appel d'offre pour les génériques
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
248 M$ (9%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
d'as Vers une politique r
e-médicaments au Canada
ALBERTA (Scénario 2)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec abrogation des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
Économies par achats compétitifs
2. Hausse des dépenses par hausse de consommation
+10% des dépenses
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses
5. Élimination des franchises mensuelles au Québec
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
1 097 M$ (40%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
SASKATCHEWAN (Scénario 1)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec continuité des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
2. Hausse des dépenses par hausse de consommation
+10% des dépenses actuelles
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses actuelles
4. Baisse des dépenses par évaluation des médicaments
-1.4% des dépenses actuelles
5. Élimination des franchises mensuelles au Québec
6. Appel d'offre pour les génériques
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
42 M$ (5%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
d'as Vers une politique r
e-médicaments au Canada
SASKATCHEWAN (Scénario 2)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec abrogation des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
Économies par achats compétitifs
2. Hausse des dépenses par hausse de consommation
+10% des dépenses
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses
5. Élimination des franchises mensuelles au Québec
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
321 M$ (40%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
MANITOBA (Scénario 1)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec continuité des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
2. Hausse des dépenses par hausse de consommation
+10% des dépenses actuelles
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses actuelles
4. Baisse des dépenses par évaluation des médicaments
(2.8 % des dépenses actuelles)
5. Élimination des franchises mensuelles au Québec
6. Appel d'offre pour les génériques
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
Source : Calculs de l'auteur; Gagnon et Hébert 2010
d'as Vers une politique r
e-médicaments au Canada
MANITOBA (Scénario 2)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec abrogation des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
Économies par achats compétitifs
2. Hausse des dépenses par hausse de consommation
+10% des dépenses
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses
5. Élimination des franchises mensuelles au Québec
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
366 M$ (40%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
ONTARIO (Scénario 1)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec continuité des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
2. Hausse des dépenses par hausse de consommation
+10% des dépenses actuelles
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses actuelles
4. Baisse des dépenses par évaluation des médicaments
-5.5% des dépenses actuelles
5. Élimination des franchises mensuelles au Québec
6. Appel d'offre pour les génériques
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
1 041 M$ (10%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
d'as Vers une politique r
e-médicaments au Canada
ONTARIO (Scénario 2)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec abrogation des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
Économies par achats compétitifs
2. Hausse des dépenses par hausse de consommation
+10% des dépenses
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses
5. Élimination des franchises mensuelles au Québec
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
Source : Calculs de l'auteur; Gagnon et Hébert 2010
QUÉBEC (Scénario 1)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec continuité des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
2. Hausse des dépenses par hausse de consommation
+10% des dépenses actuelles
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses actuelles
4. Baisse des dépenses par évaluation des médicaments
-3.1% des dépenses actuelles
5. Élimination des franchises mensuelles au Québec
6. Appel d'offre pour les génériques
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
828 M$ (11%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
d'as Vers une politique r
e-médicaments au Canada
QUÉBEC (Scénario 2)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec abrogation des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
Économies par achats compétitifs
2. Hausse des dépenses par hausse de consommation
+10% des dépenses
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses
5. Élimination des franchises mensuelles au Québec
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
3 345 M$ (45%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
NOUVEAU-BRUNSWICK (Scénario 1)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec continuité des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
2. Hausse des dépenses par hausse de consommation
+10% des dépenses actuelles
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses actuelles
4. Baisse des dépenses par évaluation des médicaments
-2.9% des dépenses actuelles
5. Élimination des franchises mensuelles au Québec
6. Appel d'offre pour les génériques
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
32 M$ (5%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
d'as Vers une politique r
e-médicaments au Canada
NOUVEAU-BRUNSWICK (Scénario 2)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec abrogation des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
Économies par achats compétitifs
2. Hausse des dépenses par hausse de consommation
+10% des dépenses
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses
5. Élimination des franchises mensuelles au Québec
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
278 M$ (41%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
NOUVELLE-ÉCOSSE (Scénario 1)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec continuité des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
2. Hausse des dépenses par hausse de consommation
+10% des dépenses actuelles
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses actuelles
4. Baisse des dépenses par évaluation des médicaments
-2% des dépenses actuelles
5. Élimination des franchises mensuelles au Québec
6. Appel d'offre pour les génériques
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
57 M$ (6%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
d'as Vers une politique r
e-médicaments au Canada
NOUVELLE-ÉCOSSE (Scénario 2)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec abrogation des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
Économies par achats compétitifs
2. Hausse des dépenses par hausse de consommation
+10% des dépenses
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses
5. Élimination des franchises mensuelles au Québec
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
388 M$ (40%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
ÎLE-DU-PRINCE-ÉDOUARD (Scénario 1)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec continuité des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
2. Hausse des dépenses par hausse de consommation
+10% des dépenses actuelles
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses actuelles
4. Baisse des dépenses par évaluation des médicaments
(0.5% des dépenses actuelles)
5. Élimination des franchises mensuelles au Québec
6. Appel d'offre pour les génériques
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
Source : Calculs de l'auteur; Gagnon et Hébert 2010
d'as Vers une politique r
e-médicaments au Canada
ÎLE-DU-PRINCE-ÉDOUARD (Scénario 2)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec abrogation des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
Économies par achats compétitifs
2. Hausse des dépenses par hausse de consommation
+10% des dépenses
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses
5. Élimination des franchises mensuelles au Québec
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
45 M$ (39%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
TERRE-NEUVE-ET-LABRADOR (Scénario 1)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec continuité des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
2. Hausse des dépenses par hausse de consommation
+10% des dépenses actuelles
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses actuelles
4. Baisse des dépenses par évaluation des médicaments
(1.5% des dépenses actuelles)
5. Élimination des franchises mensuelles au Québec
6. Appel d'offre pour les génériques
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
-11 M$ (2%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
d'as Vers une politique r
e-médicaments au Canada
TERRE-NEUVE-ET-LABRADOR (Scénario 2)
Estimations sur les coûts et économies induits par la mise en place d'un régime public universel d'assurance-médicaments avec abrogation des politiques industrielles en matière de coûts à partir des chiffres de 2012-2013
1. Dépenses en médicaments prescrits en 2012
Répartition des coûts/bénéfices en médicaments prescrits
Économies par achats compétitifs
2. Hausse des dépenses par hausse de consommation
+10% des dépenses
3. Baisse des dépenses par baisse des frais d'ordonnance
-2% des dépenses
5. Élimination des franchises mensuelles au Québec
Total des économies en médicaments prescrits
Total des dépenses en médicaments prescrits avec un régime
Impacts supplémentaires autres que pour médicaments prescrits
7. Élimination des surcoûts administratifs des régimes privés
8. Élimination des subventions à caractère fiscal
Total des impacts supplémentaires
Bilan total des économies réalisées
200 M$ (40%)
Source : Calculs de l'auteur; Gagnon et Hébert 2010
Source: https://fcsii.ca/sites/default/files/pharmacare_report_french.pdf
Technology / Internet Trends November 5, 2008 Web 2.0 Summit – San Francisco Morgan Stanley does and seeks to do business with companies covered in Morgan Stanley Research. As a result, investors should be aware that the firm may have a conflict of interest that could affect the objectivity of Morgan Stanley Research. Investors should consider Morgan Stanley Research as only a single factor in making their investment decision. Customers of Morgan Stanley inthe US can receive independent, third-party research on companies covered in Morgan Stanley Research, at no cost to them, where such research is available. Customers can access this independent research at www.morganstanley.com/equityresearch or can call 1-800-624-2063 to request a copy of this research.For analyst certification and other important disclosures, refer to the Disclosure Section, located at the end of this report.
APPLIED AND ENVIRONMENTAL MICROBIOLOGY, Apr. 2010, p. 2075–2085 Copyright © 2010, American Society for Microbiology. All Rights Reserved. Monitoring the Effects of Chiral Pharmaceuticals on Aquatic Microorganisms by Metabolic Fingerprinting䌤 Emma S. Wharfe, Catherine L. Winder, Roger M. Jarvis, and Royston Goodacre* School of Chemistry and Manchester Interdisciplinary Biocentre, University of Manchester,











