Viagra gibt es mittlerweile nicht nur als Original, sondern auch in Form von Generika. Diese enthalten denselben Wirkstoff Sildenafil. Patienten suchen deshalb nach viagra generika schweiz, um ein günstigeres Präparat zu finden. Unterschiede bestehen oft nur in Verpackung und Preis.
Publicaciones.dipucr.es
Educar a los jóvenes
Edición de laHERMANDAD DE DONANTES DE SANGREDE PUERTOLLANO
Colabora con la impresiónDIPUTACIÓN DE CIUDAD REAL
Imprime: Imprenta Provincial, Ciudad RealDepósito legal: CR-679-2011
Educar a los jóvenes
para la salud
F. CANAL CALDERÓN
R. RODRÍGUEZ MUÑOZ
M. C. ROMERO ÍÑIGO
Hermandad de Donantes de Sangre
Índice alfabético de autores
Autores y coordinAdores:
Félix Canal Calderón. Licenciado en Medicina. Especialis-
ta en Medicina Familiar y Comunitaria. Servicio de Ur-
gencias Hospital Santa Bárbara. Puertollano.
Raúl Rodríguez Muñoz. Licenciado en Medicina. Especia-
lista en Medicina Familiar y Comunitaria. Servicio de
Urgencias Hospital Santa Bárbara. Puertollano.
María del Carmen Romero Iñigo. Diplomada Universitaria
en Enfermería. Hospital Santa Bárbara. Puertollano.
José Luis Benítez Mora. Licenciado en Medicina. Especia-
lista en Medicina Familiar y Comunitaria. Servicio de
Urgencias Hospital Santa Bárbara. Puertollano.
María Nieves Cerros González. Licenciada en Psicología.
Máster en Psicopatología y Salud. Hermandad de Do-
nantes de Sangre del Área de Salud de Puertollano.
Tomasa Cerros González. Diplomada en Magisterio.
José Antonio Fernández Bejarano. Diplomado Universi-
tario en Enfermería. Hospital Valle de los Pedroches.
María de Gracia Patón Vela. Diplomada Universitaria en
Enfermería. Hermandad de Donantes de Sangre del
Área de Salud de Puertollano
Luis FernAndo GArcíA Fernández
Gerente del Área de Salud de Puertollano
La prevención y promoción de la salud es uno de
los aspectos fundamentales dentro de las actividades a desarrollar por los profesionales sanitarios. Introducir en las conductas de las personas hábitos saludables en-caminados a preservar la salud debe ser una prioridad para los Sistemas Sanitarios, pues ello conlleva conse-guir para los ciudadanos una mejor calidad de vida.
Conseguir cambiar estilos de vida no es fácil, por
eso es primordial comenzar a trabajar en las edades más tempranas sabiendo que estas actuaciones tienen una enorme repercusión en la salud ya que se prolon-garán a lo largo de toda la vida.
Especial atención tienen todas aquellas medidas
que seamos capaces de desarrollar que puedan influir en los hábitos de las personas jóvenes y muy espe-cialmente en una etapa tan sensible, física y emocio-nalmente, como es la adolescencia. En esta etapa, el afán de experimentar nuevas emociones, así como el querer emular a los adultos, puede ocasionar proble-
mas relacionados con la iniciación sexual, tabáquica, alcohólica, la conducción peligrosa de vehículos y la introducción en las nuevas tecnologías en un mundo de espacios virtuales de difícil control actualmente.
Los profesionales sanitarios debemos estar alerta,
junto con las familias que deben jugar un papel funda-mental a la hora de inculcar valores, hábitos y costum-bres saludables en la vida diaria, ante la aparición de posibles prácticas de riesgo, y es necesario que realice-mos actividades dirigidas a la formación y la informa-ción de las personas jóvenes para que puedan conocer cuáles son los posibles riesgos que corren a la hora de tomar las decisiones en la adopción de determinadas conductas que pueden repercutir de manera negativa en su salud no sólo de forma temporal sino a lo largo de toda su existencia.
Facilitando a los individuos, mediante la educa-
ción para la salud, los conocimientos, las actitudes y los hábitos esenciales para la defensa y promoción de la salud individual y colectiva intentamos que se adopten estilos de vida lo más sanos posibles y unas conductas positivas de salud. Con la mejora de la salud individual contribuiremos también a la mejora de la salud colec-tiva.
Capítulo 1. Infecciones de transmisión sexual.
Capítulo 2. Métodos anticonceptivos .
Capítulo 3. Hábitos tóxicos .
Capítulo 4. Trastornos de la alimentación .
Capítulo 5. Heridas, picaduras y quemaduras .
Capítulo 6. Piercings y tatuajes .
Capítulo 7. La donación de sangre .
Infecciones de transmisión sexual.
F. cAnAL cALderón, r. rodríGuez Muñoz,
M.c. roMero iñiGo
UN POCO DE HISTORIA:
Ya en los tratados médicos escritos durante el rei-
nado del emperador chino Ho-Ang-Ti hace 4.500 años se describe la gonorrea, enfermedad que aparece igual-mente descrita junto con sus síntomas y tratamiento en los papiros de Brugsch, que datan del año 1350 a.C. También en la Biblia, concretamente en el Levítico, se describe la enfermedad y se relaciona con la práctica sexual, señalando Moisés su alta contagiosidad.
El Código de Hammurabi (2250-2200 a.C.) cita ya
la existencia de la sífilis; ya que describía una enferme-dad con características parecidas a ella, denominada Benú, que era considerada causa de invalidez contrac-tual, en el caso de la venta de un esclavo enfermo por la misma.
Hipócrates en el 460 a.C. describe lesiones geni-
tales duras y suaves por consecuencia de la exposición
– 11 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
sexual. Los griegos y romanos describían ya verrugas genitales que se transmitían por las relaciones sexuales y que hasta bien entrado el siglo XX se pensaba que formaban parte de las infecciones sifilíticas y gonorrei-cas, ya que aún no se conocía a su agente causal el virus del papiloma humano.
Girolamo Fracastoro, médico italiano, publicó en
1546
"De contagioni et contagiosis morbis", una obra en la que describe las tres formas de contagio de las enfer-medades: por contacto directo, por fómites portadores de gérmenes infecciosos y a distancia. Fue el primero en pensar que existían partículas invisibles, a las que llamó seminaria, que al reproducirse rápidamente pro-pagaban las enfermedades.
Otro médico italiano Gabriel Falloppio ideó en
1555 una protección individual para la sífilis consisten-te en un corte de lino en forma de saco, a la medida del glande empapado de mercurio (antecesor del moderno preservativo).
Ya a comienzos del siglo XVIII el único trata-
miento para la sífilis y otras enfermedades venéreas era el mercurio, ya fuera untado como bálsamo o in-gerido. El Dr. John Hunter describiría el chancro duro sifilítico. En 1861 Jonathan Hutchinson describe la sí-filis congénita.
El Dr. Neisser, urólogo y sifilólogo, aisló en 1879
la causa de la gonorrea, al descubrir la
Neisseria go-norrhoeae (nombrada así en honor de su descubridor).
– 12 –
Infecciones de transmisión sexual. El SIDA
Augusto Ducrey (1860–1940), dermatólogo italiano, descubre el bacilo del chancro blando, en su honor bautizado
Haemophylus ducreyii.
El zoólogo prusiano Fritz Schaudinn y el médi-
co militar berlinés Erich Hoffmann descubren que el agente causal de la sífilis es el
Treponema pallidum. Fue el día 3 de marzo de 1905, en la clínica La Cha-rité, de Berlín; era muy difícil de identificar el agente patógeno, ya que era casi transparente y por tanto sólo visible al microscopio mediante contraste de fase.
En 1909 Paul Ehrlich produce el salvarsan "arséni-
co que salva", medicamento diseñado para combatir la sífilis. Durante más de 20 años la medicación de la sífi-lis se hizo en base a los arsenicales trivalentes (salvar-sanes y derivados) y de preparados de bismuto como complemento. Salvando los inconvenientes derivados de la toxicidad hepática del arsénico y de la renal del bismuto, la terapéutica era eficaz y permitió un control bastante efectivo de la sífilis a costa de tratamientos repetidos y prolongados. Hasta la llegada de la peni-cilina, esta técnica terapéutica se mantendría sin gran-des variaciones.
En 1913 Nicholas, Durand y Fauré describen el
linfogranuloma venéreo, aunque no sería hasta 1927 cuando se descubrió el organismo causante: la
Chla-mydia trachomatis. En 1949 Strauss revela el carácter viral de las verrugas genitales.
El 5 de Junio de 1981 se conocen en Estados Uni-
– 13 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
dos los primeros casos de SIDA (síndrome de inmuno-deficiencia adquirida) que revolucionaría de manera dramática el escenario de las ITS.
La expresión infecciones de transmisión sexual
(ITS) ha venido a sustitutir a la clásica denominación de enfermedades venéreas (por Venus, la diosa roma-na del amor) y a la más reciente de enfermedades de transmisión sexual (ETS), e incluye una serie de en-fermedades de naturaleza infecciosa (causadas por microorganismos, ya sean bacterias, virus, hongos o parásitos) en las que la transmisión sexual tiene impor-tancia epidemiológica y es o bien el único o bien uno de los posibles mecanismos de transmisión.
La antigua denominación de enfermedades vené-
reas incluía únicamente a cuatro: la sífilis, la gonoco-cia, el linfogranuloma venéreo y el chancro blando. En los años 70 se avanza de una manera extraordinaria en el descubrimiento de nuevos microorganismos genita-les productores de enfermedades a ese nivel, lo que lleva al cambio de denominación de enfermedad vené-rea a ETS, permitiendo además de ese modo recalcar la importancia del mecanismo de transmisión ligado a las relaciones sexuales.
Así nuestras cuatro clásicas "enfermedades vené-
– 14 –
Infecciones de transmisión sexual. El SIDA
reas" pasaron a denominarse como ITS de primera generación; las infecciones producidas por el
virus Herpes,
Chlamydia trachomatis,
Ureaplasma urealyti-cum y otros constituyeron las ITS de segunda gene-ración y finalmente se describieron las infecciones producidas por
Papilomavirus,
Citomegalovirus y
VIH (Virus de la Inmunodeficiencia Humana, que produ-ce el SIDA) y que constituyeron las ITS de tercera generación.
Las ITS no afectan por igual a toda la población,
afectando dentro de la sociedad occidental a grupos de edad cada vez más jóvenes y teniendo como sus princi-pales factores de riesgo para el contagio: la falta de uso de preservativo, el elevado número de parejas sexuales o el contacto con profesionales del sexo. Su incidencia también varía en función de las áreas geográficas, aun-que si comparamos los casos de ITS en España con los de los países de nuestro entorno no existen diferencias notables.
Últimamente se observa un aumento de las ITS.
Debemos tener en cuenta que el contagio de una ITS se produce por contacto con piel, mucosas o lesiones ulcerativas activas aunque la persona esté asintomáti-ca. Asimismo no debemos olvidar que en una misma persona pueden presentarse dos o más ITS al mismo tiempo.
Las conductas sexuales que pueden facilitar la
transmisión de una ITS son:
– 15 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
- Personas sin pareja estable y que no usan preser-
- Tener una pareja estable pero que esta mantenga
relaciones sexuales de riesgo
- Heterosexuales y homosexuales con múltiples
- Trabajadores del sexo
Hoy en día se reconoce el carácter de transmisión
sexual al menos a 25 microorganismos, entre bacterias, virus, hongos y parásitos, causantes de unos 50 síndro-mes.
Los síndromes clínicos más frecuentes de presen-
tación de las ITS son: exudado uretral, exudado vagi-nal, úlcera genital, verrugas genitales, ITS anorrectales e ITS ectoparasitarias. En el anexo I hemos recogido los microorganismos causantes y los síndromes clínicos que producen.
La mejor manera de evitar las ITS consiste en mi-
nimizar las prácticas sexuales de riesgo y emplear mé-todos de barrera como el preservativo.
Es una enfermedad infecciosa con afectación sis-
témica producida por el
Treponema pallidum, parásito obligado del hombre del que no se reconoce reservorio animal.
– 16 –
Infecciones de transmisión sexual. El SIDA
La sífilis venérea está presente en todo el mundo
variando su incidencia en función de factores socioeco-nómicos y geográficos, y es la tercera enfermedad bac-teriana de transmisión sexual más frecuente tras las producidas por
Neisseria y
Chlamydia. Las formas de contagio son: contacto sexual (la más frecuente), de forma congénita a través de la placenta, por transfu-sión de sangre humana contaminada y por inoculación accidental directa. El riesgo de que una persona infec-tada contagie a un sujeto sano es mayor al inicio de la enfermedad y va disminuyendo con el paso del tiempo.
La sífilis congénita (la que se presenta ya en el
nacimiento) se produce con más frecuencia cuando el feto se infecta
"in utero", aunque es posible adquirir la infección cuando el neonato atraviesa el canal del parto (útero y cuello uterino).
Por edades el grupo más involucrado es el que va
de los 15 a los 30 años, relacionado con la actividad sexual y prácticas de riesgo. Según datos de la OMS la incidencia de sífilis en España se situó en 2,46 ca-sos/100000 habitantes en 2004, reduciéndose a 1,2 casos/100000 habitantes en 2005 y repuntando a 1,73 casos/100000 habitantes en 2006. Los únicos países de la Unión Europea con menores tasas de incidencia de esta enfermedad en 2006 fueron: Portugal, Italia y Francia.
El
Treponema pallidum puede penetrar en el orga-
nismo atravesando las membranas mucosas intactas o
– 17 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
a través de heridas en la piel; pudiendo desarrollar la enfermedad hasta un 30% de los compañeros sexuales de los infectados. A partir de aquí el microorganismo se disemina a través de vasos linfáticos y sanguíneos pudiendo afectar a cualquier órgano del cuerpo, in-cluido el Sistema Nervioso Central (SNC), que es lo que se conoce como neurosífilis.
Clínicamente la sífilis se divide en cinco etapas:
fase de incubación (tiene un promedio de duración de
tres semanas, aunque puede llegar hasta 90 días), sífilis
primaria, sífilis secundaria, sífilis latente y tardía.
La
sífilis primaria se caracteriza por la apari-
ción del chancro: una lesión dura, no exudativa y poco dolorosa, que aparece en el lugar de inocula-ción (siendo su localización más frecuente los geni-tales externos, seguidos de cuello uterino, boca, área perianal…) pudiendo ser única o múltiple y estando en ocasiones acompañada de adenopatías (ganglios) regionales también poco dolorosas. Esta lesión cura espontáneamente al cabo de 2-8 semanas sin lesión residual.
La
sífilis secundaria es la más florida desde el
punto de vista clínico y empieza entre dos y ocho sema-nas después de la aparición del chancro. Se caracteriza por manifestaciones parenquimatosas, constituciona-les y mucocutáneas; siendo la más frecuente el exan-tema (erupción) máculopapular o pustular que puede afectar a cualquier parte del cuerpo, siendo muy carac-
– 18 –
Infecciones de transmisión sexual. El SIDA
terística la localización en palmas y plantas. Otras le-siones que afectan a la piel son los condilomas planos, la alopecia (calvicie) parcheada y la lengua en pradera segada. La sintomatología constitucional consiste en febrícula, faringitis, anorexia (falta de apetito), artral-gias (dolores articulares) y linfadenopatías (ganglios) generalizadas.
Tras la sífilis secundaria el paciente entra en un
período latente con ausencia de manifestaciones clíni-
cas pero que no implica una falta de progresión de la
enfermedad y que puede llegar hasta 20-30 años.
La
sífilis tardía es una enfermedad inflamatoria
que puede afectar a cualquier órgano y se desarrolla en un tercio de los pacientes no tratados. Dentro de la sífilis tardía distinguimos: neurosífilis, sífilis cardiovas-cular y goma sifilítico; lesión granulomatosa no espe-cífica, no dolorosa, que se puede desarrollar en cual-quier órgano siendo más frecuente en el sistema óseo, piel y mucosas produciendo destrucción del órgano afectado.
La sífilis congénita puede afectar a los fetos de
cualquier mujer no tratada, aunque es más frecuente en los estadíos precoces de la infección, y se desarro-lla tras el paso a través de la placenta del
T. pallidum. La gravedad clínica va desde el aborto tardío al parto pretérmino, muerte neonatal, infección neonatal e in-fección latente. Puede manifestarse como infección di-seminada o por lesiones mucocutáneas, osteocondritis,
– 19 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
deformaciones de huesos y dientes, sordera, anemia y neurosífilis.
Existen varios métodos de diagnóstico, siendo el
más rápido y directo en las fases primaria, secundaria y congénita precoz el examen en fresco con microscopía de campo oscuro. Otras técnicas diagnósticas son: la inmunofluorescencia directa (DFA-TP), demostración en tejidos mediante biopsia, cultivo del Treponema, técnicas de biología molecular y detección indirecta mediante pruebas serológicas.
La eficacia de un tratamiento correcto de la sífilis
hoy día es incuestionable. Para curar una sífilis precoz se requiere una concentración de antibióticos adecua-da y mantenida durante siete días. Este régimen pro-longado junto con una buena combinación antibiótica impiden la aparición de la secuela más importante de esta enfermedad: la neurosífilis. El antibiótico de elec-ción para tratar la sífilis es la penicilina G, teniendo como segunda elección la doxiciclina.
No se han desarrollado vacunas frente a la sífilis,
por lo que la prevención se basa en el correcto trata-miento de los enfermos, la educación sanitaria sobre las prácticas sexuales, control sanitario de la prostitu-ción y exámenes serológicos en el embarazo.
– 20 –
Infecciones de transmisión sexual. El SIDA
La infección genital por herpes simple es una de
las ITS más frecuentes en todo el mundo y aunque sue-le ser una enfermedad subclínica o con síntomas leves las complicaciones pueden ser graves, además de faci-litar la infección por VIH. Es la causa más frecuente de úlcera genital en España.
Aunque existen dos tipos del Virus Herpes Simple
(VHS1 y 2), es el tipo 2 el que produce la infección herpética genital en la mayoría de las ocasiones; sien-do el tipo 1 más frecuente en las lesiones orales y pro-duciendo lesiones a nivel genital en prácticas de riesgo tales como sexo oral. Se disemina por contacto directo persona-persona con lesiones y por secreciones muco-sas. El VHS-2 se transmite principalmente, aunque no exclusivamente, por vía sexual.
La seroprevalencia de la infección por VHS-2 se
sitúa alrededor del 20% de la población general en los países occidentales, donde se ha visto un claro aumen-to en las últimas décadas.
El periodo de incubación de la infección primaria
es de dos a doce días (una media de cuatro), seguido de síntomas prodrómicos como quemazón, dolor y erite-ma. A continuación aparecen en pene, región perineal o perianal, vulva, vagina o cérvix, múltiples vesículas dolorosas que se ulceran y en ocasiones se acompañan de linfadenopatía inguinal. Más tarde de forma espon-
– 21 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
tánea se forma una costra y la úlcera cura completa-mente a las dos o tres semanas. Estas lesiones loca-les pueden ir acompañadas de afectación sistémica en forma de fiebre, cefalea, mal estado general, mialgias y dolor abdominal. Estos síntomas terminan desapa-reciendo, pero la infección herpética persiste; el ADN del virus queda latente en las neuronas de los ganglios sacros no pudiendo ser erradicado en la actualidad ni por el sistema inmune ni por ningún fármaco. El virus puede reactivarse episódicamente ocasionando recu-rrencias que suelen ser menos graves que la infección primaria y presentar alteraciones cutáneas menos sin-tomáticas, curando espontáneamente en cinco o diez días.
El herpes neonatal es una enfermedad grave, ge-
neralmente causada por VHS-2 y adquirida durante el paso a través del canal del parto. Puede presentarse como una enfermedad diseminada, normalmente fatal, con graves secuelas neurológicas en los supervivientes, como encefalitis (infección del SNC) o como infección localizada a superficies mucocutáneas y que puede di-seminarse si no se trata adecuadamente.
El 80-90% de personas con evidencia serológica
de infección por VHS-2 no recuerdan haber presenta-do herpes genital, ya que no han presentado síntomas o estos han sido leves. La gran mayoría de personas seropositivas eliminan episódicamente durante años partículas virales a través del tracto genital, lo que los
– 22 –
Infecciones de transmisión sexual. El SIDA
convierte en potenciales transmisores de la enferme-dad, aunque no presenten lesiones cutáneas. De ahí la importancia de comprender la naturaleza crónica y recurrente de la infección herpética, así como de las medidas a tomar para evitar su transmisión.
El diagnóstico suele ser evidente desde el punto
de vista clínico, por lo característico de las lesiones cu-táneas. No obstante, debe intentar realizarse el diag-nóstico de laboratorio, por las siguientes razones: no siempre las lesiones cutáneas tienen una morfología que no sugiera dudas, el aislamiento en cultivo permite identificar y tipar al virus así como estudiar su sensibi-lidad frente a los antivirales, y además el aislamiento puede tener interés epidemiológico.
El tratamiento antivírico está recomendado en to-
dos los pacientes sintomáticos con un herpes genital inicial, especialmente si presentan síntomas sistémicos o inmunodepresión. Las recurrencias del herpes pue-den ser a menudo menos intensas y no precisar trata-miento, aunque en caso de necesitarlo se administra para reducir los síntomas y la infectividad (capacidad de infectar a una persona sana), al igual que en el pri-mer episodio de infección, sin que influya en la fre-cuencia de recurrencias posteriores. Los fármacos em-pleados en el tratamiento de la infección herpética son los antivirales Aciclovir, Valaciclovir y Famciclovir.
Respecto a la prevención de la infección herpéti-
ca debemos tener en cuenta que el riesgo de contraer
– 23 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
herpes genital tras contacto sexual con una pareja con infección por VHS-2 es elevado, aún cuando no pre-sente lesiones; de ahí la importancia del empleo del preservativo al mantener relaciones sexuales. Hoy en día no se ha conseguido desarrollar una vacuna efecti-va al 100% frente al VHS.
La uretritis es un síndrome caracterizado por la
aparición de: exudado uretral purulento, disuria (es-cozor al orinar) y prurito (picor) en el meato urinario, reflejando la respuesta de la uretra a una inflamación de cualquier origen. La mayor parte de las uretritis están causadas por patógenos de transmisión sexual y se dividen clásicamente en: uretritis gonocócicas (UG causadas por
Neisseria gonorrhoeae) y uretritis no go-nocócicas (UNG producidas fundamentalmente por
Chlamydia trachomatis y
Ureaplasma urealyticum).
El riesgo de adquirir la gonococia se incremen-
ta directamente con el número de parejas sexuales y depende de las localizaciones anatómicas implicadas siendo más frecuentes en uretritis, cervicitis e infec-ción rectal. Los individuos asintomáticos constituyen claramente el mayor riesgo de transmisión de la infec-ción, por lo que es imprescindible el tratamiento de los contactos sexuales en todos los casos.
– 24 –
Infecciones de transmisión sexual. El SIDA
En nuestro medio la etiología más frecuente es la
causada por
Chlamydia trachomatis, seguida por
Neis-seria gonorrhoeae. Hasta en un tercio de los casos no llega a aislarse al microorganismo responsable.
1. uretritis GonocócicA (GonorreA)
Es una infección bacteriana, exclusiva de la es-
pecie humana, causada por
Neisseria gonorrhoeae que se transmite exclusivamente por contacto sexual o de forma perinatal. Su clínica varía desde infecciones que pasan desapercibidas hasta otras capaces de llegar a producir esterilidad femenina y orquiepididimitis (in-flamación testicular).
Tras un período de incubación de dos a cinco días
comienza un cuadro clínico brusco con exudado ure-tral purulento y disuria (escozor al orinar). Existen casos asintomáticos que constituyen el principal re-servorio de la enfermedad. En función de las prácticas sexuales se describen localizaciones extragenitales: a) la forma anorrectal, producida por inoculación directa adquirida con la práctica de sexo anal y que a pesar de que fundamentalmente cursa de manera asintomática (contagiosa) se puede manifestar de forma excepcional como una rectitis gonocócica (inflamación del recto); b) la gonococia faríngea afecta al 5-14% de los hetero-sexuales y al 30% de los homosexuales, es asintomática en el 80% de los casos, presentando molestias leves en
– 25 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
un 15% y únicamente en el 5% restante desarrolla un cuadro de angina febril.
Los recién nacidos de madres con gonococia pue-
den adquirir la infección al pasar por el canal del par-to, desarrollando cuadros de conjuntivitis que cursan con exudado purulento y pueden producir opacidades corneales.
Los síntomas de las uretritis gonocócicas y no go-
nocócicas difieren en su grado de expresividad pero no en las manifestaciones en sí, ya que en ambos casos el paciente puede presentar exudado y ardor uretral y di-suria, de ahí que últimamente se dude de la utilidad de clasificar a la uretritis en gonocócica o no gonocócica. El exudado es más abundante y purulento en la UG mientras que en la UNG es más mucoso pudiendo de-tectarse solo por la mañana al manchar el calzoncillo. El periodo de incubación es más corto en la UG que tiene también un comienzo más brusco que la UNG.
La forma más común de presentación de la gono-
cocia en el varón es la uretritis anterior aguda, carac-terizada por la aparición de exudado uretral purulen-to abundante y disuria, tras un periodo de incubación de tres a siete días. En los varones no circuncidados puede complicarse con una balanitis. Hasta un 12% de los pacientes pueden presentar infección asintomáti-ca, constituyendo un grupo transmisor de enfermedad muy importante. Hasta un 95% de los casos se resuel-ven al cabo de ocho semanas sin tratamiento, aunque
– 26 –
Infecciones de transmisión sexual. El SIDA
pueden presentarse complicaciones como abscesos, fístulas y estenosis uretrales ausentes desde la apari-ción del tratamiento antibiótico.
La infección de la mujer presenta dos caracterís-
ticas importantes: la ausencia de síntomas específicos y su mayor dificultad diagnóstica respecto al varón, lo que aumenta la posibilidad de complicaciones y el ries-go de transmisión de la enfermedad. Los síntomas más frecuentes son leucorrea (exudado blanquecino), disu-ria y prurito (picor), aunque alrededor del 50% de los casos son asintomáticos. El riesgo más importante de la gonococia de la mujer es la infección ascendente a lo largo del aparato genital femenino, llegando un 10-17% de las mujeres con gonococia a presentar salpin-gitis aguda (infección localizada a nivel de la trompa de Falopio) de las cuales el 20% presentará problemas de infertilidad.
El término Enfermedad Pélvica Inflamatoria
(EPI) comprende un conjunto de alteraciones inflama-torias del tracto genital femenino en las que se incluye una o varias de las siguientes: endometritis, salpingi-tis, abscesos tubo-ováricos y peritonitis pelviana. Estas alteraciones se producen por el ascenso de microor-ganismos desde el cervix (cuello uterino) hacia el en-dometrio, las trompas de Falopio y las estructuras pél-vicas adyacentes. Los microorganismos responsables de la mayoría de los casos son los patógenos sexuales
Neisseria gonorrhoeae y
Chlamydia trachomatis, aunque
– 27 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
los microorganismos de la flora vaginal normal pueden ocasionar algunos casos.
La EPI aguda tiene un amplio espectro de sínto-
mas pudiendo tratarse en algunos casos de molestias tan vagas que retrasen el diagnóstico y tratamiento y faciliten la aparición de secuelas inflamatorias que causen infertilidad, siendo esta la principal complica-ción.
El diagnóstico definitivo de una infección gonocó-
cica se establece por el aislamiento en cultivo de
Nesis-seria gonorrhoeae. El lugar de la toma de muestra para el cultivo dependerá de la edad, el sexo y los hábitos sexuales del individuo y de las características de la in-fección.
Neisseria gonorrhoeae ha mostrado una altísima
capacidad de desarrollar resistencias a todos los tra-tamientos ensayados, presentando una elevada resis-tencia a Penicilina. Son de elección los regímenes de tratamiento basados en una sola dosis, ya que constitu-yen la forma más eficaz de cortar la transmisión de la gonococia; así hoy día empleamos dosis única de fluor-quinolonas o cefalosporinas de tercera generación, aunque las formas complicadas requieren tratamientos de siete a catorce días de duración.
El control de la gonococia se inscribe dentro de las
medidas generales de control de las ETS y se basa en: a) diagnóstico y tratamiento adecuado, b) seguimiento de los pacientes y sus contactos, c) sistemas de vigilan-
– 28 –
Infecciones de transmisión sexual. El SIDA
cia epidemiológica y d) medidas personales de protec-ción, especialmente el uso correcto del preservativo. Existen algunas espumas anticonceptivas y tampones que inhiben al gonococo pero no alcanzan la efectivi-dad y seguridad que logra el preservativo.
2. uretritis no GonocócicA
Son todas aquellas en las que no se aísla
N. gono-
rrhoeae. Su frecuencia ha aumentado en la mayoría de los países y es muy superior a la de las gonocócicas.
C. trachomatis se aísla en 15-40% de los casos,
U. urealyti-cum en el 10-40% y existen otros microorganismos me-nos frecuentes.
Las manifestaciones clínicas, como se ha dicho
anteriormente, sólo se diferencian respecto de las go-nocócicas en la intensidad de los síntomas, siendo es-tos comunes a ambas; la mayor duración del período de incubación, que oscila entre una y cinco semanas, y el inicio más insidioso de los síntomas que determina un mayor retraso en la búsqueda de asistencia médica.
El diagnóstico se establece por cultivos específicos
de cada uno de los posibles patógenos implicados. Los resultados del tratamiento no son tan buenos como en las gonocócicas, empleándose como antimicrobianos: tetraciclinas, macrólidos, y algunas quinolonas.
Tanto en uretritis gonocócicas como no gonocóci-
cas es preciso examinar a todos los contactos sexuales
– 29 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
del enfermo durante los sesenta días previos, debien-do las parejas habituales realizar el mismo tratamiento que el paciente. En el caso de contactos casuales es preciso individualizar el tratamiento dependiendo de los datos clínicos, epidemiológicos y de laboratorio ob-tenidos, no debiendo tratarse a los contactos que no hayan sido examinados previamente.
Es una infección causada por hongos del género
Candida siendo su principal agente
Candida albicans. Aunque no es una enfermedad que se transmita exclu-sivamente por vía sexual sí es posible su contagio por esta vía.
Clínicamente se manifiesta fundamentalmente
por picor, eritema e incluso fisuración (grietas) de la piel cuando se afectan pliegues inguinales. En la mujer además produce un flujo vaginal característico de colo-ración blanquecina y aspecto grumoso que recuerda al requesón y se acompaña de irritación vulvar. Al igual que otras ITS en función de la práctica sexual podrán aparecer lesiones en otras localizaciones, siendo muy características las lesiones que aparecen en la mucosa bucal y que tienen un aspecto algodonoso y blanqueci-no y se desprenden con el raspado, conociéndose como muguet.
– 30 –
Infecciones de transmisión sexual. El SIDA
El diagnóstico será clínico y mediante el cultivo
del exudado de las lesiones. El tratamiento se realiza con antimicóticos (clotrimazol de primera elección y fluconazol como alternativa).
La
Trichomona vaginalis es el único germen exó-
geno que produce vulvovaginitis. Se observa más fre-cuentemente en estratos socioeconómicos bajos o per-sonas con múltiples parejas sexuales.
Cursa frecuentemente con disuria y dispareunia
(dolor al mantener relaciones sexuales). Aparece un flujo vaginal que suele tener mal olor y tiene una con-sistencia espumosa y un color amarillento-verdoso.
El diagnóstico será clínico y el tratamiento de
elección será el metronidazol (tratando también a la pareja). En embarazadas debemos usar clotrimazol.
INFECCIÓN POR PAPILLOMAVIRUS
El virus del papiloma humano (VPH), pertenece
a la familia
Papovaviridae. Hasta el momento se han podido identificar 100 tipos, de los cuales 25 están con-finados al epitelio genital. Se expresan clínicamente en
– 31 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
cuatro localizaciones: 1) piel de extremidades y palmo-plantar, 2) piel y mucosas genitales, 3) mucosa larín-gea y 4) mucosa oral. Los VPH son los responsables de ciertas tumoraciones epiteliales benignas llamadas verrugas, que si aparecen en la región genital se deno-minan condilomas, pudiendo en ocasiones evolucionar hacia la malignidad.
Factores de riesgo de infección genital por VPH:
la vía de transmisión más importante entre adultos es la sexual y la promiscuidad sexual (múltiples parejas) es el factor de riesgo más importante de la infección genital. El riesgo de infección varía con la edad, siendo el grupo de mayor riesgo el de 16-25 años.
Los condilomas acuminados (CA), son una de las
ITS de mayor contagiosidad, produciéndose el con-tagio a través de las zonas traumatizadas durante el coito. Es frecuente su aparición asociada a otras ITS (
Chlamydia, sífilis, gonorrea…)
Factores de riesgo oncogénicos de los VPH: en las
lesiones genitales humanas los VPH 6 y 11 se asocian muy a menudo a verrugas genitales benignas y a cier-tas displasias celulares del epitelio cervical (aunque no suelen malignizarse). Los tipos 16, 18 y 33 producen le-siones genitales que progresan con elevada frecuencia hacia la malignidad.
Se piensa que la neoplasia (cáncer) cervical se
debe a la interacción de varios factores en un momento dado, como la infección por VPH o diversos cofacto-
– 32 –
Infecciones de transmisión sexual. El SIDA
res como: número de parejas sexuales, edad del primer coito (mayor riesgo a menor edad), uso prolongado de anticonceptivos orales, tabaco y dieta.
Las manifestaciones clínicas de la infección por
VPH comprenden las siguientes formas:
1.- Infección asintomática: aunque se puede de-
mostrar la presencia del virus por métodos diagnósticos, ésta no se acompaña de signos clínicos.
2.- Forma clásica (condilomas acuminados): apa-
recen como masas carnosas, sonrosadas y vegetantes en forma de crestas de superficie irregular y fisuradas que se localizan en zonas húmedas genitales como surco balanoprepu-cial o el introito. Los condilomas acuminados anales son morfológicamente similares a los genitales y pueden extenderse al recto.
3.- Cambios displásicos: el término displasia en
medicina es equivalente a alteraciones prema-lignas que pueden derivar en la cuarta forma de presentación.
4.- Carcinomas: se ha demostrado la asociación
entre infección por VPH y cáncer de cérvix.
El diagnóstico de los CA es esencialmente clínico,
siendo la citología con tinción de Papanicolau la téc-nica más empleada en el despistaje de las infecciones cervicales por VPH. En la actualidad existen métodos diagnósticos basados en la hibridación de ADN y PCR,
– 33 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
técnicas que nos permiten detectar la mayoría de las infecciones así como el tipo de virus responsable.
Para el tratamiento disponemos de diversas posi-
bilidades, como citotóxicos, crioterapia, láser de CO2, cirugía y tratamientos con interferón.
Chancroide (chancro blando): es una infección pro-
ducida por
Haemophilus ducreyi, con un período de incu-bación de 3-6 días y que clínicamente se manifiesta por lesiones únicas o múltiples pápulopustulosas, con aspec-to irregular y de consistencia blanda y dolorosa. Pueden acompañarse de adenopatías blandas, dolorosas y supu-rativas. Su tratamiento se realiza con eritromicina.
Linfogranuloma venéreo: su agente causal son los
serotipos LGV de
Chlamydia trachomatis, con un pe-ríodo de incubación de 3-21 días. Se manifiesta como una única lesión en forma de pápula, pústula o vesícu-la; adquiriendo un aspecto de úlcera superficial. Las adenopatías acompañantes son duras y supurativas. Se trata con tetraciclinas.
Pediculosis púbica (ladillas): infestación causada
por
Phthirus pubis que se transmite por contacto ínti-mo, con un período de incubación de cinco días a va-rias semanas y puede ser considerada un indicador de promiscuidad.
– 34 –
Infecciones de transmisión sexual. El SIDA
El parásito se localiza en el vello púbico, pudiendo
no provocar síntomas, o bien un intenso prurito. En la superficie interna de los muslos pueden aparecer unas manchas azuladas, causadas por las picaduras y que se conocen como máculas cerúleas.
El diagnóstico es clínico por la visualización del
parásito o de sus huevos (liendres). El tratamiento se basa en el uso de lociones y champús de permetrina o lindane, debiendo retirarse las liendres con pinzas o peines especiales.
Escabiosis (sarna): infestación producida por
Sar-
coptes scabiei y transmitida de forma directa piel a piel. El parásito labra túneles en la piel para depositar sus huevos, dando origen a surcos en la piel del enfermo denominados surcos acarinos. Su localización más fre-cuente son los espacios interdigitales y su síntoma fun-damental el prurito de predominio nocturno.
El diagnóstico es fundamentalmente clínico, pu-
diendo incluso extraer en ocasiones al parásito del sur-co. El tratamiento se realiza en base a permetrina y lindane. Hay que advertir al enfermo de no mantener relaciones con su pareja hasta que se hayan curado.
Hepatitis B: el virus de la hepatitis B (VHB) per-
tenece a la familia
Hepadnaviridae. El ser humano
– 35 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
constituye el único reservorio del virus existiendo en el mundo alrededor de 300 millones de portadores cró-nicos.
Existen dos patrones de transmisión de hepatitis
B en el hombre: a) transmisión vertical o perinatal de una madre a su hijo, y b) transmisión horizontal entre individuos de la población, por contacto directo perso-na a persona o por medio de objetos contaminados. Se pueden considerar los siguientes mecanismos: trans-misión sexual, inoculación directa a través de la piel y mucosas, transmisión intrafamiliar y por contacto ínti-mo entre los distintos componentes.
El período de incubación de la infección aguda es
largo, oscilando de 45 a 180 días. Posteriormente se instaura un cuadro clínico de comienzo lento e insi-dioso caracterizado por: astenia, anorexia, fatiga, ma-lestar general, vómitos, dolores abdominales y fiebre, pudiendo aparecer ictericia (coloración amarilla de la piel y las mucosas).
Debe realizarse un diagnóstico y tratamiento pre-
coz, tanto de individuos enfermos como portadores. Dado que los síntomas clínicos van a ser similares a los de cualquier hepatitis el diagnóstico será fundamental-mente serológico.
No hay tratamiento específico, recomendándose
el interferón α-2b a pacientes con hepatitis B crónica y títulos altos en la concentración de transaminasas (en-zimas producidas por el hígado), aunque el porcentaje
– 36 –
Infecciones de transmisión sexual. El SIDA
de respuesta es escaso. Desde 1988 disponemos de una vacuna antihepatitis B obtenida por ingeniería genéti-ca que forma parte del calendario vacunal.
Hepatitis C: también se la conoce como hepatitis
post-transfusional (razón por la cual la determinación de marcadores del VHC en todas las donaciones de sangre es obligatoria en España), está producida por el virus de la hepatitis C (VHC), de gran interés sanita-rio, ya que se calcula que en el mundo existen más de 300 millones de infectados y que es el responsable del 75% de las hepatitis crónicas, del 50% de las cirrosis hepáticas y del 70% de los carcinomas hepatocelulares.
La fuente de infección son las personas infecta-
das por el virus (enfermos o portadores), el mecanis-mo de transmisión es fundamentalmente la vía hemá-tica, y los principales grupos de riesgo son: los adictos a drogas intravenosas, las personas que han recibido transfusiones sanguíneas (aunque desde 1990 debido a la implantación de determinación de marcadores de VHC en las donaciones es prácticamente imposible), hemofílicos, talasémicos y transplantados.
Clínicamente se caracteriza por su escasa sinto-
matología, su frecuente tendencia a la cronicidad y su asociación con cirrosis y hepatocarcinoma. El período de incubación es de 2 a 26 semanas. La primoinfección suele ser asintomática en el 90-95% de los casos y las formas agudas son muy benignas desde el punto de vis-ta clínico.
– 37 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
El diagnóstico es serológico, bien por medios di-
rectos o indirectos. El fármaco de elección en el tra-tamiento de la hepatitis C crónica es el interferón 2α (3 millones de unidades, 3 veces por semana durante 6 meses).
El Síndrome de Inmunodeficiencia Adquirida
(SIDA) está causado por el Virus de la Inmunodefi-ciencia Humana (VIH), perteneciente a la familia de los retrovirus del que existen dos tipos el VIH-1 y el VIH-2. Se cree que estos virus llegaron al hombre tras un salto interespecies procedentes de los chimpancés. Los primeros casos de SIDA se describieron en 1982 diseminándose desde entonces a todo el mundo.
Según los datos del Registro Nacional de SIDA
en 2009 se diagnosticaron en España 1.275 casos de SIDA, confirmando la tendencia descendente que se viene observando desde que se alcanzara el cénit de esta enfermedad a mediados de los años noventa, pese a ello nuestro país sigue siendo uno de los países con mayor incidencia de SIDA en Europa Occidental. Des-de que se inició la epidemia de SIDA se han diagnosti-cado en España 79.363 casos.
El VIH se transmite por vía sexual y hemática,
existiendo tres mecanismos de transmisión:
– 38 –
Infecciones de transmisión sexual. El SIDA
-
Transmisión sexual. Se produce como conse-
cuencia de la exposición a través de una prácti-ca sexual (vaginal, anal u oral) con el semen, la sangre o las secreciones vaginales de una perso-na infectada por el VIH. En 2009 el 34.7% de los casos se produjeron por mantener relaciones heterosexuales no protegidas y el 23% de los ca-sos por relaciones homosexuales.
-
Transmisión parenteral. Por exposición a san-
gre, hemoderivados o tejidos transplantados. Es decir, debido al uso compartido de agujas o jeringuillas u otros elementos empleados en el proceso de preparación y administración de la droga contaminados con sangre de una perso-na infectada. Las transfusiones o transplantes sin control sanitario pueden ser también causa de contagio, si bien hoy día, en nuestro medio son causas excepcionales. El 32% de las per-sonadas contagiadas de SIDA en 2009 contra-jeron la infección por compartir material de inyección para la administración parenteral de drogas.
-
Transmisión vertical (perinatal). De madre in-
fectada a su hijo durante el embarazo, el parto o la lactancia. La proporción de casos pediátricos de SIDA se sitúa en el 0,3%.
En su conjunto la transmisión sexual predominó
en el año 2009 representando el 57% de los nuevos
– 39 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
casos de SIDA. La vía de transmisión predominante en todo el mundo es la heterosexual.
El SIDA puede manifestarse clínicamente de va-
-
Infección aguda. Se estima que más del 80% de
los infectados presentan algún síntoma duran-te la enfermedad. El síndrome viral agudo dura unas dos semanas y es similar a un cuadro de mononucleosis (el síntoma más frecuente es la fiebre, apareciendo también fatigabilidad, adenopatías (inflamación de los ganglios), ar-tromialgias (dolores musculares y articulares), faringitis, sudoración nocturna y exantema). El número y la capacidad funcional de los linfoci-tos CD4 comienzan a descender en esta fase.
El diagnóstico en esta fase es difícil, ya que los síntomas son inespecíficos y el diagnóstico sero-lógico puede ser negativo ya que el organismo no ha tenido el suficiente tiempo para formar los anticuerpos frente al VIH.
-
Infección crónica. Representa un periodo de
equilibrio entre la respuesta inmune y el VIH sin presentarse apenas síntomas. Suele durar unos diez años hasta que llegamos a la siguiente fase.
-
SIDA clínico. Se define por la aparición de
una de las enfermedades recogidas en la ca-tegoría C
– 40 –
Infecciones de transmisión sexual. El SIDA
CATEGORÍA CLÍNICA C
Candidiasis esofágica, traqueal, bronquial o pulmonarCaquexia relacionada con el VIH (pérdida involuntaria de peso de más
del 10%)Carcinoma de cervix invasivoCoccidioidomicosis extrapulmonarCriptococosis extrapulmonarCriptosporidiasis con diarrea de más de un mesInfección por citomegalovirus de un órgano diferente de hígado, bazo
o ganglios linfáticosEstrongilodiasis (extraintestinal)Encefalopatía por VIHInfección por virus del herpes simple que cause una úlcera mucocutá-
nea de más de un mes de evoluciónHistoplasmosis diseminadaIsosporidiasis crónicaSarcoma de KaposiLinfoma de BurkittLinfoma inmunoblásticoLinfoma cerebral primarioInfección por Mycobasterium avium-intracelulare o M. kansasii disemi-
nada o extrapulmonarTuberculosis pulmonarInfección por otras micobacterias diseminada o extrapulmonarNeumonía por Pneumocystis jiroveciNeumonía recurrenteLeucoencefalopatía multifocal progresivaSepsis recurrente por especies de Salmonella diferentes a Salmonella
No podemos desarrollar todas estas enfermeda-
– 41 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
des, pero sí dejar claro que cualquier paciente que ten-ga una de ellas puede ser diagnosticado como enfermo de SIDA en Europa con independencia de la cifra de linfocitos CD4 que tenga. Las cifras de CD4 confor-man las categorías inmunológicas a saber:
-Categoría 1: 500 o más linfocitos CD4 -Categoría 2: entre 200-499 CD4 -Categoría 3: menos de 200 CD4El tratamiento del SIDA se basa en el empleo de
La mejor prevención del SIDA es el empleo de
preservativo al mantener relaciones y evitar los contac-tos de riesgo, así como no compartir agujas ni material de inyección en los casos de adicción a drogas por vía parenteral.
ANEXO I: PATÓGENOS CAUSANTES DE ITS Y SÍNDROMES QUE PRODUCEN
Enfermedad Pélvica Inflamatoria
Neisseria gonorrhoeae y
Chlamydia
Neoplasias (carcinoma de cerviz, Papilomavirus humano (HPV), vi-
rus de la hepatitis B (VHB)
C. trachomatis y
N. gonorrhoeae
T. vaginalis,
Candida
Verrugas anogenitales
– 42 –
Infecciones de transmisión sexual. El SIDA
Hepatitis vírica
Virus de hepatitis B, C, A
N. gonorrhoeae
,
C. trachomatis y
U.
Úlceras genitales
,
H. ducreyii,
C. tracho-
C. trachomatis y
N. gonorrhoeae
C. trachomatis y
N. gonorrhoeaeShigella
,
Giardia lamblia,
Entamoe-
ba histolytica,
Campylobacter
Sarcoptes scabiei,
Phytirius pubis
1. BrAunwALd, E.,
et al. HArrison.
Principios de Me-
dicina Interna. 15ª edición. Editorial Mc Graw-Hill. Madrid 2001.
2. GArcíA rodríGuez, J.A., picAzo, J.J.
Microbiología
Médica. 1ª edición. Editorial Mosby/Doyma. Ma-drid 1996.
3. GáLvez vArGAs, R.,
et al. Medicina Preventiva y Sa-
lud Pública. 10ª edición. Editorial Masson. Madrid 2001.
4. LLor viLá, C.,
et al. "Infecciones de transmisión
sexual".
FMC. 2010; 17. Protocolo 2.
5. "Registro Nacional de Casos de SIDA". Actualiza-
– 43 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
ción a 30 de Junio de 2010. Dirección General de Salud Pública y Sanidad Exterior. Ministerio de Sa-nidad, Política Social e Igualdad.
6. Montero ALonso, M., López ALdeGuer, J. "Infec-
ciones por retrovirus. Infección por el VIH (I). Epi-demiología, aspectos patogénicos y formas clínicas".
Medicine. 2010;10(59):4023-8.
7. vázquez, F.,
et al. "Actualización en infecciones
de transmisión sexual: epidemiología, diagnósti-co y tratamiento".
Enferm Infecc Microbiol Clin. 2004;22:392-411.
8. doMínGuez, A.,
et al. "Consejos para la prevención
de las enfermedades de transmisión sexual y del sida".
Med Clin 1994;102 Sup1:118-26
9. áLvArez, M.J.,
et al. "Prevención de las enfermeda-
des infecciosas".
Aten Primaria. 2007;39 Supl 3:67-87.
10. Muñoz sAnz, A., rodríGuez-vidiGAL, F.F., verA-
toMé, A. "Atención general y extrahospitalaria del paciente con infección por el VIH".
Medicine. 2010;10(59):4070-7
11. vives suñer, A., sArqueLLA GeLi, J. "Infecciones de
transmisión sexual".
Medicine 2010;10(61):4202-11
– 44 –
Infecciones de transmisión sexual. El SIDA
12. cAro-MuriLLo, A.M.,
et al. "Infección por el vi-
rus de la inmunodeficiencia humana en diferentes grupos de edad: implicaciones potenciales para la prevención". Cohorte CoRIS, España, 2004-2008.
Med Clin (Barc). 2010;134(12):521-27
13. de LucAs LAGunA, r., cAMpos Muñoz, L., quesA-
dA cortés, A. "Dermatología y adolescencia".
Me-dicine. 2006;9(61):3958-67
14. iBArroLA, M.,
et al. "Patología infecciosa: vulvo-
vaginitis, enfermedades de transmisión sexual, en-fermedad inflamatoria pélvica, abscesos tubo-ovári-cos".
An Sist Sanit Navar. 2009;32 Supl 1:29-38
– 45 –
Métodos anticonceptivos
r. rodríGuez Muñoz, F. cAnAL cALderón,
M.c. roMero iñiGo
UN POCO DE HISTORIA:
Desde tiempos antiguos, el hombre se ha preocu-
pado por evitar la concepción. Si bien mientras que las tasas de natalidad y mortalidad estaban equiparadas esta preocupación fue escasa, apareciendo un verda-dero interés por el control de la fecundación cuando se disparan las tasas de natalidad acompañadas de los movimientos migratorios, haciendo el aumento de la población un problema económico y social.
En el año 2000 a. C. los egipcios inventaron el pri-
mer anticonceptivo, un pequeño cono hecho de semi-llas de granada y cera, mezcla que debía prevenir la ovulación por los estrógenos naturales que contenía. Las mujeres chinas utilizaban mercurio para prevenir el embarazo, sustancia que posteriormente se demos-tró muy tóxica para la mujer y el feto.
Ya en el primer texto médico del que se tiene noti-
– 47 –
r. rodríGuez Muñoz, F. cAnAL cALderón, M.c. roMero íñiGo
cia, El Papiro de Petri, del 1850 antes de Cristo, acon-sejaba como método anticonceptivo el uso de excre-mento de cocodrilo mezclado con una pasta que servia de vehículo, insertado en la vagina. Otro método con-sistía en la irrigación de la vagina con miel y bicarbona-to sódico natural. También en el segundo texto médico importante, El Papiro de Ebers, aparece la primera referencia a un tapón de hilasa medicado… "Tritúrese con una medida de miel, humedézcase la hilasa con ello y colóquese en la vulva de la mujer".
También en la Biblia se hace referencia a la anti-
concepción, la referencia más citada en este sentido el capitulo 38 de Génesis, donde se narra como Onán era castigado por Dios por eyacular fuera de la vagina de la mujer de su hermano con la que debía procrear.
En el siglo IV a. C. Aristóteles en su libro "Histo-
ria Animalium" explicaba como algunos impedían la concepción "untando la parte de la matriz donde cae el semen con aceite de cedro o con un ungüento de plo-mo o con incienso mezclado con aceite de olivo". La referencia mas antigua de un texto chino es de
Sub Ssu Mu, donde se indicaba freír aceite y mercurio, debién-dose tomar el resultado con el estómago vacío evitán-dose así la preñez de forma permanente. La religión islámica tampoco se oponía a la anticoncepción y den-tro de las antiguas tradiciones del profeta se incluye el
coitus interruptus.
Sobre la aparición del uso del "condón" hay varias
– 48 –
Métodos anticonceptivos
teorías, una de las primeras descripciones aparecen en la obra de
Falopio donde parece que la finalidad era la lucha contra la sífilis. En 1870 aparece el primer preservativo de caucho de calidad y eficacia dudosas. En 1930 y con el desarrollo del látex aparece un nuevo preservativo más sólido y fino.
En 1677 Van Leewenhock, Spallanzi descubrió
como el pH de una solución de semen disminuía al añadir vinagre y como por ello los espermatozoides perdían su eficacia, desarrollándose así los primeros espermicidas.
La idea de que existe un periodo estéril dentro
del ciclo femenino procede de la antigüedad, donde se pensaba que el momento más favorable para la con-cepción eran los días inmediatamente antes y después de la menstruación, una teoría que hoy se sabe inco-rrecta. En 1920 apareció la teoría moderna del perio-do estéril con
Kysaky Ogino y
Knauss. El método de la temperatura basal fue establecido por
Van del Velde en Alemania en 1928 y el método modificado basado en secreción del mucus desarrollado por
Dorairaj es una variante de método de la ovulación.
Todo esto nos demuestra que la sociedad ha en-
tendido de siempre la necesidad de utilizar dichas téc-nicas, y aunque en principio estuvieron influidas por las costumbres y las creencias, hoy contamos con mé-todos anticonceptivos eficaces y económicos.
– 49 –
r. rodríGuez Muñoz, F. cAnAL cALderón, M.c. roMero íñiGo
La planificación familiar es el conjunto de medi-
das y normas que todo gobierno y entidades privadas deben acometer con la finalidad de proporcionar a la familia el disfrute total de pleno empleo, habitación, educación, bienestar social y un número de hijos de-seado; mientras que el control de la natalidad consiste en la aplicación de una serie de métodos para evitar la concepción, sin que se interrumpan las relaciones sexuales entre la pareja ni haya peligro para la salud. Los métodos anticonceptivos son aquellos con los que se evita el nacimiento viable de un nuevo ser, bien sea, interfiriendo en el mecanismo normal de concepción o, una vez ocurrido el embarazo, mediante la interrup-ción del mismo.
Según la sexta encuesta del año 2009 del grupo
DAPHNE el 78.80% de las mujeres en España utili-zan métodos anticonceptivos. Su uso es mas bajo en los extremos de la vida fértil, en los grupos de edades comprendidos entre 15-19 y 45-48 años.
A diferencia del resto de países europeos, el pre-
servativo es el método más usado entre todas las eda-des, siendo su principal problema el hecho de que, sólo el 78% de los encuestados declaran utilizarlo en todas las ocasiones.
Otra conclusión de esta encuesta es que, a pesar
de la existencia actual de métodos anticonceptivos efi-
– 50 –
Métodos anticonceptivos
caces y seguros, más de un 18% de las mujeres en edad fértil se exponen a un embarazo no deseado, por el uso de métodos no eficaces o por no usar ninguno.
Antes de pasar a desarrollar los diferentes tipos
de anticonceptivos, hemos de hacer un breve recuer-do anatomo-fisiológico del sistema reproductor en el ser humano, para entender el funcionamiento de los mismos.
Existen dos tipos de células sexuales relacionadas
con la reproducción humana: el espermatozoide del hombre y el óvulo de la mujer. Un óvulo que ha sido fertilizado por un espermatozoide crece y se divide en el útero de una mujer (matriz) a lo largo del embarazo hasta el parto.
El sistema reproductor femenino incluye:
• Vagina: conducto muscular que conecta el cuello
uterino con los genitales externos.
• Cuello uterino: parte inferior del útero que se
conecta con la vagina.
• Útero: estructura muscular hueca donde se im-
planta el óvulo fertilizado y donde el feto crece durante el embarazo.
• Ovarios: dos glándulas que producen óvulos y las
hormonas femeninas, estrógeno y progesterona.
• Trompas de Falopio: dos tubos que conectan los
ovarios con el útero.
El sistema reproductor masculino incluye:
• Testículos: dos órganos de forma ovalada que
– 51 –
r. rodríGuez Muñoz, F. cAnAL cALderón, M.c. roMero íñiGo
producen y almacenan millones de pequeños es-permatozoides, así como hormonas masculinas, como la testosterona.
• Epidídimos: dos tubos en espiral que conectan
cada testículo con el vaso deferente.
• Escroto: bolsa de piel que cuelga fuera de la pel-
vis para sostener los testículos y regular la tem-peratura de estos.
• Vaso deferente: tubo muscular que transporta es-
perma desde los testículos a los conductos eya-culatorios.
• Glándula seminal y
próstata: glándulas que pro-
• Uretra: tubo que saca la orina y el semen del
• Pene: órgano en el que las contracciones muscu-
lares producen la expulsión del semen con esper-ma fuera de la uretra.
Ciclo menstrual: es el tiempo transcurrido desde
el primer día de una menstruación (primer día de san-grado) al primer día de la menstruación siguiente. Un ciclo normal oscila entre 21 y 35 días, como promedio se considera que un ciclo dura 28 días. Durante el ciclo podemos distinguir: Una fase folicular que comienza el primer día de la menstruación, tiene una duración variable de 12-14 días; aumenta la secreción de la hor-mona FSH. En esta etapa también asciende el nivel de estrógenos segregado por el folículo en maduración,
– 52 –
Métodos anticonceptivos
encontrando su pico máximo inmediatamente antes de la ovulación; a partir del 5º día aproximadamente comienza en el útero la proliferación de la capa endo-metrial.
Un brusco aumento de la LH, estimula la ovula-
ción, esto significa que un óvulo se desprende, es cap-tado por la trompa y se desplaza hacia el útero. Luego de la ovulación comienza la fase luteínica que dura al-rededor de 14 días, los niveles de FSH y de LH comien-zan a disminuir hasta alcanzar los valores más bajos hacia el final del ciclo. En esta fase aumenta la pro-gesterona, producto de la secreción del cuerpo lúteo, que tiene como propósito prepararse para la gestación. En el útero, el endometrio continúa engrosándose, au-mentando la proliferación de glándulas y vasos sanguí-neos. Si no se produce la fecundación, el cuerpo lúteo degenera, y los niveles de estrógeno y progesterona descienden hasta valores muy bajos. Comienza la fase llamada de supresión hormonal, parte de la pared en-dometrial se desprende dando lugar a la menstruación.
La ventana de fertilización que el ovocito ofrece
es de alrededor de 12 horas, casi nunca de 24 horas como antes se pensaba, mientras que la vida media del espermatozoide es de unas 96-120 horas. Por esto, la fertilización natural es factible desde 6 días antes de la ovulación hasta tan solo 20-24 horas después de ocu-rrida la misma.
Los cambios hormonales, por otra parte, tienen
– 53 –
r. rodríGuez Muñoz, F. cAnAL cALderón, M.c. roMero íñiGo
correlato clínico que se expresa a través de la tempe-ratura basal, el moco cervical y otros cambios menos específicos. Así la temperatura basal es elevada unas 4-6 décimas por la progesterona y se mantiene así du-rante los 12-14 días de duración de la fase lútea. El moco cervical a medida que se van secretando niveles de estrógenos, va aumentando en cantidad, financia y disminuyendo en viscosidad; una vez transcurrida la ovulación, disminuye la secreción cervical que se hace escasa, pegajosa y turbia.
Así los cambios en el moco cervical se pueden di-
vidir en varias fases:
- Fase 1: Días secos, inmediatamente tras la regla- Fase 2: aumento progresivo de secreción, de du-
- Fase 3: secreción abundante, clara; síntoma de
ovulación inminente
- Fase 4: secreción espesa, opaca, turbia y pegajosa
hasta la sequedad
El periodo más proclive para la concepción comien-
za en primer día de secreción posmenstrual (fase 1) has-ta el 4º día tras la aparición del moco de día cúspide.
MÉTODOS NATURALES
Concepto: La OMS entiende como métodos na-
turales para la regulación de la fertilidad cuando dice
– 54 –
Métodos anticonceptivos
que la "planificación familiar natural se refiere a las técnicas para evitar el embarazo o planificar su instau-ración a través de la observación de los síntomas y sig-nos que se producen de forma natural en las fases fértil y estéril del ciclo menstrual".
Método de LA teMperAturA BAsAL
Se basa en el efecto de la progesterona sobre la
temperatura corporal. Su empleo exige ser disciplina-do, sobre todo en la continuidad, en la medición diaria de la temperatura corporal. Así la temperatura basal deberá medirse a diario, a la misma hora, por la maña-na y sin haberse levantado de la cama, tras un período de descanso continuado o sueño al menos de 6-8 horas. Normalmente la elevación de la temperatura basal, se produce a las 24-48 horas de la ovulación. Sin embargo este método no es del todo fiable, existiendo sólo un 62% de acierto a la hora de pronosticar la ovulación.
Métodos BAsAdos en eL Moco cervicAL
Este método permite la regulación de la fertili-
dad mediante la continencia periódica, la abstinencia de coitos completos en los días de cambio cíclico con moco periovulatorio alrededor del llamado día cúspi-de. Se podría mantener relaciones sexuales entre los días de la menstruación hasta el primer día en que apa-
– 55 –
r. rodríGuez Muñoz, F. cAnAL cALderón, M.c. roMero íñiGo
rece un cambio en el patrón básico de infertilidad y desde 4 días después del día cúspide.
El principal punto a tener en cuenta de este méto-
do es el aprendizaje que requiere para que sean correc-tamente interpretadas las características del moco cer-vical, pero una vez salvado dicho escollo, es un método útil, económico, aplicable a poblaciones de bajo nivel cultural y a mujeres con distintos ciclos menstruales, siendo válido incluso en mujeres con ciclos irregulares.
Métodos sintotérMicos
Se basan en combinar varios índices o parámetros
de la ovulación y la función genital. Concretamente se basa en los cambios en la temperatura basal y los sínto-mas que preceden a la ovulación. Afortunadamente no todas las mujeres presentan estos síntomas, en ocasio-nes muy molestos, por lo que este método resulta poco fiable a pesar de usar varios parámetros.
Método deL ritMo o deL cALendArio (Método oGino)
Se basa en que la ovulación se produce entre re-
glas y no durante éstas, y en la existencia de un tiempo relativamente constante entre el momento de la ovula-ción y la menstruación siguiente. Así, Ogino, se perca-tó de la existencia de un período fértil en todo el ciclo de 8 días (Knaus lo fijó en 5 días).
– 56 –
Métodos anticonceptivos
La mujer debe determinar la duración de cada
uno de sus ciclos menstruales durante un año. El ciclo abarca desde que comienza el sangrado hasta el día anterior a la siguiente regla. El cálculo de los días que no son fértiles se obtiene restando 18 al ciclo más corto y 11 al más largo. Por ejemplo, si el ciclo más corto fue de 25 días (25 - 18= 7) y el más largo duró 32 (32 - 11 = 21) los días de mayor fertilidad van desde el siete al 21 de cada ciclo. Antes y después de estas fechas, según la teoría de Ogino, el riesgo de embarazo es menor.
LActAnciA MAternA
La lactancia materna implica, al menos durante
los primeros meses, una elevación de prolactina (una hormona) en la sangre, que provoca una amenorrea por evitar la ovulación. Este método presenta como in-conveniente el que no siempre es previsible el momen-to en que "vuelven" las ovulaciones tras la gestación. Se sabe que cuantas más tomas al días se realicen más probable resulta que no se produzca la ovulación.
Concepto: Se incluyen un conjunto de dispositivos
mecánicos que, aplicados sobre el aparato genital mas-culino o femenino, bloquean el acceso de espermato-
– 57 –
r. rodríGuez Muñoz, F. cAnAL cALderón, M.c. roMero íñiGo
zoides al canal cervical. Aunque los espermicidas no actúan exactamente por este mecanismo, tradicional-mente se han incluido dentro de este grupo.
En su conjunto, y al compararlos con otros méto-
dos anticonceptivos, en un tiempo pasado, eran con-siderados de menor eficacia y por otros problemas añadidos, como su correcto uso, menos usados por la población en general. Sin embargo, y a raíz de la apari-ción de las enfermedades de transmisión sexual y más concretamente el VIH, ha ido adquiriendo más prota-gonismo, y son, sobre todo entre los adolescentes y la población más promiscua, los más aconsejados. Algo similar ocurriría en los países donde dichas enferme-dades de transmisión sexual tienen más alta incidencia y prevalencia.
Métodos de uso MAscuLino. eL preservAtivo
Es uno de los métodos por los que más fuertemen-
te se ha apostado en los últimos tiempos, sobre todo por la protección que ofrecía contra el VIH y otras en-fermedades de transmisión sexual. No obstante, las di-ficultades derivadas de un uso incorrecto o inconstan-te le han hecho tener numerosos detractores. Su uso también está influenciado por el nivel socioeconómico y cultural de la población en estudio.
Existen varios modelos de preservativos, aunque
todos ellos deben cumplir unos criterios mínimos,
– 58 –

Métodos anticonceptivos
entre los que se en-cuentra el que ten-gan que cubrir toda la longitud del pene. Se encuentran tam-bién variantes, en cuanto a presencia o no de reservorio, o el uso o no de ma-terial lubricante; in-cluso en el uso o no de espermicidas para aumentar la eficacia anticon-ceptiva.
Aunque la mayoría de los preservativos que hay en
el mercado son de látex, van apareciendo otros mate-riales, que buscan evitar los problemas derivados de las alergias e intolerancias a este material, o que buscan una mayor resistencia frente a posible roturas.
El modo de empleo, aparentemente sencillo e in-
tuitivo, es quizá, uno de los caballos de batalla de este método anticonceptivo; de tal manera que son altos los índices de desplazamientos y roturas. Se ha visto, por otra parte, que estos dos problemas y las consecuen-cias de ellos derivadas, son menos frecuentes en usua-rios habituales.
En 1993 el Centro para el Control de la Enferme-
dad (CDC) de EE.UU. publicó siete normas básicas para su uso correcto:
– 59 –
r. rodríGuez Muñoz, F. cAnAL cALderón, M.c. roMero íñiGo
Usar un preservativo nuevo en cada coito Manejarlo cuidadosamente para evitar dañarlo Colocarlo cuando el pene está erecto y antes de
cualquier contacto genital con la pareja
Asegurarse que no queda aire atrapado en la
Asegurar la correcta lubricación durante el coito Usar lubricantes derivados del agua, como la gli-
cerina, y no derivados oleosos (vaselina u otros)
Mantener firmemente el preservativo contra la
base del pene durante su retirada mientras el pene está aún erecto.
Métodos de uso FeMenino
También conocido como bolsa intravaginal. Se tra-
ta de una vaina de material similar al masculino (látex o poliuretano), más grueso, que cubre toda la longitud de la vagina, y que presenta un área de extensión so-bre el perineo, justo para la cobertura de los genitales externos. El sistema de fijación a la cúpula vaginal y al exterior es variable.
Este método supuso la introducción de varios as-
pectos novedosos. Primero supuso desplazar hacia la mujer el control sobre el uso del preservativo, aspec-
– 60 –
Métodos anticonceptivos
to importante en culturas donde el estatus de la mu-jer no permite presionar lo suficiente al hombre en el uso de métodos anticonceptivos. Segundo permite su colocación hasta una hora antes de mantener relacio-nes sexuales, lo que no limita la colocación a la fase de excitación precoital. Por último, permite proteger del contacto genital en situaciones de riesgo.
Se trata de sustancias químicas que deben colo-
carse sobre la vagina antes del coito, pues su acción es directamente lesiva sobre los espermatozoides. Ac-tualmente, existen una gran variedad de sustancias dis-ponibles que se combinan con el excipiente en distintas formas que incluyen supositorios, tabletas, cremas, ja-leas y aerosoles.
Para su correcto uso debe colocarse en el fondo de
la vagina antes del coito. Se recomienda dejar un tiem-po, entre unos 8-10 minutos, entre su colocación y la realización del coito para dar tiempo a una correcta dis-tribución a lo largo del conducto vaginal. Una vez apli-cado, su actividad está limitada a unas cuantas horas.
Es un método tradicional, que se compone de un
casquete esférico constituido por goma fina y protegi-
– 61 –
r. rodríGuez Muñoz, F. cAnAL cALderón, M.c. roMero íñiGo
do en sus bordes por un aro de metal flexible, también revestido de goma. Se le confiere menos protección que al preservativo tanto femenino como masculino, pues solo protege el cérvix del contacto con el semen.
Para su uso, primero se ha de elegir entre todas
las gamas de tamaño existentes en el mercado y para ello ha de consultarse con el médico. Una vez elegido el adecuado y tras ser la usuaria instruida, se coloca-rá apretando el aro metálico con los dedos, dándole forma de 8. Se introduce en la vagina hacia dentro y abajo; una vez en el fondo, con el dedo índice, se eleva el borde anterior y se coloca sobre la fosa retropúbica. Tras la relación sexual, a las 6 horas aproximadamente, se retira traccionando del borde anterior, hacia abajo y hacia afuera. Se lava y se guarda en el estuche.
ANTICONCEPCIÓN INTRAUTERINA
(DIU) Y ANTICONCEPCIÓN QUIRÚRGICA
El DIU en un dispositivo de plástico flexible en
forma de T, con dos brazos laterales en su parte su-perior, y dos hilos delgados de plástico para su futu-ra extracción. Se les pueden añadir un hilo de metal, generalmente de cobre. También se les puede añadir medicación, tipo gestágenos por ejemplo.
El mecanismo por el que actúa evitando la gesta-
ción es variado. Por una parte producen un infiltrado
– 62 –


Métodos anticonceptivos
leucocitario del endometrio que provoca la fagocito-sis de los espermatozoides. También tienen un efecto antiimplantatorio. Los de cobre además producen al-teraciones enzimáticas, síntesis de prostaglandinas y reducción de receptores esteroideos.
La colocación es llevada a cabo por un profesio-
nal médico tras la realización de una exploración gine-cológica completa y la práctica de una histerometría. Puede insertarse en cualquier momento del ciclo o tras un legrado post-aborto, pero debe evitarse la inserción posparto.
Las contraindicaciones para su colocación son la
gestación, neoplasias uterinas, antecedentes de EIP, in-fecciones genitales activas, alergias a sus componentes, hipocoagulabilidad sanguínea, promiscuidad sexual y alteraciones menstruales por exceso.
La anticoncepción quirúrgica consiste en una
operación que se lleva a cabo en un quirófano, y que impide el contacto de los espermatozoides con el óvu-lo, modificando la anatomía del aparato reproductor. En el caso de la mujer hablaríamos de ligadura de
– 63 –
r. rodríGuez Muñoz, F. cAnAL cALderón, M.c. roMero íñiGo
trompas y en el caso del hombre de vasectomía. Hay que decir que está última no impide la eyaculación sino que el producto de la misma no lleve esperma-tozoides.
ANTICONCEPCION HORMONAL
La anticoncepción hormonal en un método basa-
do en el fenómeno de retroalimentación entre hipó-fisis y ovarios, de tal manera que se administran, por distintas vías, hormonas producidas habitualmente por los ovarios y que inhiben la producción de gonatropi-nas por la hipófisis.
La manera de administración de dichas hormonas
y la composición de las mismas depende del método usado pero el mecanismo es el mismo para todos ellos.
En el momento actual disponemos de dos tipos de
anticonceptivos hormonales:
- Combinados: que están compuestos por estróge-
nos y gestágenos
- Métodos con sólo gestágenos
La anticoncepción combinada actúa por varios
mecanismos, inhibiendo la ovulación, espesando el moco cervical y produciendo una atrofia endometrial y una alteración del transporte tubárico. Se puede admi-nistrar por tres vías:
– 64 –
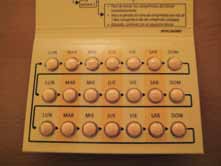
Métodos anticonceptivos
1. Vía oral (pastillas): Se utilizan anticonceptivos
de baja dosis, se administran 21 comprimidos iniciados el primer día del ciclo y otros 7 place-bo. Se aconseja usar un método anticonceptivo barrera los primeros 7 días
2. Vía transdérmica (parches): Se aplica semanal-
mente durante 3 semanas dejando una semana libre entre ciclos. Se inicia el primer día de la regla, existiendo 4 zonas de aplicación que hay que ir rotando (abdomen, nalga, hombro y par-te superior del brazo)
3. Vía vaginal: Es un anillo flexible que se coloca
el primer día de la regla, con 3 semanas de uti-lización y 1 semana de descanso.
ción con solo gestá-genos actúa inhibien-do la ovulación por supresión del pico de LH, espesando el moco cervical y su-primiendo la madu-ración cíclica del endometrio. Existen también varias vías de administración:
Vía oral: Se inicia la toma el primer día de la
menstruación y se continúa tomando un compri-mido diario a la misma hora sin descanso.
– 65 –
r. rodríGuez Muñoz, F. cAnAL cALderón, M.c. roMero íñiGo
Vía intramuscular: Se pone la primera inyección
intramuscular profunda antes del 5º día del ciclo y se continua con una cada 12 semanas
Vía subdérmica: Existen en el mercado dos im-
plantes que se insertan en la cara interna del brazo no dominante, con anestesia local
Vía intrauterina: Se trata de un dispositivo de
plástico en forma de T que libera diariamente levonorgestrel. Tiene una duración de 5 años.
Anticoncepción de urGenciA
Se trata de un fármaco que intenta prevenir el em-
barazo después de una relación coital desprotegida. En España se comercializan dos fármacos, el levonorges-trel en dosis única de 1500 mcg administrado dentro de las 72 horas después de la relación de riesgo lo más precozmente posible, y el ulipristal que es un modula-dor de los receptores de la progesterona y mantiene una alta eficacia hasta 120 horas después de la relación de riesgo, por lo que podría administrarse hasta 5 días tras la relación
En ambos casos, hemos de hacer hincapié, en que
se trata de un método de "urgencia" y por tanto no deben usarse como un método anticonceptivo regular. Antes de la toma se ha de descartar el embarazo por la posibilidad de producir un aborto.
– 66 –
Métodos anticonceptivos
1. cALAF ALsinA J. Manual Básico de Anticoncepción.
Editorial Masson. Barcelona 2005
2. de LA viudA GArcíA, e.M. Servicio de Ginecología
del Hospital Universitario de Guadalajara. Boletín Farmacoterapeútico de Castilla-La Mancha. Vol. X, Nº. 5. 2009
3. López sáncHez p., FernAndez-corAdA sáncHéz A.
Servicio Farmacia del Hospital La Mancha Cen-tro de Alcazar de San Juan. Hoja de Evaluación de Medicamento de Catilla-La Mancha. Vol. XI, Nº. 6. 2010
4. BonAcHo pAniAGuA, isoLinA. Anticonpeción. Guías
Clínicas Fisterra. 2010; 10 (36).
5. "VI Encuesta Grupo DAPHNE", 2009. Dispo-
6. "Criterios médicos de elegibilidad para el uso de
anticonceptivos". OMS, 2008. Disponible en: http://whqlibdoc.who.int/hq/2009/WHO_RHR_08.19_spa.pdf OMS 2008.
– 67 –
r. rodríGuez Muñoz, F. cAnAL cALderón, M.c. roMero íñiGo
7. "Recomendaciones sobre prácticas seleccionadas
para el uso de anticonceptivos". 2ª edición. OMS, 2005. Disponible en: http//whqlibdoc.who.int/publi-cations/2005/9243562843.pdf
8. GóMez, MA. "Beneficios de la anticoncepción hor-
monal combinada". Guía Clínica de la Sociedad Es-pañola de Contracepción. Anticoncepción hormonal combinada. Consenso de un grupo de expertos. Bar-celona, doctoractive SL 2008; 43-49.
– 68 –
Hábitos tóxicos
F. cAnAL cALderón, r. rodríGuez Muñoz,
J.L. Benítez MorA
UN POCO DE HISTORIA:
Las drogas son tan antiguas como la Humanidad
misma. Ya en la Biblia se menciona el consumo de alcohol en varios pasajes, posteriormente continua-ría estando presente en las sociedades antiguas como Grecia y Roma, durante la Edad Media y nos acompa-ñaría hasta la actualidad, incluso con algún intento de prohibición como la célebre Ley Seca que se promulgó en Estados Unidos durante los años veinte del pasado siglo.
También el cannabis, derivado del cáñamo nos
acompaña desde tiempos remotos, alcanzando un im-portante resurgimiento durantes los años sesenta del siglo XX ligado al movimiento hippie.
En 1492, con el descubrimiento de América llegó
también el descubrimiento del tabaco. En Francia la reina Catalina de Médicis comenzó a emplearlo para
– 69 –
F. cAnAL cALderón, r. rodríGuez Muñoz, J.L. Benítez MorA
intentar aliviar sus jaquecas y rápidamente su uso se extendió entre la nobleza, aunque eso sí en forma de rapé que se inhalaba por la nariz. Durante la Revolu-ción Industrial aparecería la máquina de fabricar ciga-rrillos que contribuiría a que el tabaco se convirtiese en una de las drogas más consumidas del mundo du-rante el siglo XX.
El opio es un extracto de la adormidera, Papaver
somniferum, que ya es mencionado en el siglo III a.C. por Teofrasto. Desde la Edad Media se empleaba el láudano, un extracto líquido para tratar el dolor. En 1803 se aisló el principal componente del opio, que re-cibió el nombre de morfina en honor de Morfeo, el dios del sueño. En 1868 la compañía Bayer modificaría la morfina y obtendría la heroína empleada como an-titusígeno hasta que se comprobó la gran dependencia que creaba. También derivada del opio aparecería la metadona en 1944 que aún hoy se emplea para tratar la deshabituación a heroína.
La cocaína es un derivado en forma de polvo que
se obtiene del arbusto de la coca Erythroxilon coca (usado ya por civilizaciones incaicas). Fue descubierta en 1860 por Nieman y Wahler, comenzando a utilizarse durante el siglo XIX como anestésico.
El LSD (dietilamida del ácido lisérgico) fue sin-
tetizado por primera vez en 1938 por Albert Hofman, quien descubrió por accidente sus efectos en 1943. Co-menzó empleándose con fines terapéuticos psiquiátri-
– 70 –
Hábitos tóxicos
cos aunque posteriormente pasaría a engrosar las dro-gas recreativas.
En la década de 1960 aparecen las drogas de dise-
ño con el fin de imitar los efectos de distintas sustan-cias que habían sido declaradas ilegales.
Según la Organización Mundial de la Salud
(OMS), que es la más utilizada en la actualidad, dro-
ga es toda sustancia que introducida en un organismo
vivo por cualquier vía (inhalación, ingestión, intra-
muscular, endovenosa), es capaz de actuar sobre el
sistema nervioso central, provocando una alteración
física y/o psicológica, la experimentación de nuevas
sensaciones o la modificación de un estado psíquico,
es decir, capaz de cambiar el comportamiento de la
persona, y que posee la capacidad de generar depen-
dencia y tolerancia en sus consumidores. Otra de-
finición podría ser la que nos aporta Farreras: toda
entidad química o mezcla de ellas, no necesaria para
la conservación y el mantenimiento de la salud, cuya
administración modifica funciones y posiblemente es-
tructuras biológicas y que cumplen las siguientes ca-
racterísticas como las de ser sustancias psicoactivas
con capacidad para producir dependencia psicológi-
ca, física, tolerancia y toxicidad.
– 71 –
F. cAnAL cALderón, r. rodríGuez Muñoz, J.L. Benítez MorA
Por tanto, según esta definición, no sólo son dro-
gas sustancias como la marihuana, la cocaína, el éxta-sis, o la heroína sino que también lo son sustancias tales como el alcohol, el tabaco, la cafeína, y algunos fármacos que podamos emplear con fines extratera-péuticos como las benzodiacepinas.
Para que una droga sea considerada como tal ha
de cumplir las siguientes condiciones:
- Ser sustancias que introducidas en un organismo
vivo son capaces de alterar o modificar una o va-rias funciones psíquicas de éste (carácter psico-tropo o psicoactivo).
- Inducen a las personas que las consumen a repetir
su autoadministración por el placer que generan.
- El cese en su consumo puede dar lugar a un gran
malestar somático o psíquico (dependencia).
- No tienen ninguna aplicación médica y si la tie-
nen pueden utilizarse con fines no terapéuticos.
La comunidad científica reconoce tres patrones en
relación al consumo de drogas:
- Uso: la droga se consume de vez en cuando, sin
que aparezca ningún síntoma de tolerancia. Los riesgos son menores, pero pueden existir, incluso ser graves, ante determinadas drogas.
- Abuso: es el uso susceptible de comprometer fí-
sica, psíquica y/o socialmente la evolución de la persona o de su entorno.
– 72 –
Hábitos tóxicos
- Farmacodependencia: según la OMS correspon-
de al estado psíquico y, a veces, físico causado
por la acción recíproca entre un organismo vivo
y otra droga, que se caracteriza por cambios en
el comportamiento y por otras reacciones que
comprenden siempre un impulso irrefrenable a
tomar la droga en forma continuada o periódica
a fin de experimentar sus efectos psíquicos y, a
veces, para evitar el malestar producido por la
privación. La dependencia puede ir acompaña-
da de tolerancia. La tolerancia es un estado de
adaptación que se caracteriza por una disminu-
ción de las respuestas de la misma dosis de droga
o por el hecho de que para producir el mismo
grado de efecto farmacodinámico, es necesario
una dosis mayor (es decir, que para obtener un
determinado efecto cada vez se necesita más do-
sis de droga con el tiempo).
La dependencia producida por las drogas puede
ser de dos tipos:
- Dependencia física: casi todas las drogas produ-
cen dependencia física; el organismo reclama la sustancia mediante la aparición de síntomas físicos que traducen un estado de carencia. El organismo se vuelve necesitado de la droga de modo que cuando se interrumpe su consumo sobrevienen fuertes trastornos fisiológicos que
– 73 –
F. cAnAL cALderón, r. rodríGuez Muñoz, J.L. Benítez MorA
pueden acarrear la aparición de un síndrome de abstinencia.
- Dependencia psíquica: Es el estado de euforia
que se siente cuando se consume droga, y que lle-va a buscar nuevamente el consumo para evitar el malestar u obtener placer. El individuo siente una imperiosa necesidad de consumir droga, y experimenta un desplome emocional cuando no la consigue.
síndroMe de ABstinenciA:
El síndrome de abstinencia hace referencia al
conjunto de reacciones físicas o psíquicas que ocurren
cuando una persona dependiente de una sustancia
cesa su consumo. Puede ser agudo o tardío, siendo el
agudo reconocible por sus síntomas para cada uno de
los grupos de sustancias psicoactivas. La intensidad y
gravedad del síndrome de abstinencia agudo dependen
del tipo y de la cantidad de sustancia habitualmente
consumida. Se conoce a nivel coloquial como mono.
El concepto de tolerancia hace referencia a la ne-
cesidad de incrementar la dosis consumida para alcan-zar los efectos que anteriormente se conseguían con dosis menores.
– 74 –
Hábitos tóxicos
Las drogas han sido clasificadas según múltiples
sistemas, predominando, en la actualidad, las clasifica-ciones en función de sus efectos farmacológicos. Entre los diferentes tipos de clasificación empleados a lo lar-go del tiempo, destacan los siguientes:
1.- cLAsiFicAción de LAs droGAs seGún sus eFectos
soBre eL sisteMA nerviosos centrAL
La clasificación de las drogas según los efectos que
producen a nivel del sistema nervioso central constituye el sistema de clasificación más aceptado en la actualidad
Según éste las distintas sustancias podrían clasifi-
carse en una o varias (drogas mixtas) de las siguientes categorías:
• Depresores del sistema nervioso central o Psico-
lépticos: inhiben el funcionamiento del sistema nervio-
so central, enlenteciendo la actividad nerviosa y el rit-
mo de las funciones corporales. Entre los efectos que
producen se encuentran relajación, sedación, somno-
lencia (tendencia al sueño), analgesia e incluso coma.
Engloba al etanol (alcohol), los opioides (morfina, he-
roína…), benzodiacepinas, cannabis e inhalantes.
• Estimulantes o analépticos: producen una ac-
tivación general del sistema nervioso central, dando lugar a un incremento de las funciones corporales. Es-
– 75 –
F. cAnAL cALderón, r. rodríGuez Muñoz, J.L. Benítez MorA
timulan la conducta por un mecanismo que implica la reducción del umbral de los sistemas de alerta o vigilia. Incluye a las anfetaminas, cocaína, drogas de diseño y cafeína.
• Alucinógenos o Psicodislépticos: incluyen un
grupo heterogéneo de sustancias capaces de provocar alteraciones sobre los mecanismos cerebrales respon-sables de percibir, valorar e interpretar la información sensorial recibida. Entre otros incluyen al LSD, la mes-calina y la fenciclidina o polvo de ángel.
CLASIFICACIÓN DE DROGAS
SEGÚN SU EFECTO
SOBRE EL SISTEMA NERVIOSO CENTRAL
Drogas de diseño
2.- droGAs LeGALes e iLeGALes:
Las sustancias se clasifican en función de las res-
tricciones legales establecidas en cada estado particu-lar respecto al consumo, producción y venta de las di-ferentes sustancias. Así, en la mayor parte de los países occidentales las drogas se clasifican según la normativa legal, del siguiente modo:
– 76 –
Hábitos tóxicos
- Drogas legales: alcohol y tabaco, de venta libre, y
determinados fármacos como benzodiacepinas y metadona bajo prescripción médica
- Drogas ilegales: cannabis, cocaína, heroína, dro-
gas de diseño…
Holanda constituye una excepción en los países
de nuestro entorno ya que considera al cannabis como una droga legal.
Pese a ser una droga legal los efectos del alcohol
sobre el organismo son amplios:
► En el corazón y aparato circulatorio:
• Aumenta la actividad cardíaca. (Aunque un
consumo muy moderado mejora la circula-ción, una dosis superior produce daños).
• En dosis elevadas se eleva la presión sanguí-
nea (hipertensión) y produce daño en el mús-culo cardíaco por sus efectos tóxicos.
• Puede provocar miocarditis • Debilita la musculatura cardíaca y por con-
siguiente, la capacidad para bombear sangre (puede causar miocardiopatía dilatada alco-hólica).
• Produce vasodilatación periférica, lo que ge-
– 77 –
F. cAnAL cALderón, r. rodríGuez Muñoz, J.L. Benítez MorA
nera enrojecimiento y un aumento de la tem-peratura superficial de la piel.
► En el aparato digestivo: estómago, páncreas,
Las molestias gástricas son debidas a erosiones en
las mucosas producidas por el etanol. El ardor estoma-cal será mayor si se han mezclado diferentes bebidas o combinados, ya que la irritación gástrica se deberá a todos los componentes bebidos.
• Aumenta la producción de ácido gástrico que
genera irritación e inflamación en las paredes del estómago por lo que, a largo plazo, pue-den aparecer úlceras, hemorragias y perfora-ciones de la pared gástrica.
• El cáncer de estómago ha sido relacionado
con el abuso del alcohol. También provoca cáncer de laringe, esófago y páncreas. En ge-neral, aquellos sitios de paso en el organismo al alcohol, suelen ser los órganos diana de po-sible formación de neoplasias.
• Provoca esofagitis (inflamación del esófago),
varices esofágicas y síndrome de Mallory-Weiss.
• Puede producir pancreatitis aguda (una en-
fermedad inflamatoria severa del páncreas, con peligro de muerte).
• Puede provocar pancreatitis crónica, que se
caracteriza por un intenso dolor permanente.
– 78 –
Hábitos tóxicos
• Otras alteraciones posibles son la diabetes
tipo II y peritonitis.
El hígado es el órgano encargado de metabolizar
el alcohol, que es transformado por las enzimas del hígado primero en acetaldehído y después en aceta-to y otros compuestos. Este proceso es lento y no está exento de daños (el acetaldehído despolariza las pro-teínas, oxida los lípidos, consume vitaminas del grupo B y daña los tejidos).
Al irritarse la célula hepática es posible que se
produzca hepatitis alcohólica, debido a la destrucción celular e inflamación tisular. Con el tiempo, el hígado evoluciona (hígado graso o esteatosis) para adaptarse a la sobrecarga metabólica, pudiendo llegar a hepati-tis y mas tarde a la cirrosis hepática, producto de la muerte celular y la degeneración del órgano. Esta gra-ve enfermedad puede degenerar finalmente en cáncer de hígado y producir la muerte.
• Otros signos de alteración hepática son la ic-
tericia, un tono amarillento que adquiere la piel y la esclerótica (la parte blanca del ojo), y los edemas (acumulación de líquido en las extremidades).
• Altera la función del riñón, reduciendo los ni-
veles de la hormona antidiurética, provocan-do deshidratación y tomando agua de otros órganos como el cerebro, lo cual genera dolor de cabeza.
– 79 –
F. cAnAL cALderón, r. rodríGuez Muñoz, J.L. Benítez MorA
• El alcohol aporta abundantes calorías (7
kilocalorías por gramo de alcohol) con es-caso valor nutritivo. No nutre pero elimina el apetito, sustituye a otros alimentos más completos y a la larga puede generar desnu-trición. Esto se agrava pues inhibe la absor-ción de algunas vitaminas y minerales. Ade-más, cuando se tiene que metabolizar, las enzimas del ciclo de Krebs van al metabo-lismo del alcohol, compiten con dicha ruta metabólica, con lo que deja de reducirse los ácidos grasos, provocando acumulación gra-sa, razón por la que se engorda cuando se toma alcohol.
• Inhibe la producción de glóbulos blancos y
• Sin la suficiente cantidad de glóbulos rojos
para transportar oxígeno, sobreviene la ane-mia megaloblástica.
► En los sistemas inmunitario y reproductor
• La falta de glóbulos blancos origina un fallo
en el sistema inmunitario, aumentando el riesgo de infecciones bacterianas y virales.
• Disminuye la líbido y la actividad sexual. • Puede causar infertilidad e impotencia así
– 80 –
Hábitos tóxicos
como hipertrofiar las glándulas mamarias en el hombre.
• Altera las hormonas femeninas en las mujeres
por lo que trastorna el ciclo menstrual y pro-duce infertilidad.
► En el embarazo y el feto
• El abuso del alcohol en el embarazo puede
desencadenar el Síndrome alcohólico fetal. Sus síntomas son un retardo del crecimiento, alteración de rasgos cráneo-faciales, malfor-maciones cardíacas, malformaciones hepáti-cas, malformaciones renales y malformacio-nes oculares.
• El mayor daño se produce en el sistema ner-
vioso central del feto, en el que puede apare-cer retraso mental.
Junto a todo ello hay que añadir el problema so-
ciosanitario del alcoholismo. El alcoholismo es una en-
fermedad que consiste en padecer una fuerte necesi-
dad de ingerir alcohol etílico, de forma que existe una
dependencia física del mismo, manifestada a través de
determinados síntomas de abstinencia cuando no es
posible su ingesta. El alcohólico no tiene control sobre
los límites de su consumo y suele ir elevando a lo largo
del tiempo su grado de tolerancia al alcohol.
– 81 –
F. cAnAL cALderón, r. rodríGuez Muñoz, J.L. Benítez MorA
El tabaco es responsable en España de 50.000
muertes anuales, es la principal causa de muerte por cáncer de pulmón, de más del 50% de las produci-das por enfermedades cardiovasculares y se relaciona con 10 tipos de cáncer. Cada vez que encendemos un cigarrillo se originan más de 4000 sustancias tóxicas durante su combustión; entre ellas la nicotina que es causante de la dependencia, el alquitrán que se rela-ciona con distintos tipos de cáncer, el monóxido de carbono que favorece las enfermedades cardiovascu-lares y numerosos irritantes que provocan patología respiratoria.
Entre los efectos del tabaco encontramos:• Cáncer de pulmón, bronquitis crónica y enfisema
pulmonar. Aumento de tos y catarros de repeti-ción.
• Hipertensión arterial, infarto agudo de miocar-
dio o angina de pecho
• Accidentes cerebrovasculares• Úlcera gastrointestinal y gastritis crónica• Cáncer de laringe, de faringe, de boca y de riñón• Impotencia sexual• Pérdida de apetito• Manchas en los dientes, mal aliento, caries, man-
chas amarillentas en los dedos, arrugas prema-turas…
– 82 –
Hábitos tóxicos
• Aumenta el riesgo de sufrir osteoporosis en mu-
Los riesgos del tabaco también afectan a aquellas
personas que no fuman pero inhalan el humo de los cigarrillos, los fumadores pasivos, más aún si se trata de niños o embarazadas: aumenta el riesgo de parto prematuro o de bajo peso al nacer en el caso de las gestantes e incrementa el riesgo de asma, otitis y neu-monías en los niños.
No hay otra manera de decirlo: fumar es dañino
para la salud. Daña casi todos los órganos del cuerpo.
El cigarrillo causa el 95 por ciento de las muertes por
cáncer de pulmón y también se relaciona con otras 29
enfermedades.
Se obtiene de una planta, la Cannabis sativa.
Habitualmente los derivados del cannabis se fuman, aunque pueden ser consumidos por vía oral mezcla-dos con comida. En nuestro medio la preparación más habitual es el hachís, resina procedente de la planta que se presenta como pastillas de consistencia pétrea, se consume con el calor de un mechero y se mezcla con tabaco para elaborar el conocido "porro". La marihuana flores, hojas y pequeños tallos secos de la planta que se trituran y se fuman directamente en forma de cigarrillos.
– 83 –
F. cAnAL cALderón, r. rodríGuez Muñoz, J.L. Benítez MorA
Los efectos del consumo de cannabinoides inhala-
dos son inmediatos, alcanzando su máximo a los 20-30 minutos y pudiendo durar hasta dos o tres horas. Por vía oral los efectos son más diferidos, más prolongados y menos intensos.
Entre sus efectos se encuentran:• Estado de relajación y bienestar eufórico• Percepción enlentecida del paso del tiempo• Alucinaciones auditivas, visuales o táctiles• Trastornos en la capacidad de concentración y la
• Aumento del apetito• Alteración de la coordinación motora• Taquicardia (aumento de la frecuencia cardiaca)• Inyección conjuntival• Sequedad de boca• Inhibición de la sudoración• Ataques de pánico• Mezclado con dosis excesivas de alcohol puede
producir náuseas, vómitos e hipotensión.
• Mayor frecuencia de bronquitis, asma y enfisema
(ya que a la inhalación del cannabis sumamos la del tabaco con que se mezcla)
• Durante el embarazo aumenta el riesgo de dar a
luz niños de bajo peso
La privación del consumo de cannabinoides se
manifiesta como irritabilidad, alteraciones del sueño y temblor.
– 84 –
Hábitos tóxicos
La cocaína es un alcaloide que se extrae de las ho-
jas de la planta Erythroxylon coca, arbusto cultivado en las regiones tropicales de los Andes y consumido hace miles de años por civilizaciones preincaicas. En Europa el interés por las hojas de la coca aumentó a partir de 1860 cuando se aisló la cocaína y se descubrieron sus propiedades como anestésico local en la cirugía ocular. Hasta la primera década del siglo XX circularon fór-mulas de coca y cocaína tanto para fines medicinales como para consumo alimentario, como por ejemplo la Coca-Cola (en su fórmula original).
En nuestro país el consumo de cocaína sigue aso-
ciándose a usuarios de ambientes de clase media y alta aunque se va extendiendo a otros colectivos. Lo desta-cable es que su consumo se va presentando en perso-nas cada vez más jóvenes.
La cocaína puede consumirse inyectada por vía
intravenosa, esnifada por vía intranasal o fumada en forma de base libre de clorhidrato de cocaína (crack) usando canutillos o pipas de agua. Los efectos de la co-caína esnifada comienzan a los 3-5 minutos y alcanzan su máximo a los 10-20 minutos, mientras que fumada o inyectada por vía intravenosa los efectos aparecen a los 10 segundos y desaparecen en pocos minutos.
La cocaína causa dependencia principalmente por
sus acciones sobre el sistema nervioso. A nivel orgáni-
– 85 –
F. cAnAL cALderón, r. rodríGuez Muñoz, J.L. Benítez MorA
co podemos citar las siguientes acciones de la cocaína:
• Palpitaciones, taquicardia (aumento de la fre-
cuencia cardiaca), arritmias, infarto agudo de miocardio, miocardiopatía y endocarditis. De to-das estas complicaciones cardiovasculares la más frecuente es el infarto agudo de miocardio que multiplica por siete el riesgo de padecerlo frente a alguien que no consuma la droga.
• Perforación del tabique nasal, sinusitis, edema agu-
do de pulmón, neumotórax, hemorragia pulmonar.
• Náuseas, vómitos, diarrea, úlceras gastroduode-
nales con hemorragia y perforación.
• Impotencia, pérdida de la líbido, ginecomastia• En mujeres embarazadas aumenta la probabili-
dad de abortos espontáneos y desprendimientos placentarios.
• Cefaleas, accidentes cerebrovasculares isquémi-
cos y hemorrágicos, crisis convulsivas.
• Puede incluso llegar a causar la muerte del sujeto.
Su nombre científico es 3,4-metilenodioximetan-
fetamina (MDMA). Aparece por primera vez en una patente alemana concedida a la firma E. Merck con el fin de utilizarlo como supresor del apetito. En la dé-cada de los ochenta del pasado siglo fue muy popular
– 86 –
Hábitos tóxicos
como droga recreativa especialmente entre universita-rios americanos.
Se consume por vía oral y entre sus efectos destacan:• Incremento de la presión sanguínea y de la fre-
• Hipertermia (aumento de la temperatura corpo-
ral), constituye uno de los principales síntomas de la intoxicación aguda por MDMA y la causa de la mayor parte de las muertes que se atribu-yen a la droga. La temperatura corporal puede llegar a alcanzar los 43ºC.
• Rabdomiolisis y fallo renal agudo• Hemorragia intracraneal, infarto cerebral hemo-
rragia subaracnoidea, trombosis de senos veno-sos cerebrales
• Necrosis hepática• Náuseas, escalofríos, sudoración, sequedad de
boca, temblor, trismo (aumento de la tensión mandibular), bruxismo (castañeteo de dientes), dolor muscular, insomnio.
• Depresión, irritabilidad, ataques de pánico, alu-
cinaciones visuales e ideas paranoides.
OPIOIDES (HEROÍNA Y MORFINA):
La inyección intravenosa produce una breve sen-
sación placentera, similar a un orgasmo, seguida por
– 87 –
F. cAnAL cALderón, r. rodríGuez Muñoz, J.L. Benítez MorA
un período de euforia. La administración repetida aca-ba creando tolerancia.
Entre sus efectos se cuentan:• Lenguaje farfullante• Deterioro de la memoria • Disminución de la atención• Intoxicación grave que cursa con miosis (con-
tracción pupilar), depresión respiratoria e inclu-so coma.
• Riesgos infecciosos derivados de la inyección in-
travenosa: hepatitis, endocarditis, abscesos, sep-sis y SIDA.
1.- FLórez, J. Farmacología humana. Editorial Masson.
3ª edición. Barcelona. 1997.
2.- "Guía sobre drogas 2007". Disponible en www.
3.- FLores, A. "Efectos de la cocaína en el ser huma-
no". Trastornos adictivos 2008; 10(3):151-65.
4.- coLAdo, M.i. "Éxtasis (MDMA) y drogas de dise-
ño: estructura, farmacología, mecanismos de acción y efectos en el ser humano". Trastornos adictivos 2008; 10(3):175-82.
– 88 –
Hábitos tóxicos
5.- roBLedo, p. "Las anfetaminas". Trastornos adictivos
6.- MArtínez López, J.F. et al. "Síndrome de abstinen-
cia". Disponible en www.medynet.com
7.- FArrerAs-rozMAn. Medicina Interna. 14ª ed. Doy-
ma. Barcelona, 2000.
8.- tABoAdA díAz et al. "Alcoholismo". Guía clínica
disponible en www.fisterra.com
– 89 –
Trastornos de alimentación
M.n. cerros GonzáLez, t. cerros GonzáLez
En los últimos cuarenta años se ha producido un
cambio en la concepción de ideal de belleza, ya que cultura y sociedad determinan distintos tipos de exi-gencias primando los cuerpos esbeltos, con lo que la delgadez llega a ser determinante en una personalidad ya vulnerable. En las culturas occidentales no sólo se considera sinónimo de belleza, sino también de éxito y autocontrol.
En el DSM-IV (APA, 1994) los TCA (trastornos
de conducta alimentaria) son aquellos que se caracte-rizan por alteraciones graves de la conducta alimenta-ria. Hay autores como "Beumont" que prefieren refe-rirse a ellos como "trastorno de la dieta" dado que esa preocupación por engordar es la que obliga al indivi-duo a restringir su ingesta, independientemente de si consigue su objetivo, como es el caso de la Anorexia
– 91 –
M.n. cerros GonzáLez, t. cerros GonzáLez
Nerviosa (AN), o si fracasa como sucede en la Bulimia Nerviosa (BN). Otros autores, por el contrario, están más de acuerdo en considerarlos como "trastornos de la imagen corporal" (Cash y Grant, 1996) ya que el control de los alimentos, no es más que un medio para conseguir su principal objetivo: doblegar un cuerpo con el que no se siente a gusto. Por ejemplo, percibirse a uno mismo obeso, cuando no es así, puede convertir-se en un factor decisivo para el desarrollo de un tras-torno alimentario.
Se afirma que dichos trastornos se han convertido
en una epidemia en las sociedades occidentales (Sán-chez, 2009).
Con respecto a la adolescencia, es conocida como
la etapa más vulnerable en relación con los problemas de imagen corporal, caracterizada por cambios fisioló-gicos, cognitivos, emocionales y, sobre todo, sociales, que provocan una mayor preocupación por la aparien-cia física. Hay autores que establecen diferencias se-gún el sexo, es decir, los chicos se preocupan más por la musculación y la chicas por la delgadez, por debajo incluso de una talla saludable (de Gracia, Marco y Tru-jano, 2007).
Los Trastornos de Conducta Alimentaria se han
convertido en un problema de salud prioritario que afecta a la población más joven, presentando unas ta-sas de incidencia que oscilan entre el 4% y el 6,4% y entre el 0,3% y el 1% de las chicas y chicos, respec-
– 92 –
Trastornos de alimentación
tivamente, entre los 12 y 21 años, siendo mucho más frecuente en mujeres que en hombres (una proporción de 9:1) según refleja la Guía Práctica Clínica sobre los Trastornos de la Conducta Alimentaria del Ministerio de Sanidad (2009).
Por lo tanto, el valor que nuestra sociedad actual
le ha dado a la delgadez destacándola como prototi-po de belleza, asociándola al éxito personal, hace que muchas personas luchen por conseguir este peso ideal. Cuando fracasan se sienten inferiores, deprimidas, lle-gando a perder su autoestima.
Anorexia nerviosa: (AN) Rechazo contundente a
mantener el peso corporal por encima del valor mí-nimo normal considerando la edad y la talla (normal-mente un IMC de 16 o menos). Pánico a engordar.
Bulimia nerviosa: (BN) Alteración consistente en
episodios recurrentes de ingesta excesiva de alimentos y por un preocupación exagerada por el control del peso, lo cual lleva a la paciente a adoptar medidas ex-tremas para compensar los efectos de los atracones.
Factores precipitantes: aquellos que inician el
trastorno. Se definen por el fracaso del individuo por adaptarse a las demandas que se le piden en un mo-mento dado. Ejemplo: haber recibido críticas por su
– 93 –
M.n. cerros GonzáLez, t. cerros GonzáLez
imagen, acontecimientos vitales estresantes, exceso ac-tividad física, etc.
Factores predisponentes: factores que aumentan
el riesgo. Pueden ser: familiares, socioculturales e in-dividuales (sexo femenino, edad y características de la personalidad).
Factores de mantenimiento: explican la autoper-
petuación del cuadro, favorecido fundamentalmente por las consecuencias físicas y psicológicas derivadas de la psicopatología del trastorno alimentario.
IMC: (Índice de Masa Corporal). Proporción en-
tre el peso y el cuadrado de la altura:
(altura en metros)2
Obesidad: Excesiva acumulación de tejido adipo-
so en el conjunto corporal, un contenido graso mayor del 35% en las mujeres y del 30% en los hombres (IMC de 30 ó más)
Restricción: Intención que tiene el individuo de
restringir voluntariamente su ingesta, con el fin de mantener o lograr un peso ideal.
ANOREXIA NERVIOSA
Definición: Anorexia significa inapetencia, y puede
ser un síntoma habitual que aparece en muchos tras-
– 94 –

Trastornos de alimentación
tornos y enfermedades, como la depresión o la gripe. A diferencia con la Anorexia Nerviosa, la persona, que lejos de ca-recer de apetito, se com-porta como un organis-mo hambriento (Bruch, 1973); no ingiere alimen-tos pero no deja de pensar en aquellos alimentos que no engordan. Deseo irrefrenable de seguir adelgazan-do, incluso aunque esté en un absoluto estado de de-macración. Desorden caracterizado por la "voluntad de matarse de hambre".
¿Cuáles son los grupos de riesgo? Los adolescen-
tes de 12 a 18 años, principalmente mujeres. Repre-sentando un 95% de los casos. Aunque también puede darse en varones.
•Restrictivos: que pierden peso exclusivamente
a través de dietas y ejercicios extenuantes. No recurre regularmente a atracones o purgas. Ge-neralmente hay rasgos de personalidad previos con tendencia al conformismo, sentimiento de ineficacia, hiperresponsabilidad, perfeccionis-mo.
– 95 –
M.n. cerros GonzáLez, t. cerros GonzáLez
•Purgativas: (subtipo compulsivo/purgativo), se-
gún DSM-IV), cuyos intentos de restringir la
dieta, se ven interrumpidos por episodios de
atracones y seguidos, normalmente. Las perso-
nas afectadas intentan compensar los efectos
de la sobre ingesta mediante vómitos autoindu-
cidos y/o otras maniobras de purga (abuso de
laxantes, diuréticos). Es habitual encontrar una
historia familiar de obesidad, sobrepeso pre-
mórbido, mayor impulsividad, mayor labilidad
emocional.
Complicaciones físicas: En el caso de que la ano-
rexia se produzca antes de la menarquía, la interrup-ción del desarrollo puberal puede producir deterioros irreversibles. Otros efectos recogidos en la figura 2.
– 96 –
Trastornos de alimentación
Figura 1.. Interacción de factores predisponentes, precipitantes y de mantenimiento en la AN
Interacción de factores predisponentes, precipitantes y de man-
(Toro y Vilardel , 1987)
tenimiento en la AN (Toro y Vilardell, 1987)
Factores Predisponentes
Factores genéticos
Edad 13-20 años
Factores Precipitantes
Trastorno afectivo
Cambios corporales
Separaciones y pérdidas
Nivel social medio/ alto
Rupturas conyugales del padre
Familiares con trastorno afectivo
Contactos sexuales
Familiares con adicciones
Incremento rápido de peso
Familiares con trastornos de la
Críticas sobre el cuerpo
Enfermedad adelgazante
Obesidad materna
Traumatismo desfigurador
Valores estéticos dominantes
Incremento en la actividad física
Acontecimientos vitales
Factores Perpetuantes
Consecuencias de la inanición Interacción familiar
ANOREXIA NERVIOSA
Aislamiento social Cogniciones anoréxicas Actividad física excesiva Yatrogenia
– 97 –
M.n. cerros GonzáLez, t. cerros GonzáLez
Anorexia Nerviosa (complicaciones físicas más frecuentes) Figura. 2
Anorexia Nerviosa (complicaciones físicas más frecuentes) Figura. 2
prolapso válvula
Anorexia
BULIMIA NERVIOSA
Significa literalmente "hambre de buey" proviene
de las raíces griegas ´bus´ (buey) y ´limos´ (hambre). Se caracteriza por un patrón alimenticio caótico. Pér-dida de control sobre la ingesta de comida, pudiendo estar asociada a mecanismos de compensación para
– 98 –

Trastornos de alimentación
evitar el sobrepeso con la inducción de vómi-tos. Preocupación en-fermiza por el peso y por la figura.
En la Bulimia Ner-
viosa (BN) no se produ-
ce necesariamente una
alteración en el peso, se
puede presentar peso
normal, bajo o sobrepe-
so. La BN se vive con sentimiento de culpa y de ver-
güenza, suele pasar fácilmente desapercibida. La perso-
na busca ayuda cuando el trastorno está avanzado.
•BN purgativa: la persona se empeña regularmen-
te en provocarse el vómito o hacer un mal uso de diuréticos y laxantes.
•BN no purgativa: la persona hace uso de otras
conductas compensatorias inapropiadas, tales como ayuno o el ejercicio excesivo, pero no se empeña en autoinducirse el vómito o en el abuso de laxantes y diuréticos.
Se estima que dos tercios de los pacientes bulí-micos son de tipo purgativo y el tercio restante son de tipo no purgativo.
– 99 –
M.n. cerros GonzáLez, t. cerros GonzáLez
Complicaciones físicas: En la BN es frecuente pre-
sentar callosidad en el dorso de la mano "Signo de Rus-
sell" se produce por el roce constante de los incisivos
superiores al provocarse el vómito. Si se da el vómito
con una periodicidad media de 3 veces por semana du-
rante un periodo de 4 años se producirá erosión del
esmalte dental y caries. En la tabla 4 se incluyen las
principales consecuencias de BN.
Características fundamentales de los trastornos alimentarios
Intensa preocupación por el peso Preocupación extrema por la fi-
y la silueta.
gura y el peso corporales.
Conductas que se dirigen a una Pérdida subjetiva del control so-
implacable persecución de la del- bre la ingesta.
gadez.
Consecuencias físicas: demacra-
Conductas destinadas al control
ción, alteraciones del sistema en- del peso corporal.
docrino, otras alteraciones nutri-
cionales.
La historia de esta afección remite a tiempos anti-
guos "vomunt et edant, edunt et vomant" (vomitan para
comer y comen para vomitar). Séneca tal vez descri-
– 100 –
Trastornos de alimentación
bía un síntoma que se daba en una sociedad opulenta como la romana, de la que fue testigo.
Bulimia Nerviosa (complicaciones físicas más frecuentes) tabla.4
Bulimia Nerviosa (complicaciones físicas más frecuentes). Tabla.4
Daño renal,
A la largo plazo
•Depleción de los niveles de potasio
•Hipertrofia de la glándula parótida
•Hipopotasemia
•Edemas en extremidades
•Complicaciones digestivas
•Infecciones urinarias
•Alteraciones dentales
•Amenorrea
•Arritmias cardíacas
•Crisis tetánicas (rigidez muscular)
•Parestesia periférica
•Crisis epilépticas
– 101 –
M.n. cerros GonzáLez, t. cerros GonzáLez
Es un trastorno crónico que requiere una atención
a largo plazo. Se puede confundir con exceso de peso, pero se identifica por la acumulación excesiva de tejido adiposo en el conjunto corporal, un contenido graso de 35% en las mujeres y 30% en los hombres (Van Itallie y Margie, 1981).
Epidemiología: se calcula que la prevalencia de la
obesidad en los países occidentales oscila entre el 30 y 50% de la población en general. Esta prevalencia varía en función de la edad, estatus socioeconómico y raza. Es más frecuente en las mujeres, ya que están más pre-dispuestas biológicamente por su mayor proporción de tejido adiposo.
tipos de oBesidAd:
•Secundaria: tiene su origen en los trastornos
endocrinos, hipotalámicos, genéticos o iatrogé-nicos. Representa el 1% al 5% de las causas de obesidad.
•Primaria: suele ser el trastorno más frecuente,
entre 90-95 %. Se relaciona con el modo de vida, en especial con la alimentación.
Según estudio del adipocito se dan dos subtipos: Obesidad simple hiperplásica: se caracteriza por
– 102 –
Trastornos de alimentación
darse un mayor número de adipocitos y tener su comienzo en la infancia. Tiene un peor pronós-tico.
Obesidad simple hipertrófica: sólo se da un au-
mento del tamaño del adipocito y tiene su co-mienzo en la edad adulta.
Hay otros síntomas que a veces acompañan a los
trastornos alimentarios como son:
◊ atracones nocturnos: no pueden conciliar el sue-
ño a menos que calmen su ansia de comer. Se observa en obesos.
◊ rumiación: bastante frecuente en personas con
historia de BN. No vomita, la "rumiante" regur-gita la comida en la boca, la remastica y la vuel-ve a tragar.
◊ catadura (tasting): masticar el alimento y escu-
pirlo sin tragarlo, y puede llegar a ser habitual entre las bulímicas (Fairburn y Cooper, 1984)
Obesidad moderada
Obesidad mórbida
Índice de masa corporal (ICM) de Quetelet y nivel de peso.
– 103 –

M.n. cerros GonzáLez, t. cerros GonzáLez
OTROS TRASTORNOS
A/ Ortorexia: en 1996 Steve Bratman acuño el tér-
mino. Se conoce por la obsesión por la comida sana, de calidad hasta un nivel que puede considerarse patoló-gico. La preocupación por la seguridad y lo natural se convierte en obsesión. Lleva a consumir exclusivamen-te alimentos que proceden de una agricultura ecoló-gica, libre de componentes transgénicos, pesticidas o herbicidas, sustancias artificiales. Esta práctica puede conducir muchas veces a que se supriman la carne, la grasa e incluso grupos de alimentos que, en ocasiones no se reemplazan correctamente por otros que puedan aportarle los mismos complementos nutricionales.
– 104 –

Trastornos de alimentación
Sintomatología: Aunque no está suficientemente
contrastado, existen algunos criterios para el diagnós-tico de la ortorexia según Bratman sería:
A.1. Dedicar más de 3 horas al día a pensar en su
A.2. Preocuparse más por la calidad de los alimen-
tos, que del placer de consumirlos.
A.3. Disminución de su calidad de vida, conforme
aumenta la psedocalidad de su alimentación.
A.4. Sentimientos de culpabilidad, cuando no
cumple con sus objetivos dietéticos.
A.5. Planificación excesiva de lo que comerá al día
B/ Vigorexia: este
nuevo trastorno se de-fine como deseo de ga-nar masa corporal, no grasa, y una alteración de la imagen corporal, por la cual se veían pe-queños y débiles cuan-do realmente eran grandes y musculosos. La vida so-cial sufre grandes cambios porque se prefiere estar en el gimnasio evitando situaciones de exposición.
Características:
•Dietas muy estrictas y suplementada con sustan-
– 105 –
M.n. cerros GonzáLez, t. cerros GonzáLez
cias proteicas, "quema grasas" y hormonas ana-bolizantes.
•En sus comienzos parecía contraria a la de la
anorexia nerviosa, de ahí que se le denominara anorexia inversa "reverse anorexia". Posterior-mente, los mismos autores la han denomina-do "Complejo de Adonis". Otros autores han apostado por matizar el término, puesto que no parece tanto un trastorno de comportamiento alimentario como la anorexia nerviosa o la buli-mia nerviosa, sino más bien un trastorno soma-toformo, de ahí que se le conozca como dismorfia muscular o vigorexia.
Sintomatología. Para Baile (2005) sería, entre
B.1. Incapaz de ver con objetividad el propio cuer-
po, no se percibe como musculoso y grande, lo que deriva en insatisfacción corporal. Pa-san gran parte del tiempo comprobando el tamaño de sus músculos.
B.2. Preocupación por ser poco musculoso o débil.
B.3. Ansiedad o depresión por sus sentimientos
negativos hacia su cuerpo. Autoestima afec-tada.
B.4. Necesidad compulsiva de realizar ejercicio
con pesas para incrementar el tamaño cor-poral.
– 106 –
Trastornos de alimentación
B.5. Abuso de esteroides anabolizantes y suple-
mentos dietéticos.
C/ Megarexia: Es una gran desconocida de la épo-
ca actual. Son personas generalmente muy obesas que se ven delgadas. El Dr. Jaime Burgos la definió como opuesta a la anorexia. Poco conocida, pero que afecta a un gran número de personas que la padecen sin ser conscientes de ello.
Comen grandes cantidades de comida, sobre todo
frituras y dulces. Por las grandes cantidades de carbo-hidratos y calorías vacías que ingieren, el organismo se desnutre. Como consecuencia de ello comienza a notar mareos y malestar general, por lo que el individuo re-curre a la comida para sentirse mejor.
– 107 –
M.n. cerros GonzáLez, t. cerros GonzáLez
¿CÓMO DETECTAR
ESTOS TRASTORNO S?
7.- ¿Cómo detectar estos trastornos? Indicadores tempranos:
Indicadores tempranos:
• Aumento actividad física.
• Alteración de horarios de la ingestión de alimentos.
• Disminución horas de sueño.
• Consumo de laxantes, diuréticos, píldoras
• Aislamiento social.
• Preocupación excesiva por su propia imagen y por
lo que opinan los demás.
• Dietas estrictas. Rechazo comidas. Atracones
comidas repetidos, secretos, incontrolados.
• Vómitos, ausencia mestruación, pérdida
significativa peso.
– 108 –
Trastornos de alimentación
NO DEBEMOS OLVIDAR
1- El desarrollo de la promoción de la salud en
el marco educativo viene avalado por diversas instituciones de reconocido prestigio, como la OMS, la UNESCO, la UNICEF, el Consejo de Europa y la Comisión Europea, así como la Or-ganización para la Cooperación y el Desarrollo Económicos (OCDE). Todas estas instituciones consideran que se trata del modo más efectivo para promover la adopción —a largo plazo— de estilos de vida saludables y el único camino para que la educación para la salud llegue a los grupos de población más joven (infancia, ado-lescencia y temprana juventud), independiente-mente de factores como: género, clase social o el nivel educativo alcanzado por padres y ma-dres.
2- La prevención se consigue si educadores, fami-
lias y agentes sociales ayudamos a nuestros jó-venes a desarrollar un sentido crítico sobre el ideal de belleza, a formar sus propios valores, a valorar su propio cuerpo, tal y cómo es. Y en-señarles a respetar las diferencias interpersona-les.
3- Estudios europeos recientes nos demuestran
que estos consumidores manifiestan tener cri-terios correctos sobre las pautas alimentarias,
– 109 –
M.n. cerros GonzáLez, t. cerros GonzáLez
pero el consumo real no refleja estos conoci-mientos. Nuestro ritmo de trabajo condiciona nuestra alimentación y aparece el comensal "solitario". Por esta razón se impone la nece-sidad de educar en la escuela y en la familia a nuestros jóvenes para dotarles de los recursos y conocimientos necesarios para el diseño de die-tas equilibradas, que en definitiva redundará en una alimentación más saludable.
4- Desde las Administraciones de Salud y Edu-
cación se muestra gran interés en hacer pro-puestas de vida saludable, de carácter general y adaptadas a sus circunstancias.
5- Algunas sugerencias:
Identifica los pensamientos y creencias que
tienes sobre tu propia imagen. Comprueba hasta qué punto son irreales y perjudiciales.
Despierta y desayuna.
La preparación de tus alimentos puede pasar
de ser una necesidad a ser una tarea agradable.
No comas todos los días lo mismo. Resulta
aburrido y perjudica la salud. La alimenta-ción debe ser variada.
Quítate la sed con agua. Sobre todo cuando
hagas ejercicio. Hidrátate y depurarás tu or-ganismo.
En una dieta equilibrada todos los alimentos
tienen su espacio.
– 110 –
Trastornos de alimentación
Comer bien no es sinónimo de comer caro ni
Una buena salud se basa en: ejercicio físico
habitual y una alimentación equilibrada.
No existen alimentos "buenos" o "malos"
sólo patrones de consumo adecuados o no.
La mejor inversión en el futuro es tener una
dieta equilibrada en las primeras etapas de la vida, mantenerla y adaptarla a las distintas circunstancias.
Intenta comer en familia. Si no puedes con
ellos procura dedicar tiempo para hacerlo con tus amigos.
Valora: la generosidad, la empatía, el cuidado
del cuerpo inteligente, la forma de hablar, de gesticular, de dirigirte a los demás, de sonreír.
Ríete de ti mismo. No esperes a que lo hagan
los demás. Sé tú mismo y no como los demás quieren que seamos.
Si conoces a alguien con este problema, lo
mejor es hablarlo directamente con ella o él. Puede negarlo. Será de gran ayuda si inten-tamos ponernos en su lugar y tratamos de en-tender sus miedos y preocupaciones.
Sería aconsejable orientarle sobre la conve-
niencia de acudir a su Centro de Salud, don-de le indicarán los pasos a seguir.
Buscar asesoramiento en asociaciones y gru-
– 111 –
M.n. cerros GonzáLez, t. cerros GonzáLez
pos de autoayuda. Estas nacen de la idea: aquella persona que supera un problema, puede ofrecer un soporte adecuado a las per-sonas que lo padecen.
1. American Psychiastric Association (APA) (1980).
Diagonostic and statistical manual of mental disordes (3.ª. ed.) (DSM-III). Washington, DC: APA
2. American Psychiatric Association (APA) (1987).
Diagnostic and statiscal manual of mental disor-ders (3ª. Ed. Rev.) (DSM-III-R). Washington, DC: APA. (Versión española: Mansson, Barcelona, 1988.)
3. American Psychiastric Association (APA) (1993).
Diagonostic and statistical manual of mental disordes (4.ª. ed.) (DSM-IV). Washington, DC: APA
5. cepedA-Benito A.; Fernández M.C; verA M. Nie-
ves. Obesidad. 11-29.
6. "Factores que determinan el Comportamiento Ali-
mentario de la Población Escolar de la Comunidad
– 112 –
Trastornos de alimentación
de Madrid". Documentos Técnicos de Salud Pública. Consejería de Sanidad y Servicios Sociales. Comu-nidad de Madrid, 1997
7. Healthy lifestyles nutrition and physical activity. ILSI
Europe concise monograph series. International Life Sciences Institute. ILSI.Europe. Bruselas. 1998
8. Kennedy E. "Healthy meals, healthy food choices,
healthy children: USDA's team nutrition". Prev- Med 1996 Jan-Feb; 25(1): 56-60
9. "Las representaciones sociales sobre la salud de los
Jóvenes Madrileños". Documentos Técnicos de Sa-lud Pública. Consejería de Sanidad y Servicios So-ciales Comunidad de Madrid, 1997
10. Ministerio de Sanidad y Política Social. Guía Prác-
tica Clínica sobre los Trastornos de Conducta Ali-mentaria (2009).
11. Ministerio de Sanidad y Política Social. Guía de
Práctica Clínica sobre la Prevención y el Tratamiento de la Obesidad Infantojuvenil (2009).
12. neiL R.; cArLson. Fisiología de la conducta. Uni-
versidad de Masachusetts. Pearson.441-51
13. vAzquez C, de cos, A; MArtínez P.; JAunsoLo MA.
– 113 –
M.n. cerros GonzáLez, t. cerros GonzáLez
"Consumo de alimentos y estado nutricional de los escolares de la comunidad de Madrid (CAENPE) Metodología general y consumo global de alimen-tos". Nutr-Hosp. 1995 Jan -Feb; 10 (1): 40-8
14. Organización Mundial de la Salud (OMS)(1992).
CIE 10. Trastornos mentales y del comportamiento. Madrid: Forma.
15. Morrison V, Bennett Paul(2007) Psicología de la
salud. (2007) 3,76-83.
16. pALMer, R.L. (1979). "The dietary chaos syndrome:
A useful new term?" British Journal of Medical Psy-chology, 52, 187-190.
17. perpiñá, C. (1989a). Trastornos alimentarios. El es-
tado de la cuestión. Valencia: promolibro.
18. perpiñá, C. (1989b). "Trastornos alimentarios: De
los problemas en los criterios diagnósticos al esbo-zo de un nuevo modelo para su conceptualización". Revista Española de Terapia del Comportamiento, AETCO, 7, 199-219.
19. perpiñá, C.(1989c). Trastornos de la alimentación
de causa psicológica. Editorial en Medicina Clínica, 93,418-420.
– 114 –
Trastornos de alimentación
20. perpiñá, C. (en prensa). "Evaluación de los tras-
tornos alimentarios". En G. BueLA cAsAL y V.E. cABALLo (Eds.), Evaluación en la psicología clínica. Madrid Siglo XXI.
21. perpiñá, C., y BAños, R.M. (1990). "Distorsion de
la imagen corporal: Un estudio en adolescentes". Anales de psicología, 6, 1-9.
22. perpiñá C.,(1999)Trastornos alimentarios. Anorexia
y bulimi. 10-35
23. R. Muñoz y A. MArtínez. Trastornos de conducta
24. sALdAñA, C., y rosseL, R. (1988). Obesidad. Barce-
lona: Martínez Roca.
25. serrAto AzAt, G. (2000) Anorexia y Bulimia. Tras-
tornos de la conducta alimentaria.
26. toro, J., y viLArdeLL, E. (1987). Anorexia nerviosa.
Barcelona: Martinez Roca.
27. vALLeJo pAreJA M.A. Manuel de Terapia de Con-
ducta II. Dykinson.4-216-65/278-99.
28. vAndereycKen, W.; cAstro, J., y vAnderLinden, J.
– 115 –
M.n. cerros GonzáLez, t. cerros GonzáLez
(1991) Anorexia y bulimia. La familia en su génesis y tratamiento. Barcelona: Martinez Roca.
ASOCIACIONES Y ORGANIZACIONES
• ACABE- Alava
C/ Vicente Abreu, 7Alava (Vitoria) 945 242578
• A.N.M.A.B. ASOCIACIÓN NORTE - MADRID (Al-
cobendas). Casa de la Mujer de Alcobendas
C/ Málaga, 5028100 Alcobendas 916519741
• ACABA- Alicante
Avda. Eusebio Sempere, 11-2303003 Alicante 96 512 13 72
• ASACAB- Almería
C/ Federico García Lorca, 9 5°A04004 AlmeríaApdo. de correos 318 950 236854
– 116 –
Trastornos de alimentación
• ARBADA- Aragón
P° Sagasta, 51 5° Izda.
50007 Zaragoza 976.389.575 – Fax 976.271.268
• ASOCIACIÓN BALEAR CONTRA
LA ANOREXIA Y LA BULIMIA
C/ General Ricardo Ortega, 48 Bajo07006 Palma de Mallorca 971 469000
• ACAB - Barcelona
Avda. Príncipe de Asturias, 5-5° primera08012 Barcelona 902 116986 ó 93 4157733Horario: De 5'00 a 7'30 de la tarde
• ACABE - Bilbao
Grupo Inmaculada, 2-3 - Apdo. de correos 1625San Ignacio48015 Bilbao 94 4756642
• ADEFAB- Burgos
C/ San Francisco, 157-1°D09005 Burgos 947 480370
• ADETAEX- Cáceres
C/ Doctor Fleming, 7 3°10001 Cáceres 927 210750
– 117 –
Educar a los jóvenes para la salud
• AL ABANTE - Canarias
Grupo 120 viviendas Camino del Hierro s/n. Bloque 5 Local 1338009 Santa Cruz de Tenerife 922 641206
• ABAC- La Coruña
C/ Cantón grande, 16-17 9°F y G15003 La Coruña 981 223792
• ASPANAES- Galicia
C/ Alegre, 6 Bajo15401 Ferrol (La Coruña) 981 359533
• ADANER - Madrid
C/ General Pardiñas, 328001 Madrid y fax. 91 5770261
– 118 –
Heridas, picaduras,
quemaduras y vendajes
M.c. roMero iñiGo, J.A. Fernández
BeJArAno, F. cAnAL cALderón,
r. rodríGuez Muñoz
Se definen como heridas las lesiones ocasionadas
en el organismo por la acción de los agentes traumá-ticos que originan pérdida de solución de continuidad en la piel o en las mucosas, produciéndose una comu-nicación entre el interior del foco traumático, hasta entonces estéril, y el exterior.
1.- Según el agente vulnerante que las origina las
podemos considerar clasificadas en:1.1.- Heridas incisas.
1.2.- Heridas contusas.
1.3.- Heridas punzantes.
1.4.- Heridas por desgarro o arrancamiento.
– 119 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
2.- De acuerdo con su forma:
2.1.- Heridas lineales.
2.2.- Heridas en colgajo.
2.3.- Heridas con pérdida de sustancia
3.- Considerando su gravedad:
3.1.- Heridas simples.
3.2.- Heridas complicadas.
3.3.- Heridas graves.
a.- Penetrantes.
b.- Perforantes.
Herida incisa en talón.
– 120 –
Heridas, picaduras, quemaduras y vendajes
Herida contusa en frente
1.-seGún eL AGente vuLnerAnte.
Están originadas por la acción de un agente cor-
tante (cuchillo, navaja, cristal, etc.), producidas por la presión y tracción rápida del mismo. Al tener sus bor-des "muy limpios", son heridas muy sangrantes.
1.2.- Heridas contusas.
Son aquellas producidas por la acción de un obje-
to de superficie "roma o redondeada". Tienen los bor-des aplastados.
1.3.- Heridas punzantes.
Están producidas por la acción de objetos alarga-
– 121 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
dos y puntiagudos. En ellas predomina normalmente la profundidad sobre la superficie.
1.4.- Heridas por desgarro y arrancamiento.
Se producen por un mecanismo de tracción sobre
los tejidos, (atropellos, poleas, etc.).Se caracterizan por la gran separación, irregularidad y despegamiento de sus bordes.
2.-de Acuerdo con su ForMA
2.1.- Heridas lineales.
Según la línea que dibujan, pueden ser rectas, cur-
vas, estrelladas, etc.
2.2.- Heridas en colgajo.
Originadas cuando un objeto cortante actúa tan-
gencialmente, produciéndose una separación parcial de tejidos, unida al resto del organismo por una por-ción llamada pedículo.
2.3.- Heridas con pérdida de sustancia.
Sería un paso más, en relación con el grupo ante-
rior, al seccionarse totalmente el pedículo.
3.- considerAndo su GrAvedAd.
3.1.- Heridas simples.
Son aquellas heridas superficiales que por no afec-
– 122 –
Heridas, picaduras, quemaduras y vendajes
tar ningún órgano, ni vaso sanguíneo importante, no comprometen la vida del accidentado.
3.2.- Heridas complicadas.
Son la heridas que, independientemente de su for-
ma, o del agente que las ha producido, al afectar a ór-ganos profundos y de importancia funcional (huesos, nervios, vísceras.), precisarán de un tratamiento más laborioso y complicado.
Herida complicada en rodilla
3.3.- Heridas graves.
Consideramos heridas graves a aquellas que afec-
tan partes del organismo donde existen vasos impor-tantes u órganos vitales.
– 123 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
Las podemos considerar subdivididas en: 3a.- Heridas penetrantes:
El objeto traumático (arma blanca, pro-yectil de fuego…) penetra en una cavidad, pero no lesiona las vísceras u órganos allí contenidos.
3b.- Heridas perforantes.-
El objeto traumático, no solamente se in-troduce en la cavidad, sino que lesiona vís-ceras u órganos allí contenidos.
Podemos considerar como síntomas comunes a to-
1.- Dolor.
2.- Hemorragia.
3.- Separación de los bordes.
1.- Dolor.
Es variable, según la sensibilidad del individuo.
Un corte limpio originado por un objeto muy afilado, es menos doloroso que si el corte está producido por otro objeto de superficie más ancha e irregular.
2.- Hemorragia.
Es la lógica consecuencia de la sección o corte de
los vasos sanguíneos.
– 124 –
Heridas, picaduras, quemaduras y vendajes
3.- Separación de los bordes.
Depende en gran manera de la forma y modo de
actuar del agente traumático, pero principalmente de la elasticidad y posibilidad de retracción de los tejidos.
ActuAción y trAtAMiento.
Tratamiento en heridas simples o superficiales.
Antes de proceder a curar la herida:• Asepsia o limpieza de manos e instrumental que
Después:• Limpieza de la herida "a chorro", bien de agua
limpia o de alguna sustancia antiséptica.
• Si usamos gasa o compresas estériles, proceder a
limpiar del centro de la herida hacia afuera.
• Aplicación de un antiséptico.
• Colocación y sujeción de apósito estéril.
• Nunca colocar algodón sobre la herida directa-
Tratamiento en heridas graves.
Considerar en este grupo a toda herida que no sea
• No explorar ni tratar de curar la herida, haya o
no cuerpos extraños.
• Colocación de un apósito estéril y su fijación me-
diante vendaje, que se realiza para:
– 125 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
• Luchar contra la infección, al estar el apósito es-
téril e impedir el paso de nuevos gérmenes.
• Luchar contra la hemorragia, al comprimirla me-
diante la oportuna sujeción y vendaje.
• Luchar contra el dolor, al inmovilizar la zona
El apósito una vez colocado no se retira a no ser
• Aumente considerablemente el dolor.
• Aumente la hemorragia• El herido tenga sensación de que se le "duer-
men" los dedos de los miembros o la zona afecta-da. En este caso se afloja y se procede a su nueva fijación.
LESIONES PRODUCIDAS
POR LOS SERES VIVOS: PICADURAS Y
En la picadura de cualquier tipo de insecto se ten-
- Síntomas locales producidos por la picadura- Posibilidad de que la persona esté sensibilizada
– 126 –
Heridas, picaduras, quemaduras y vendajes
Tratamiento de las picaduras en general:
- Limpieza de la zona de la picadura.
- Aplicación de hielo o agua muy fría (retarda la
absorción del veneno)
picAdurA por Arácnidos.
Síntomas: - dolor local.
- lesión papular roja.
Tratamiento: - analgesia potente.
- cura tópica.
- dolor local intenso.
- síntomas generales leves.
Tratamiento: - asepsia y limpieza local.
- profilaxis antitetánica.
- analgesia general.
picAdurA de HiMenópteros.
Abeja, avispa.
Insectos similares entre sí, son diurnos y son atraí-
dos por olores y colores vivos.
* Reacción local leve.
Dolor, eritema, edema.
Dura de 1 a 24 horas.
– 127 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
- Extraer el aguijón, raspando, no
tirando de él.
- Analgesia: compresas de hielo.
- Limpieza y asepsia local.
Reacción local ante picadura de insecto.
* Reacción sistémica anafiláctica.
Más frecuente por avispa o abeja.
Cuadro grave que cursa con: dis-
nea, hipotensión, shock, y en al-
gunos casos muerte.
- Traslado urgente a hospital con
medidas de prevención.
– 128 –
Heridas, picaduras, quemaduras y vendajes
picAdurAs de serpientes o cuLeBrAs.
- estigmas de inoculación.
- dolor y edemas locales.
- generales poco frecuentes (an-
siedad, malestar general, shock, arritmias, vómitos, etc.).
- Acostar al accidentado y mante-
nerlo tranquilo.
- Inmovilizar la zona afectada.
- Hacer una pequeña incisión o
corte sobre la zona de la mor-dedura.
- No succionar o chupar la zona
herida para extraer el veneno.
- Aplicar hielo en la zona lesiona-
- Traslado a un centro médico
para su tratamiento definitivo.
- No quemar ni cauterizar la he-
rida, maniobra que sólo hace complicar la misma.
En resumen, la forma de actuar ante estas picadu-
ras dependerá de la gravedad de la misma. En el caso de reacciones leves, enrojecimiento y edema local, bas-tará con aplicar sobre la zona hielo local, y en caso de
– 129 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
persistencia de los síntomas aplicar pomada o crema de corticoide.
Si nos encontramos ante una reacción anafiláctica,
que se manifiesta por dificultad respiratoria, edemas generalizados (hinchazón de tejidos) y descenso del nivel de conciencia, incluso llegando al coma; debería-mos de disponer de adrenalina para poder inyectarla así como de material para asegurar la vía aérea (cá-nula de Guedel). La adrenalina se puede presentar en forma de jeringas precargadas, listas para inyectar, o en ampollas que precisan ser previamente cargadas en una jeringa (habría que asegurarse que hemos elimi-nado todo el aire del interior de la jeringa). Una vez cargada, procederemos a inyectar por vía subcutánea o intramuscular, utilizando como localizaciones prefe-rentes el muslo, la región deltoidea y la región glútea.
– 130 –
Heridas, picaduras, quemaduras y vendajes
Para administrar una inyección subcutánea coge-
remos la jeringa con la aguja montada y pincharemos formando un ángulo de 45º con la piel. Aspiraremos para asegurarnos de que no hemos pinchado un vaso sanguíneo e inyectaremos la adrenalina. La adminis-tración subcutánea es preferible efectuarla en la re-gión deltoidea.
En caso de inyección intramuscular, la aguja debe
formar un ángulo de 90º (perpendicular) con la piel y la precaución de aspiración debe ser la misma que en la inyección subcutánea.
Se define como quemadura a la agresión produ-
cida sobre los tejidos blandos que produce un daño sobre la piel y tejidos subyacentes por agentes físicos (calor, frío, electricidad), agentes químicos o agentes biológicos o cualquiera de sus combinaciones.
Para establecer la gravedad y pronóstico de las
quemaduras e instaurar su tratamiento deben valorar-se varios parámetros
1.- Profundidad de la quemadura. 2.- Extensión de la superficie corporal quemada.
3.- Localización de la quemadura.
– 131 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
4.- Agente causal y mecanismo de producción.
5.- Estado previo del paciente De la extensión, profundidad y localización de-
pende el pronóstico vital, y el pronóstico funcional o estético.
cLAsiFicAción de LAs queMAdurAs seGún su proFundidAd:
Quemaduras de primer grado: son superficiales,
afectando sólo a la epidermis. Presentan enrojecimien-to, sin ampollas ni lesiones exudativas, y mínimo ede-ma por vasodilatación capilar y arteriolar. Existe do-lor e hipersensibilidad. No suelen infectarse. En 24-48 horas se inicia una fina descamación y en 5-10 dias se resuelven curando sin secuelas.
Quemaduras de segundo grado: llegan hasta la
dermis. Dentro de ellas distinguimos dos tipos:
- Superficiales: afectan a toda la epidermis, alcan-
zando la dermis papilar pero respetando los folículos pilosebáceos, produciendo un aumento de la permeabi-lidad vascular y extravasación de plasma que origina flictenas o ampollas, que al romperse dejan expuesta la dermis, curan sin complicaciones en dos semanas tras tratamiento correcto. Cursan con dolor, hipersensibili-dad, exudación y ampollas sobre zona eritematosa.
- Profundas: afectan toda la epidermis, alcanzan-
– 132 –
Heridas, picaduras, quemaduras y vendajes
do la dermis reticular pero sin afectar el tejido subcu-táneo. Son lesiones pálidas sobre base enrojecida con ampollas en los bordes (aunque a veces pueden no pre-sentarlas), hipersensitivas y con áreas insensibles. No se afectan las glándulas sudoríparas, sebáceas ni folí-culos pilosos. Puede aparecer punteado rojo y aneste-sia. Pueden tardar más de 3 semanas en cicatrizar.
Quemaduras de tercer grado: afectan a la piel en
todo su espesor (hasta la subdermis) dando lugar a necrosis y coagulación. La piel aparece seca con as-pecto de cuero y de color blanco perlado o carboni-zada. Las fibras nerviosas están destruidas y el área quemada es insensible al dolor, de tal modo que si se pincha la piel no duele (prueba de Bull y Leonard). Pueden tardar meses o años en cicatrizar, y precisar injertos y colgajos.
Clasificación de las quemaduras
Profundidad Epidermis
Eritematoso (rojo) Eritematoso (rojo) Blanco nacarado
*En las quemaduras de segundo grado tipo A o superficiales se afecta
toda la epidermis y parte de la dermis, mientras que en las de segundo
grado tipo B o profundas se afecta la dermis en su totalidad.
**Las dérmicas profundas pueden no tener ampollas.
– 133 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
vALorAción de LA extensión de superFicie corporAL queMAdA:
La extensión de la quemadura se estima por la re-
gla de Wallace (regla de los nueves) en adultos, adjudi-cando un porcentaje de superficie corporal a cada una de las siguientes regiones:
Extremidad superior (9x2)
Extremidad inferior (18x2)
Otro método para calcular la extensión de la que-
madura y quizá la más sencilla de recordar es "la regla de la palma de la mano": si pensamos que en el adulto la palma de la mano, contando con los dedos, equivale al 1% de superficie corporal, bastará con una sencilla operación de superposición de la mano del paciente que ha sufrido la quemadura (no la de la enfermera) para obtener el cálculo aproximado de la superficie corporal quemada.
Para calcular el área de superficie corporal to-
tal quemada en niños empleamos la tabla de Lund y Browder, que en función de la edad del niño asigna un determinado porcentaje a cada área afectada.
– 134 –
Heridas, picaduras, quemaduras y vendajes
0-1 años 1-5 años 5-9 años 9-14 años
Antebrazo dcho.
Antebrazo izado.
Tabla de Lund y Browder para cálculo de superficie corporal que-
mada total en niños
LocALizAción de LAs queMAdurAs:
La localización de las quemaduras se relaciona
con el pronóstico funcional y/o estético. Aquellas que afectan cráneo, cara, cuello, axilas, manos, área genital y pliegues de flexo-extensión precisan derivación hos-pitalaria para prevenir las posibles secuelas.
– 135 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
Quemadura de segundo grado superficial
Retirada de flictenas en quemadura de segundo grado
– 136 –
Heridas, picaduras, quemaduras y vendajes
AGente cAusAL y MecAnisMo de producción:
- Quemaduras térmicas:
Son las más frecuentes. Pueden ser debidas a con-
tacto directo con la llama, con líquidos (escaldaduras) o con sólidos incandescentes, por explosión, por inha-lación de gases o por fogonazo eléctrico
- Quemaduras eléctricas:
Si son de bajo voltaje (menos de 1000 voltios) pro-
vocan escasa destrucción de tejidos pero tienen alto riesgo de producir arritmias o paro cardiaco. Las de alto voltaje presentan gran destrucción de tejidos, e in-cluso pueden llegar a producir fracturas.
- Quemaduras químicas:
Producidas por ácidos o bases que continúan le-
sionando hasta que son retirados o diluidos. Todas se han de valorar en un centro especializado.
- Quemaduras radiactivas:
Se producen por efecto de la radiación ionizante y
aparecen entre 24 y 48 horas después de haber recibido la radiación. Si la dosis de radiación recibida es muy alta pueden aparecer otros síntomas como cefalea, vó-mitos, diarreas, hemorragias…
- Quemaduras solares:
Están causadas por exposición excesiva a la radia-
– 137 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
ción solar sin usar protección adecuada. La mayoría son de primer grado y sus síntomas pueden tardar has-ta que pasen varias horas tras la exposición.
trAtAMiento de LAs queMAdurAs:
- Quemaduras de 1º grado.
- Retirar ropas, materiales que cubran la quema-
dura, relojes, anillos y posibles cuerpos extraños adheridos.
- Lavado con agua fresca y limpieza con solución
- Arrastrar detritus con agua o suero fisiológico.
- Hidratación local con cremas hidratantes en el
cuerpo y crema vaselinada en los labios.
- Curar por exposición al aire y evitar exposición
- Si aparecen ampollas de > 2 cm acudir a revisión
- Revisión a las 72 horas.
- No usar vendajes voluminosos (maceración) ni
- No usar otros productos (por ejemplo pasta den-
tífrica), sólo agua fresca.
- Quemaduras de 2º grado:
- Retirar ropas, materiales que cubran la quema-
– 138 –
Heridas, picaduras, quemaduras y vendajes
dura, relojes, anillos y posibles cuerpos extra-ños adheridos,
- Lavado con agua fresca y limpieza con solución
- Arrastrar detritus con agua o suero fisiológico- Abrir, drenar, recortar y extirpar la flictena,
limpiar con la máxima asepsia.
- Limpieza con solución aséptica no iodada: clor-
hexidina. Nunca emplear antisépticos coloran-tes.
- Secado.
- Cura con pomada de sulfadiazina argéntica al
1%. No aplicar en personas alérgicas a la sulfa-mida, en niños menores de 2 meses y durante el tercer trimestre del embarazo o lactancia. La aplicación se realizará cada 24-48 horas en ca-pas de 3-5mm.
- Cubrir con apósito engrasado con el fin de evi-
tar adherencia o como alternativa con apósito hidrocoloide extrafino, este último no se debe utilizar en los siguientes casos: quemaduras in-fectadas, con tejido de granulación atípico o hipertrofiado, si existe reacción alérgica perile-sional o en quemaduras post-radioterapia.
- En miembros superiores o inferiores reposo y
- Analgésicos y sedantes si precisa.
- Profilaxis antitetánica
– 139 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
- Igual que las superficiales, con la excepción de
no utilizar apósitos hidrocoloides, sólo apósi-tos engrasados.
- Las toallas mojadas alivian el dolor.
- Vendaje compresivo en manos y pies para evi-
- Quemaduras de 3º grado:
- Las que afecten a menos de un 1% de la su-
perficie corporal y no afecten a zonas críticas recibirán tratamiento similar a las de 2º grado con las siguientes puntualizaciones:
- Retirar las ropas en un lugar caldeado.
- Lavar con agua o suero templado para evitar
Las suceptibles de derivación se procederá se-gún se indica en medidas iniciales.
- Quemaduras especiales:
- Quemaduras por ácidos o álcalis:
Lavar con agua abundante de forma reiterada durante al menos 20 minutos, no usar sustancias que neutralicen el agente causal ya que pueden agravar la quemadura.
- Quemaduras con restos de pomadas:
Limpiar y retirar los restos.
- Quemadura solar:
– 140 –
Heridas, picaduras, quemaduras y vendajes
Lo fundamental es evitar su aparición utilizando cremas con factor de protección de 30 o mayor. Una vez producidas se tratarán con cremas hi-dratantes, analgésicos para el dolor y corticoides orales en los casos de gran inflamación.
Lesiones por inHALAción
La lesión de vías respiratorias puede ser resulta-
do de la inhalación de vapor, aire sobrecalentado o un producto tóxico de la combustión, como sería el humo de llamas en el hogar, o de sustancias químicas o sinté-ticas en combustión. Otro producto tóxico de la com-bustión, que es el monóxido de carbono, no lesionará directamente las vías respiratorias, pero hará la ven-tilación menos eficaz al disminuir la capacidad de la sangre para transportar oxigeno. El individuo puede sufrir una quemadura térmica en vías respiratorias su-periores por el calor excesivo o el vapor caliente; lesión de porción inferior de dichas vías por la inhalación de un producto tóxico, o sufrir los dos tipos de lesiones. Los efectos de ellas incluyen:
- En un paciente con una lesión por inhalación de
vapores calientes, el edema laríngeo por la ma-yor permeabilidad capilar en la mucosa dañada rápidamente ocasiona obstrucción de vías respi-ratorias.
- En el sujeto con traqueobronquitis por inhala-
– 141 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
ción de humos o vapores, la oclusión de vías res-piratorias puede ser progresiva y ello ocurre por broncospasmo, edema laríngeo, esfacelo de la mucosa e hipoxia. Los irritantes químicos tam-bién perturban la membrana entre alveolo y ca-pilares pulmonares, y permiten que se acumulen líquido y proteinas, y ocasionen edema pulmo-nar no cardiogénico o el síndrome de dificultad respiratoria del adulto.
- En el individuo que ha inhalado monóxido de
carbono surgen hipoxemia e hipoxia (niveles ba-jos de oxígeno en sangre), pues dicho gas impide que el oxigeno se combine con la hemoglobina. Sin la oxigenoterapia intensiva la lesión mencio-nada puede ocasionar insuficiencia cardiorrespi-ratoria y muerte.
- Signos y síntomas:
La víctima de una lesión por inhalación puede
mostrar rápido deterioro en su estado clínico, razón por la cual son de máxima importancia la identifica-ción temprana y la intervención apropiada. Entre los síntomas y signos están:
- Carbonización de los pelos de la nariz.
- Quemaduras en boca y cara.
- Esputo manchado de carbón (carbonáceo).
- Tos o ronquera.
– 142 –
Heridas, picaduras, quemaduras y vendajes
- Sibilancias, roncus o estertores.
- Dificultad respiratoria.
- Signos y síntomas adicionales relacionados con la
causa de la lesión.
Sin embargo, hay que recordar que los signos y
síntomas de las lesiones por inhalación tal vez no se manifiesten hasta 48 horas después de haber acaecido. No hacer el tratamiento durante ese lapso puede tener graves consecuencias, razón por la cual hay que sospe-char una lesión por inhalación en todo sujeto quemado que:
- Haya presentado pérdida de conocimiento en
cualquier momento.
- Haya estado en contacto con agentes en combus-
tión dentro de un espacio cerrado.
Las prioridades asistenciales en el paciente con la
lesión mencionada incluyen dar oxigenación adecuada y evitar que el cuadro evolucione hasta la insuficiencia respiratoria mediante:
- Administración de oxigeno humidificado, inme-
- Búsqueda de complicaciones del tratamiento
como fractura de costillas, lesión por heridas, neumotórax y distensión gástrica.
queMAdurAs por eLectricidAd
La corriente eléctrica ocasiona lesiones muy di-
– 143 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
versas que van desde las quemaduras pequeñas hasta traumatismos múltiples y la muerte. Al entrar en con-tacto la corriente con los tejidos, surgen tres tipos de lesión:
- Quemaduras superficiales por calor y llamas que
acompañan a la corriente eléctrica.
- Quemaduras por arco o fogonazo, por la corrien-
te que no pasa por el cuerpo.
- La lesión verdadera por electricidad lesiona pla-
nos más profundos y a menudo destruye múscu-los y altera órganos internos. La gravedad de las quemaduras por electricidad y lesiones afines depende de estas variables: el tipo y la intensi-dad de la corriente, la duración del contacto de la corriente con los tejidos y la resistencia que ofrecen los tejidos al paso de la corriente.
En términos generales, cuanto mayor sea el volta-
je y amperaje de la corriente y menor la resistencia de los tejidos, mayor será el daño que sufran.
La corriente eléctrica es alterna o directa. Los ra-
yos comprenden una descarga de alto voltaje que se mide en millones de voltios y de alto amperaje que se calcula entre 12.000 a 200.000 amperes de corriente directa. El rayo afecta y produce quemaduras super-ficiales de índole térmica y una lesión verdadera por electricidad al pasar la corriente por el cuerpo de la victima y de allí al suelo.
La corriente eléctrica que suele utilizarse en las
– 144 –
Heridas, picaduras, quemaduras y vendajes
casa es alterna, y de 110 a 220 voltios. A diferencia de la corriente directa, la alterna produce contracciones tetánicas que pueden lesionar músculos, romper ten-dones, luxar articulaciones o fracturar huesos. Las con-tracciones también impiden que la victima se separe de la fuente de la corriente, como sería el caso de haber tomado con las manos un alambre al descubierto, con lo cual se agrava el daño.
La fisiopatología de las quemaduras por electrici-
dad y lesiones afines es compleja. La corriente genera un sitio de penetracion, isquémico e indoloro, y otro de salida de tamaño variable, con arreglo a la gravedad de la lesión. Al transformarse la electricidad en energía térmica en el organismo, el calor coagula proteinas ce-lulares y destruye o lesiona gravemente las células. La corriente eléctrica suele atravesar el cuerpo siguiendo la vía de mínima resistencia, vasos sanguíneos y ner-vios. La degeneración resultante de las paredes de los vasos y la formación de trombos ocasiona isquemia y necrosis tisulares en el trayecto de la corriente.
La lesión de músculos suele surgir en los comien-
zos por los efectos directos de la corriente y más tarde por alteración del torrente circulatorio
Las lesiones más graves surgen por el paso de
corriente eléctrica por órganos vitales. La fibrilación ventricular u otras arritmias alteran la función cardia-ca y tal vez ocasionan la parada cardiaca. Los déficits neurológicos, como serian convulsiones, coma y paro
– 145 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
respiratorio, pueden surgir si el sistema nervioso cen-tral es afectado por la alteración vascular o la desmie-linización. También pueden ocurrir deficit de nervios perifericos por ataque de nervios locales. Las facturas por compresión de las vértebras o la interrupción del riego sanguíneo a la médula pueden ocasionar lesiones transitorias y permanentes en ella y deficiencias moto-ras, que van desde paresias sencillas hasta tetraplejia. También puede haber ataque de pulmones y órganos gastrointestinales.
Las precauciones que debemos tener ante quema-
duras eléctricas son:
- No meter nunca las manos en el agua del lavabo
o de la bañera si se ha caído un aparato eléctrico conectado a la red.
- Cuando una persona está en contacto con un
conductor eléctrico sus músculos se contraen, por lo que sus manos se aferran firmemente al objeto conductor, así pues no hay que intentar arrancárselo de las manos (porque se corre el riesgo de electrocutarse al mismo tiempo).
- Lo que hay que hacer es cortar la corriente, y si
no es posible, hay que aislarse del suelo, usando zapatos de goma o emplear algún objeto de ma-dera y apartar a la victima de la corriente con un objeto no conductor (por ejemplo: con un palo de escoba).
– 146 –
Heridas, picaduras, quemaduras y vendajes
El vendaje es una parte del tratamiento que con-
siste en la aplicación de vendas o similares en una zona que ha sufrido una lesión con el fin de proporcionar soporte, inmovilización o compresión además de otras funciones específicas.
Para la correcta aplicación de un vendaje es im-
prescindible conocer el diagnóstico y objetivo terapéu-tico del vendaje que se va a realizar.
1.- Sujetar apósitos: La finalidad del vendaje es
proteger regiones del cuerpo de la acción nociva de agentes externos; se usan principalmente en la protec-ción de heridas, ya sean quirúrgicas o de otra índole.
2.- Impedir la estasis venosa: En miembros con in-
suficiencias circulatorias o en pacientes de riesgo con encamamientos prolongados se aplican vendajes elás-ticos de compresión progresiva, ya sea de modo profi-láctico o bien terapéutico.
3.- Comprimir determinada parte del cuerpo: Se
utilizan bien sea con fines hemostáticos o bien para prevenir o tratar la extravasación de líquidos.
4.- Sostener o inmovilizar: Se inmoviliza una parte
– 147 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
del cuerpo para ayudar a una más rápida curación en caso de fracturas óseas o roturas musculares, aunque en estas situaciones se emplea el vendaje como proce-dimiento coadyuvante al tratamiento global.
5.- Moldear zonas del cuerpo: Se utiliza en espe-
cial en muñones de amputación.
MoviMientos Básicos en Los vendAJes.
Los diferentes tipos de movimientos que pueden
efectuarse en la realización de un vendaje son los si-guientes:
- Vuelta circular:
Se utiliza para vendar una parte cilíndrica del
cuerpo, debiendo cada vuelta de la venda cubrir por
– 148 –
Heridas, picaduras, quemaduras y vendajes
completo y exactamente la vuelta anterior, por lo que el ancho del vendaje corresponde al ancho de la pro-pia venda. Utilizado para fijar el extremo inicial y final de una inmovilización, es el que utilizamos para sujetar un apósito en la frente, en los miembros o para contro-lar una hemorragia haciendo compresión.
- Vendaje en espiral:
Utilizado generalmente en las extremidades; en
este caso cada vuelta de la venda cubre parcialmente (2/3) de la vuelta anterior y se sitúa algo oblicua al eje de la extremidad. Se suele emplear venda elástica por-que se adapta mejor a la zona a vendar. Se debe iniciar el vendaje siempre de la parte más distal a la proximal (de dedos a corazón).
– 149 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
- Vendaje en espiga:
Es el más usado generalmente. Comenzando siem-
pre por la parte más distal del miembro. Se utiliza para vendar extremidades en las que se precisa ejercer una mayor comprensión, y cuando las partes cilíndricas del cuerpo no tienen el mismo perímetro.
Para proceder a realizar estas vueltas se efectúa
una vuelta espiral ascendente con una inclinación de 45º en dirección distal hacia proximal, la 2ª sobre ésta con una inclinación invertida (45º en dirección con-traria a la anterior), la tercera como la primera pero cubriendo la mitad de la primera vuelta… así, en un movimiento de vaivén, se completa el vendaje, que al terminar queda con un aspecto de "espiga".
– 150 –
Heridas, picaduras, quemaduras y vendajes
Se acaba el vendaje en una zona alejada de la le-
sión y se sujeta con esparadrapo. Como siempre, se de-jan los dedos libres y se vigila la aparición en éstos de hinchazón, cianosis (coloración azulada) o frialdad. En este caso, se afloja o se retira el vendaje.
- Vuelta recurrente:
Se utiliza para fijar un apósito en cabeza, muñón
o un dedo. Para efectuar este tipo de vueltas se pasa la venda de arriba abajo, o de delante atrás, cubriendo la superficie que se venda y finalizando el vendaje con unas vueltas circulares.
- Vueltas en forma de ocho:
Se utiliza a menudo este tipo de vueltas para ven-
– 151 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
dar las articulaciones (rodillas, codos o tobillos). Se inicia el vendaje realizando dos vueltas circulares en el centro de la articulación, pasando a continuación la venda por debajo y por encima de la articulación en forma de 8. Cada vuelta debe cubrir a la anterior en dos tercios, y se finaliza y fija el vendaje con dos vueltas circulares sobre la articulación.
- Vendaje en guantelete:
En forma de guante que cubre la mano y los dedos
por separado.
Un tipo especial de inmovilización es la que se
practica en los dedos, conocida como sindactilia y que
consiste en unir dos dedos continuos mediante tiras
de esparadrapo, habiendo colocado previamente una
gasa entre los dedos que se van a unir.
– 152 –
Heridas, picaduras, quemaduras y vendajes
Como apunte final reseñaremos que, como norma
general, cualquier inmovilización debe realizarse en la posición funcional, cercana a la actitud anatómica.
Las posiciones funcionales de las articulaciones
- Hombro: codo en flexión adosado al tórax.
- Codo: flexión de 90º.
- Muñeca: extensión de 20º. - Metacarpofalángicas: flexión de 90º.
- Interfalángicas: extensión o mínima flexión.
- Cadera: flexión de 20-30º.
- Rodilla: flexión de 20º.
- Tobillo: ángulo recto (neutro o 90º).
– 153 –
M.c. roMero íñiGo, J.A. Fernández BeJArAno,
F. cAnAL cALderón, r. rodríGuez Muñoz
1.- petit Jornet, JM. "Protocolo de tratamiento de las
quemaduras en atención primaria". FMC. 2010;17 Protocolo 3
2.- reGoJo, ps. "Cuidados básicos al paciente con que-
maduras". Nursing 2003;21(8):18-21
3.- piriz cAMpos, r. "Quemaduras". En: Enfermería S
21. Enfermería Médico-Quirúrgica II. Madrid: DAE; 2000
4.- rodríGuez MArtín, L, "Enfermería ante las que-
maduras". Boletín de Enfermería de Atención de Pri-maria de Gerencia de Atención Primaria de Talave-ra la Reina vol nº4 año 2010.
5.- MArtínez cArrAsco, JL. "Técnicas de inmoviliza-
ción: vendajes, férulas y yesos". FMC 2002;9(5):335-42
6.- GonzáLez MArtínez, F, GArde BAreA, G. "Infec-
ciones y lesiones tras picaduras, mordeduras o ara-ñazos". En Julián Jiménez A. coordinador. Manejo de infecciones en Urgencias 1ª ed.Barcelona. Bayer Healthcare. 2007: 459-68.
– 154 –
Heridas, picaduras, quemaduras y vendajes
7.- pAstrAnA, J., BLAsco, r., erce, r., piniLLos, MA.
"Picaduras y mordeduras de animales terrestres". Anales Sis San Navarra 2003;26(Supl. 1):225-242.
8.- López corrAL, J.c. Actuación de enfermería ante úl-
ceras y heridas. Madrid 1992.
– 155 –
Piercings y tatuajes
F. cAnAL cALderón, r. rodríGuez Muñoz,
M.c. roMero iñiGo
UN POCO DE HISTORIA:
Aunque puedan parecernos modas relativamente
recientes, el uso de piercings y tatuajes se remonta a épocas ancestrales de la historia. Hasta 1991 el ejemplo más antiguo de tatuaje era la momia de la sacerdotisa egipcia Amunet adoradora de Hator, diosa del amor y la fertilidad que vivió en Tebas alrededor del 2.000 a.C. y lucía tatuajes lineales con puntos y rayas. Sin embar-go, en dicho año, se encontró dentro de un glaciar la momia de un cazador de la era neolítica con la espalda y rodillas tatuadas, lo que le convirtió en el tatuaje más antiguo de la historia conocido hasta la fecha.
Los marineros del capitán Cook fueron los pri-
meros en iniciar la tradición de los hombres de mar tatuados.
Los nazis, en sus campos de exterminio, tatuaban a
los prisioneros con una doble finalidad: identificación
– 157 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
y humillación, porque la ley judía prohibía las marcas en el cuerpo.
Respecto al piercing o anillado corporal resulta
imposible establecer el momento exacto en que apa-reció siendo probablemente su origen tan antiguo como el de la misma piel. Ya en la antigua Roma los miembros de la guardia del César llevaban aros en los pezones como muestra de su virilidad y coraje. Siglos después, en la Inglaterra victoriana sería una práctica bastante común en las chicas de la alta sociedad que lo empleaban para realzar el volumen de sus pezones.
En los años ochenta, bajo el impulso de la cultu-
ra punk, heavy, rock y de otras nuevas tendencias los jóvenes empezaron a interesarse por el tatuaje, siendo hoy día una práctica muy extendida.
Un tatuaje es una pigmentación artificial en la piel
realizada con agujas muy finas para practicar un dibujo que permanezca de forma duradera dentro de la piel mediante la infiltración de tinta y/o pigmentos. Se cree que el origen de la palabra tatuaje deriva de la palabra polinesia "Ta" que significa golpear, refiriéndose a la antigua práctica para hacer un tatuaje por medio del golpeteo de un objeto filoso (como el hueso) sobre la piel.
– 158 –
Piercings y tatuajes
Un piercing o perforación consiste en la coloca-
ción de un pendiente o argolla en algún saliente de la piel. Deriva del verbo inglés "to pierce" que significa perforar.
SITUACIÓN ACTUAL:
Hoy en día hacerse un tatuaje o un piercing está
de moda, no tanto por razones inconformistas sino por motivos estéticos o placer sexual. Se calcula que en Es-tados Unidos hasta el 10-13% de los adolescentes de entre 12 y 18 años lleva tatuaje o piercings. En nuestro entorno el 3-8% de la población general es portado-ra de un tatuaje, habiéndose constatado un aumento de dicha práctica desde los años noventa. Aunque el pabellón auricular sigue siendo la localización más fre-cuente de los piercings, entre un 21-26% de los adoles-centes norteamericanos, lo lucen en otras localizacio-nes.
– 159 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
COMPLICACIONES DE PIERCINGS
La piel es la barrera de defensa natural de nuestro
organismo y tanto los piercings como los tatuajes su-ponen una agresión contra ella. Es por esto, que pese a que no deberían representar serios peligros para la salud, debemos conocer los efectos secundarios y com-plicaciones que pueden derivarse de su práctica.
¿qué Me puede pAsAr si Me tAtúo LA pieL?:
1.- Complicaciones infecciosas
La infección es la entrada y multiplicación de mi-
croorganismos en nuestro cuerpo. Dependiendo de la vía de entrada (el sitio por donde nos invaden) se habla de: cutánea (a través de piel, mucosas y fluidos corpo-rales) y hemática (a través de la sangre por medio de
– 160 –
Piercings y tatuajes
agujas, tatuajes, heridas…).
Dentro de las infecciones cutáneas las bacteria-
nas son las más frecuentes, siendo el Staphylococcus aureus y la Pseudomona aeruginosa los gérmenes más habituales. Las infecciones que se pueden producir con más frecuencia son el impétigo, la celulitis, la lin-fangitis aguda, los abscesos e incluso una fascitis ne-crotizante (hablando claro, todos estos términos hacen referencia a infecciones graves de la piel).
Ya que durante la práctica del tatuaje se emplean
agujas y objetos punzantes, si éstos no están debida-mente esterilizados, se pueden adquirir infecciones transmitidas a través de la sangre, como las hepatitis B, C y D, el VIH (virus del SIDA), la sífilis o el tétanos.
2.- Complicaciones no infecciosas
Las tintas que se inyectan en la piel a la hora de
realizar el tatuaje pueden originar una serie de trastor-nos que tienen en común la irritación de la piel:
Dermatitis de contactoTanto los piercings como los tatuajes son una cau-
sa frecuente de dermatitis de contacto, que puede ser irritativa o alérgica. Puede aparecer desde semanas hasta años después de la realización del tatuajeo pier-cing y afectar sólo a uno de los colores que se hayan utilizado. Esta reacción ocurre sobretodo con las tin-
– 161 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
tas rojas. Para diagnosticarlas se tienen que hacer unas pruebas alérgicas con parches colocados sobre la piel y puede ser necesario tener que retirar el tatuaje en el marco del tratamiento.
Reacciones fototóxicasAlgunas sustancias, como las sales de cadmio uti-
lizadas en el pigmento amarillo pueden provocar reac-ciones de fotosensibilidad si el tatuaje se expone a la luz solar.
Cicatriz hipertrófica o queloideUn queloide es una cicatriz exagerada que se eleva
sobre la piel y adquiere un color rosado pudiendo lle-gar a ser deformante.
¿y si Me ponGo un piercinG?:
Las complicaciones infecciosas son las mismas
que las que hemos referido para los tatuajes, ya que también para hacerse un piercing se usan elementos punzantes. Nos gustaría comentar que el riesgo de su-frir una infección y que ésta se complique es mucho mayor en el cartílago auricular que en el lóbulo de la oreja debido a la menor vascularización de dicha zona. Así que nos vamos a centrar ahora en las com-plicaciones no infecciosas propias de esta práctica, aunque no hay que olvidar que las dermatitis de con-
– 162 –
Piercings y tatuajes
tacto y los queloides también pueden presentarse en los piercings.
Desgarros traumáticosPueden afectar a cualquier zona donde esté co-
locado el piercing: lóbulo de la oreja, labios, clítoris, glande, pezones, ala de la nariz… Los más susceptibles de sufrir un desgarro son los localizados en lengua, pa-bellón auricular, pezón y área genital.
Patología bucalCreemos que merece un apartado propio por la
frecuencia y gravedad de las posibles complicaciones. Dentro de las cuales queremos mencionaros:
- Hemorragia: la lengua es la localización de pier-
cing que presenta mayor riesgo de sangrado, habiendo casos descritos que llegan a poner en peligro la vida del paciente.
- Trauma dental: los piercings en la lengua son la
causa más frecuente de traumatismos dentales. El daño dental se puede producir con cualquier movimiento de la lengua (al masticar, al hablar, al silbar…).
- Reacción alérgica al metal- Aumento en la producción de saliva- Dolor y parestesias (hormigueos) por daño de
- Riesgo de ingestión o inhalación de parte del
– 163 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
piercing y compromiso de la vía aérea (asfixia/atragantamiento)
- Infecciones locales y sistémicas- Dificultad para pronunciar, mascar chicle…
Ahora que ya sabéis los problemas que se pueden
derivar de la realización de un tatuaje o un piercing, conviene no olvidar un par de cosas: en primer lugar que si el establecimiento donde nos vamos a practicar el tatuaje o el piercing reúne las condiciones higiéni-cas y legales exigidas el riesgo de las compliaciones in-fecciosas se reduce al mínimo, y en segundo que otras como las dermatitis de contacto o los queloides no guardan relación con el establecimiento sino con las propias características del cuerpo.
Tener en cuenta que la elección de un tatuaje es
para toda la vida, ya que aunque es posible eliminarlos el proceso es muy lento y deja en ocasiones cicatrices más visibles y antiestéticas que el propio tatuaje.
Por último, conviene prestar atención al lugar
donde se realiza el tatuaje, ya que los que se hacen en la zona central baja de la espalda pueden impedir la práctica de la anestesia epidural.
– 164 –
Piercings y tatuajes
1. MAnGAs, c., cArrAscosA, JM., riverA, M. "Efectos
secundarios de piercings y tatuajes". Piel. 2004;19: 200-5.
2. FerGuson, H. "Body piercing". BMJ 1999; 319: 1627-
3. cArroLL, st., riFFenBurG, rH., roBerts, tA,
MyHre eB. "Tattoos and body piercings as indica-tors of adolescent risk-taking behaviors". Pediatrics 2002;109:1021–7.
4. USA Weekend's 14th Annual Special Teen Report
on Teens and Parents. USA Weekend, April 29, 2001: 10–12.
5. MAnGAs, c. Complicaciones más frecuentes de pier-
cings y tatuajes. FMC. 2006; 13(9): 560-5.
6. pApAMeLetiou, d., zenié, A., scHweLA, d., BäuMLer,
w. Risks and health effects from tattoos, body pier-cings and related practices. 2003
7. GiMénez cAMArAsA, JM. Dermatitis de contacto. Ma-
drid: Aula Médica, 1999; p. 107-8
– 165 –
F. cAnAL cALderón, r. rodríGuez Muñoz, M.c. roMero íñiGo
8. cHiMenos-Küstner, e. et al. "Estética y cultura: pa-
tología bucal asociada a ciertas modas "actuales" (tatuajes, perforaciones bucales, etc.)". Med Oral. 2003; 8: 197-206.
9. MAHeu-roBert, LF., AndriAn, e., Grenier, d.
"Overview of complications secondary to tongue and lip piercings". JCDA. 2007; 73(4): 327-31.
10. sHinoHArA, eH., HoriKAwA, FK., ruíz, MM., sHi-
noHArA, Mt. "Tongue piercing: case report of a local complication". J Contemp Dent Pract. 2007 January; (8)1: 83-9.
11. cArroLL, st., riFFenBurGH, rH., roBerts, tA.,
MyHre eB. "Tattoos and body piercings as indica-tors of adolescent risk-taking behaviours". Pedia-trics. 2002;109;1021-7.
12. BrAitHwAite, r., roBiLLArd, A., woodrinG, t.,
stepHens, t., ArrioLA, KJ. "Tattooing and body piercing among adolescent detainees: Relationship to alcohol and other drug use". Journal of Substan-ce Abuse. 2001;13:5-16.
– 166 –
La donación de sangre
F. cAnAL cALderón, r. rodríGuez Muñoz,
M.c. roMero iñiGo, M.G. pAtón veLA
DONACIÓN DE SANGRE:
La sangre es un elemento fundamental para la
vida que a día de hoy no puede sintetizarse en un la-
boratorio (a diferencia de lo que sucede con insulina,
prótesis valvulares…) por lo que la única forma de ob-
tención es a través de la donación de sangre: un acto
libre, solidario y responsable por el cuál una persona
entrega voluntariamente una parte de sí mismo a quien
lo necesita. Así podríamos definir al donante de sangre
como una persona que libremente decide ofrecer su
sangre en las condiciones sanitarias legalmente esta-
blecidas, para salvar la vida o mejorar la salud de otro
ser humano.
Creemos prioritaria la necesidad de educar a la
población en los valores de generosidad y solidaridad que implica la donación así como destacar la figura del donante como una persona dadora de vida a través de
– 167 –
F. cAnAL cALderón, r. rodríGuez Muñoz,
M.c. roMero íñiGo, M.G. pAtón veLA
algo muy personal: su sangre cedida de forma gratuita y voluntaria.
¿QUÉ ES LA SANGRE?:
La sangre es un tejido líquido que circula a tra-
vés de los vasos sanguíneos para aportar a todas las células del organismo los elementos necesarios para poder efectuar su metabolismo. Tiene dos componen-tes esenciales: el plasma o fracción líquida y las células sanguíneas (hematíes, leucocitos y plaquetas) o frac-ción sólida. El volumen de sangre que tiene una per-sona (volemia), depende de factores como la edad, el sexo, el peso y la altura; siendo aproximadamente un 7% del peso corporal.
La sangre recorre todo el organismo a través de
un circuito cerrado de vasos sanguíneos, el sistema cir-culatorio, dentro del cuál distinguimos: las arterias de paredes elásticas y que transportan la sangre oxigena-da a los tejidos (exceptuando las arterias pulmonares), los capilares de muy pequeño calibre que se relacionan directamente con las células efectuando el intercambio de gases, y las venas que transportan la sangre pobre en oxigeno y rica en dióxido de carbono (exceptuando las venas pulmonares).
El movimiento de la sangre a través de los vasos
sanguíneos es posible gracias al efecto de bombeo del
– 168 –
La donación de sangre
corazón, órgano intratorácico subdividido en cuatro cámaras: dos aurículas y dos ventrículos. Las aurículas se encuentran separadas de los ventrículos por las vál-vulas auriculo-ventriculares (tricúspide en el lado de-recho y mitral en el izquierdo), no existiendo comuni-cación entre las cavidades izquierdas con las derechas. Los ventrículos propulsan la sangre a través de las vál-vulas aórtica y pulmonar hacia las arterias correspon-dientes constituyendo los circuitos mayor y menor; así, la circulación menor queda constituida del siguiente modo: la sangre pobre en oxigeno llega a través de las venas cavas superior e inferior a la aurícula derecha, pasa al ventrículo derecho a través de la válvula tricús-pide y de aquí a los pulmones, a través de las arterias pulmonares, donde se oxigena empezando la circu-lación mayor: la sangre oxigenada llega a la aurícula izquierda procedente del pulmón través de las cuatro venas pulmonares, atraviesa la válvula mitral llegando al ventrículo izquierdo y de éste a través de la arte-ria aorta se distribuye por todo el organismo. El co-razón tiene dos movimientos: sístole (de contracción) y diástole (de relajación y llenado). Con la sístole, ya sea auricular o ventricular, expele la sangre que tiene en su interior, mientras que con la diástole se llena de sangre.
– 169 –
F. cAnAL cALderón, r. rodríGuez Muñoz,
M.c. roMero íñiGo, M.G. pAtón veLA
FUNCIONES DE LA SANGRE:
♦ Función respiratoria: recoge el oxigeno de los
pulmones y lo transporta a todas las células del organismo, retirando de ellas el dióxido de car-bono y transportándolo a los pulmones para ser eliminado.
♦ Función nutritiva: transporta a las células los nu-
trientes que precisan para su metabolismo (glu-cosa, aminoácidos, sales minerales, etc.).
♦ Función excretora: recoge los productos de de-
secho resultantes del metabolismo celular para su posterior eliminación.
♦ Función reguladora: interviene en el equilibrio
del agua y de los electrolitos así como en la re-gulación de la temperatura corporal.
♦ Función hemostática: las plaquetas y los factores
de la coagulación presentes en la sangre, son los encargados de evitar la producción de hemorra-gias.
♦ Función defensiva: la sangre transporta a los
leucocitos o glóbulos blancos que son las células encargadas de defender al organismo frente a los agentes infecciosos.
♦ Función de transporte: aparte del oxigeno y los
nutrientes la sangre transporta también a los te-jidos otras sustancias como hormonas, medica-mentos,…
– 170 –
La donación de sangre
COMPONENTES DE LA SANGRE:
Plasma: es la fracción líquida de la sangre y está
constituido por agua (92% del total), proteínas (6%) y otras sustancias como lípidos, calcio, urea, sodio, po-tasio, etc, en la que se encuentran en suspensión los elementos celulares (hematíes, leucocitos y plaquetas).
Hematíes: también llamados eritrocitos o glóbulos
rojos; son las células sanguíneas más numerosas que proporcionan a la sangre su característico color rojo, tienen forma de disco bicóncavo y una gran flexibilidad que les permite atravesar los capilares. Al igual que to-das las células sanguíneas se forman en la médula ósea estando su producción regulada por diversos factores como: la presión parcial de oxígeno, la eritropoyetina y las hormonas sexuales masculinas (de ahí que los hom-bres tengan 5,5 millones de hematíes por microlitro frente a los 4,5 de las mujeres). Su vida media es de 120 días, perdiendo progresivamente su elasticidad y terminando por romperse siendo retirados de la circu-lación.
El transporte del oxígeno que llevan a cabo es po-
sible gracias a una proteína de su interior llamada he-moglobina; así hablamos de anemia cuando el nivel de hemoglobina está por debajo de 13 g/dl en el hombre y 12 g/dl en la mujer.
Leucocitos: también llamados glóbulos blancos son
los encargados de la defensa frente a las infecciones,
– 171 –
F. cAnAL cALderón, r. rodríGuez Muñoz,
M.c. roMero íñiGo, M.G. pAtón veLA
oscilando su número entre 5000 y 10000 por microlitro de sangre, aunque su número aumenta en respuesta a éstas. Hay tres grandes tipos: granulocitos, monocitos y linfocitos.
Los granulocitos son la primera línea de defensa
frente a las infecciones, pudiendo, gracias a su movili-dad, pasar de la circulación capilar a los tejidos donde ingieren los microbios en un proceso denominado fa-gocitosis.
Los monocitos son importantes en la eliminación
de células u organismos que han sido recubiertos de anticuerpos, asimismo mediante fagocitosis.
Los linfocitos son responsables de la inmunidad,
respuesta específica del organismo frente a elementos que considera extraños. Asimismo son capaces de fa-bricar anticuerpos que son unas proteínas que actúan específicamente frene a un elemento concreto guar-dando memoria de éste y pudiendo en ocasiones pos-teriores poder actuar frente a ellos con mayor rapidez y especificidad.
Plaquetas: son pequeños fragmentos celulares con
una vida media de 8 días, oscilando su número entre 150000 y 400000 por microlitro de sangre. Desempe-ñan un papel fundamental en la hemostasia mediante la formación del llamado tapón plaquetario y por inte-racción con los factores de la coagulación.
– 172 –
La donación de sangre
GRUPOS SANGUINEOS:
Vienen determinados por la presencia de unas
proteínas presentes en la membrana de los hematíes llamados antígenos, que cuando son reconocidos como extraños por el organismo provocan la formación de un anticuerpo que reacciona contra ellos. Un anticuer-po puede definirse por tanto como la sustancia produ-cida por un organismo cuando entra en contacto con un antígeno extraño y reacciona contra él
Existen más de 400 antígenos eritrocitarios. Los
grupos sanguíneos se organizan en diferentes sistemas que vienen definidos por los antígenos que se heredan de forma conjunta. Así cuando decimos que una per-sona es A, estamos diciendo que tiene el grupo sanguí-neo A, dentro del sistema ABO. Los sistemas de gru-pos sanguíneos más importantes son el sistema ABO y el sistema Rh.
El sistema ABO viene definido por la presencia
de dos antígenos: el antígeno A y el antígeno B. Si un individuo posee el antígeno A su grupo sanguíneo es A, si posee el antígeno B, su grupo sanguíneo es B, si posee tanto el A como el B pertenecerá al grupo AB, y si no posee ningún antígeno será del grupo O.
El grupo sanguíneo más frecuente es el A (44%),
seguido del O (42%), el B (10%) y el AB (4%).
Las personas tienen anticuerpos frente a los an-
tígenos que no poseen. Así, las personas del grupo A
– 173 –
F. cAnAL cALderón, r. rodríGuez Muñoz,
M.c. roMero íñiGo, M.G. pAtón veLA
tendrán anticuerpos anti-B; las del grupo B anticuer-pos anti-A y las grupo O anticuerpos anti-A y anti-B; careciendo de anticuerpos las del grupo AB. Si se transfunde hematíes portadores de un determinado antígeno a personas que poseen el anticuerpo frente dicho antígeno tendrá lugar una reacción que se ini-cia con la destrucción masiva de los hematíes trans-fundidos (hemólisis) y puede llegar incluso a causar la muerte de la persona.
El sistema Rh está constituido por unos 40 antíge-
nos, aunque en la práctica es la presencia o ausencia del antígeno D lo que determina que una persona sea Rh + ó Rh – respectivamente. El 85% de los indivi-duos de raza blanca son Rh + frente al 15% que son Rh –.
Aunque en este sistema los anticuerpos no existen
de forma natural, tras un primer contacto con hematíes Rh +, en muy probable que un individuo Rh – comience a producirlos, de manera que un contacto posterior po-dría tener como consecuencia una importante reacción, con destrucción de los hematíes Rh + atacados por los anticuerpos anti-Rh. Por tanto una persona Rh – sólo
– 174 –
La donación de sangre
debe recibir sangre Rh –, por el contrario una persona Rh + puede recibir sangre tanto Rh +, como Rh –.
¿QUIÉN PUEDE DONAR SANGRE?
Cualquier persona sana que lo decida volunta-
riamente y cumpla los siguientes requisitos:
Edad entre 18 y 65 años Peso mayor de 50 kgs.
Tener niveles de hemoglobina superiores a 13,5g/
dl en varones y 12,5 g/dl en mujeres.
Tener la presión arterial por debajo de 180/100
Tener un pulso regular entre 50 y 100 latidos por
NO padecer o haber padecido determinadas
enfermedades infecciosas (hepatitis B o C, SIDA…)
NO llevar a cabo prácticas de riesgo (promiscui-
dad sexual, intercambio de jeringuillas…) que favorezcan el contagio de hepatitis o SIDA
NO estar tomando determinados medicamentos Haber comido antes de donar
El período mínimo entre dos donaciones es de dos
meses. La frecuencia anual máxima de donaciones es de 4 en el varón y 3 en la mujer (debido a las pérdidas
– 175 –
F. cAnAL cALderón, r. rodríGuez Muñoz,
M.c. roMero íñiGo, M.G. pAtón veLA
de sangre por la menstruación las mujeres donan una vez menos al año que los hombres).
¿DÓNDE SE PUEDE DONAR SANGRE?
En cualquiera de las Hermandades de Donantes
de Sangre de los hospitales públicos de Castilla-La Mancha.
guemos a la Herman-dad nos entregarán un cuestionario de autoexclusión en el que respondiendo sí o no a una serie de preguntas sabremos si somos aptos para continuar con el pro-ceso de donación.
Si seguimos adelante nos tomarán la presión arte-
rial (tensión), el pulso y se determinará nuestro nivel de hemoglobina.
– 176 –
La donación de sangre
Toma de tensión (arriba) y punción con lanceta para determinar niveles
de hemoglobina (abajo)
– 177 –
F. cAnAL cALderón, r. rodríGuez Muñoz,
M.c. roMero íñiGo, M.G. pAtón veLA
Posteriormente pasaremos a la sala de extracción
donde la enfermera realizará una punción en la vena
empleando un sistema de bolsas estéril, cerrado y de
un solo uso. La bolsa principal lleva una solución con-
servante y anticoagulante para evitar la formación de
coágulos y para aportar nutrientes suficientes a los gló-
bulos rojos para que se mantengan viables durante su
almacenamiento.
Punción de la vena para la extracción de sangre
Las bolsas se depositan en una balanza electrónica
que controla el tiempo, el flujo de sangre y el peso y mediante un suave balanceo facilita la mezcla de for-ma homogénea de la sangre con la solución conservan-te-anticoagulante.
– 178 –
La donación de sangre
Cuando el volumen almacenado en la bolsa al-
cance los 450 cc sonará un pitido y la extracción habrá finalizado, habiendo empleado en el proceso aproxi-madamente unos 10-15 minutos. Se retirará la aguja y tras unos minutos de reposo nos entregarán un refrige-rio para comer tras la donación.
Proceso de donación
¿QUÉ PASA CON LA SANGRE
DESPUÉS DE DONAR?
La bolsa de sangre se deposita en placas de buta-
nodiol para que se mantenga viable a una temperatura de 22ºC.
– 179 –
F. cAnAL cALderón, r. rodríGuez Muñoz,
M.c. roMero íñiGo, M.G. pAtón veLA
Con la sangre que se
ha depositado en unos tubos tras la donación se realizan varias deter-minaciones
grupo sanguíneo, anti-cuerpos irregulares, an-ticuerpos frente a hepa-titis B y C, SIDA y sífilis, determinación de hemo-grama y niveles de tran-saminasas. Si se detecta
alguna alteración la sangre se retira al tiempo que se comunica al donante.
Las bolsas de sangre se someten a un proceso de
filtración para eliminar la mayor parte de los leucoci-tos, con objeto de minimizar el riesgo de transmisión de la enfermedad de Creutzfeld-Jakob (mal de las va-cas locas) y de retirar los elementos responsables de la mayor parte de reacciones adversas que tienen lugar en las transfusiones.
Posteriormente mediante centrifugación se sepa-
ra la sangre en sus componentes transfusionales bási-cos: hematíes, plaquetas y plasma consiguiendo así tres productos por cada donación y permitiendo que cada paciente reciba sólo el hemocomponente que necesite. Así con cada donación que realicemos ayudaremos a salvar tres vidas.
– 180 –
La donación de sangre
Posteriormente almacenamos los hemoderivados:
Concentrado de hematíes
Bolsa de sangre preparada para ser trasladada a laboratorio y procesada.
Todos los materiales empleados durante el proce-
so de donación: lancetas, agujas y sistemas de bolsas son estériles y se emplean sólo una vez lo que evita el riesgo de contagio de enfermedades de transmisión parenteral.
Como cada bolsa de sangre puede fragmentarse
en tres hemoderivados una sola donación nos permite ayudar a salvar o mejorar la vida de tres personas.
– 181 –
F. cAnAL cALderón, r. rodríGuez Muñoz,
M.c. roMero íñiGo, M.G. pAtón veLA
ANEXO: CENTROS DE DONACIÓN DE
SANGRE EN CASTILLA-LA MANCHA
• ALBACETE: Hermandad de Donantes de Sangre
Hospital General de Albacete
C/ Hermanos Falcó, s/n - 02006 Albacete
• ALCÁZAR DE SAN JUAN: Hermandad de Donantes
Avenida de la Constitución, s/n - 13600 Al-cázar de San Juan (Ciudad Real)
• CIUDAD REAL: Hermandad de Donantes de Sangre
Centro de Especialidades
Avda. Pio XII, s/nº - Apdo. Correos, 432 - 13002 Ciudad Real
• CUENCA: Hermandad de Donantes de Sangre
Hospital Virgen de la Cruz
C/ Hermandad Donantes de Sangre, s/nº - 16002 Cuenca
• GUADALAJARA: Hermandad de Donantes de Sangre
C/ Donante de Sangre, s/n - 19002 Guadala-jara
– 182 –
La donación de sangre
• PUERTOLLANO: Hermandad de Donantes de Sangre
Hospital Santa Bárbara
Ctra. Malagón, s/n - 13500 Puertollano (Ciudad Real)
• TALAVERA DE LA REINA: Hermandad de Donan-
Hospital Nuestra Señora del Prado
Ctra. de Extremadura, s/n - 45600 Talavera de la Reina (Toledo)
• TOLEDO: Hermandad de Donantes de Sangre
Hospital Virgen de la Salud
Avda. Barber, 30 - 45004 Toledo
• VALDEPEÑAS: Hermandad de Donantes de Sangre
Hospital Gutiérrez Ortega
C/ Estudiantes, s/n - 13300 Valdepeñas (Ciudad Real)
1. Programa Educacional Hermandad de Donantes de
Sangre del Servicio de Salud (SESCAM) de Puer-tollano y su Área de Salud
– 183 –
Source: http://publicaciones.dipucr.es/tripaseducarjovenessalud.pdf
Volumen 5, N° 5 Agosto, 2015 AVANZA EL PROYECTO EPE Continúan desarrol ándose las activi- de realizar la visita guiada a los proyec- cumpliendo el rol de jefes, con lo cual en dades previstas en el Proyecto Educa- tos productivos de las diferentes áreas: la práctica plasmaron el enfoque por ción para el Empleo (EPE), en días
Examining the Truth By Terry S. Friedmann, MD, ABHM and Sabina DeVita, EdD, DNM, RNCP with Karen Boren ■ Part I: Young Living Essential Oils The company manufactures and sells the highest quali-ty essential oils available anywhere in the world. Its As Young Living Essential Oils' products, influence, products are endorsed by hundreds of medical profes-











