Viagra gibt es mittlerweile nicht nur als Original, sondern auch in Form von Generika. Diese enthalten denselben Wirkstoff Sildenafil. Patienten suchen deshalb nach viagra generika schweiz, um ein günstigeres Präparat zu finden. Unterschiede bestehen oft nur in Verpackung und Preis.
Previnfad / papps - prevención del tabaquismo
PrevInfad (AEPap)/PAPPS infancia y adolescencia
PREVENCIÓN DEL TABAQUISMO EN LA ADOLESCENCIA
Autor: Dr. José Galbe Sánchez-Ventura y Grupo PrevInfad / PAPPS
Introducción
Magnitud del problema
Políticas antitabaco
Factores predisponentes y protectores
Evaluación del consumo y de la dependencia
Clasificación del tabaquismo según el CO espirado
Consejo antitabaco
Programas antitabaco
Tratamientos de deshabituación
Recomendaciones de PrevInfad
Calidad de la evidencia y fuerza de la recomendación
Bibliografía
Estrategias de búsqueda
Direcciones útiles en Internet
Anexos:
Anexo 1. Legislación autonómica antitabaco
Anexo 2. Test de Fagerström breve
Anexo 3. Test de Richmond
Anexo 4.- Folleto para
el consejo antitabaco en adolescentes
El tabaco es la primera causa de muerte evitable en los países occidentales1-3, por lo que se constituye en uno de nuestros principales problemas de salud pública. El tabaquismo es además un hábito que a menudo se adquiere en la adolescencia y se considera también un factor de riesgo para el consumo de marihuana y otras drogas.
Se pueden resumir muy brevemente los efectos del tabaco cuando se trata de prevención en la infancia y adolescencia. Los adolescentes fumadores tienen el mismo riesgo a largo plazo que los fumadores adultos en relación con riesgo de cáncer, enfermedad cardiovascular y enfermedad pulmonar obstructiva crónica, pero además se han de valorar también los efectos del tabaco para los fumadores pasivos. Entre estos últimos, es de destacar que las madres lactantes tienen un volumen de leche y los niveles de nicotina en la leche son más altos que en sangre. El tabaquismo neutraliza el efecto protector de la lactancia materna para el síndrome
PrevInfad 1
de muerte súbita del lactante. El tabaquismo materno predispone al asma bronquial y la evolución de la función pulmonar es peor en los niños expuestos al humo del tabaco. Aumenta el riesgo de otitis. El absentismo escolar es mayor y, en conjunto, el estado de salud de los niños expuestos al tabaco es peor. Para sustituir a las personas que dejan de fumar y a las que mueren prematuramente por causa del consumo de tabaco, en España, la industria tabacalera necesita 480 nuevos clientes cada día (175.000/año).
Es manifiesto el interés de las compañías fabricantes de tabaco en reclutar adolescentes como posibles consumidores.
La Conferencia de Roma4 recomienda centrar los mensajes en exponer las tácticas de promoción de las tabacaleras, como norma de promover una actitud crítica de los jóvenes que les permita rechazar la manipulación. Es necesario cuestionar la imagen pública de la Industria en la sociedad, informar sobre las consecuencias que el uso del tabaco tiene en jóvenes y adolescentes e informar sobre el impacto económico y medioambiental del tabaco.
MAGNITUD DEL PROBLEMA
Según la última Encuesta Nacional de Salud del año 2003, en España fuma un 31% de la
población mayor de 16 años, algo menos que en 1987 que era el 38,7% y con un predominio
de los varones: 37,5% frente al 24,7% en mujeres2
.
Los expertos describen la epidemia del tabaquismo como un fenómeno que evoluciona a lo largo de cuatro fases:
• En la primera, que corresponde al inicio de la epidemia en una población, empiezan a
fumar los hombres4 y la prevalencia es baja, menos del 15% en los varones y casi inexistente en las mujeres. El hábito es habitualmente bien aceptado socialmente y la mortalidad por el tabaco es baja. Esta fase es típica de países subdesarrollados.
• En la segunda fase, que ocurre 10-20 años después, la prevalencia aumenta mucho
entre los varones, hasta el 50-80%, y mucho más lentamente en las mujeres. La mortalidad a causa del tabaco asciende hasta el 10%. Esta fase dura entre 20 y 30 años y es propia de países en vías de desarrollo, en los que las políticas antitabaco todavía no han tenido un gran impacto.
• En la tercera fase desciende el consumo de tabaco entre los hombres y al final de esta
fase también entre las mujeres, que nunca llegan a alcanzar las cifras de prevalencia de los hombres. Los exfumadores, que son muchos, son preferentemente de mediana edad y de nivel sociocultural alto. La mortalidad por tabaco es alta, 30% entre los varones de 39 a 65 años y 5% en las mujeres. Existe gran conciencia social de los perjuicios del tabaco para la salud. Se comienzan a hacer campañas escolares y se delimitan claramente espacios sin humo en lugares públicos. En esta fase se encuentran algunos países desarrollados, entre ellos España.
• En la cuarta fase la prevalencia y la mortalidad van descendiendo progresivamente,
aunque la mortalidad entre las mujeres alcanza su máximo (20%-25%). Se promulgan leyes que prohíben el uso del tabaco en lugares públicos y en el ámbito laboral y se espera que con el tiempo disminuya la mortalidad en ambos sexos. Esto último correspondería a la quinta fase.
La situación del consumo de tabaco en España en jóvenes de 14 a 18 años se analiza partiendo de los datos que aporta el Ministerio del interior en su Plan Nacional de Lucha contra la Droga y con datos procedentes del año 20025. Tablas 1 a 3.
PrevInfad 2
Tabla 1. Consumo de tabaco en los últimos 30 días. Encuesta bienal en años pares (n = 25.770 estudiantes de 14-18 años).
Tabaco 1994
últimos 30 días
Ministerio del Interior. Plan Nacional de Lucha contra la Droga. 2002
Tabla 2. Consumo Experimental de tabaco. Encuesta bienal en años pares (n = 25.770 estudiantes de 14-18 años).
1994 1996 1998 2000 2002
Alguna vez en 34,1 %
Ministerio del Interior. Plan Nacional de Lucha contra la Droga. 2002
Tabla 3. Evolución de la edad media de inicio de consumo de tabajo.
Tabaco 2000 2002
Inicio de consumo
Ministerio del Interior. Plan Nacional de Lucha contra la Droga. 2002
El riesgo percibido para el consumo habitual en la franja de edad entre 14-18 años es del 75,1%. La prevalencia de consumo habitual por sexos es de 24,2 % para los varones y de 33,1% para las mujeres. El consumo medio es de 7,4 cigarrillos por día. Son exfumadores el 6,5%. Se han planteado dejarlo el 83,4%. El 95,5% son consumidores ocasionales de alcohol y el 69% de cannabis.
Como resumen se puede decir que en España ha aumentado progresivamente tanto el consumo experimental como regular, ha disminuido la edad de inicio de consumo y ha disminuido la percepción del riesgo con la edad. Además, la prevalencia de consumo es superior en las mujeres. Un elevado porcentaje de fumadores ha hecho algún intento de dejarlo. El tabaquismo se asocia con el consumo de alcohol y de cannabis.
POLÍTICAS ANTITABACO4
La OMS ha elaborado a lo largo de los últimos años una intensa actividad para prevenir el consumo de tabaco que se plasma en diferentes programas y planes de acción de ámbito internacional. Las líneas generales de estas actuaciones son:
Prohibición de publicidad directa e indirecta.
- Inclusión en las cajetillas de tabaco de anuncios y advertencias sobre los efectos
adversos del tabaco.
Promover que los países miembros regulen el contenido por cigarrillo de CO (10 mg),
alquitrán (10 mg) y nicotina (1 mg).
Impresión en las cajetillas del contenido en CO, alquitranes y nicotina.
PrevInfad 3
Promover políticas fiscales en las que el impuesto por cajetilla sea de al menos el 50%
del importe de los cigarrillos.
Medidas anticontrabando de tabaco.
Promover que los países miembros hagan restricciones para la venta de tabaco.
Promover que los países miembros hagan restricciones al consumo en lugares públicos
y lugares de trabajo.
Establecimiento de programas basados en pruebas para el abandono del tabaco.
Programas educativos para informar a los jóvenes de los peligros del tabaco y de las
presiones que sobre ellos ejercen los anuncios publicitarios sobre tabaco.
El Plan Nacional de Prevención y Control del Tabaquismo se establece el 13 de enero de 2003 como una iniciativa del Consejo Interterritorial del Sistema Nacional de Salud, en un intento de coordinar los esfuerzos de las administraciones autonómicas españolas, la central y la OMS. Sus objetivos son:
Prevenir la incorporación de nuevos fumadores.
Retrasar el inicio de la edad de consumo de tabaco.
Facilitar el abandono de la dependencia.
Evitar la exposición pasiva al humo de tabaco.
Potenciar los espacios sin humo.
Promover la norma social de no fumar.
Potenciar la participación comunitaria.
Mejorar la coordinación de actividades.
Finalmente es importante reseñar la ley 28/2005 de 26 de diciembre, cuyas características podrían resumirse en que6:
Establece limitaciones para la venta suministro y consumo de productos del tabaco.
Regula la publicidad, promoción y patrocinio de productos del tabaco.
Promueve mecanismos para la prevención y el control del tabaquismo.
Crea el Observatorio para la Prevención del Tabaquismo.
Establece medidas para la mejora de la coordinación de organismos en el seno del Consejo Interterritorial del Sistema Nacional de Salud.
Establece un régimen preciso de sanciones para cada infracción.
Políticas antitabaco en las Comunidades Autónomas:
Cada comunidad autónoma dispone de su propio marco legislativo (anexo 1). La mayoría de estas legislaciones se dirigen a la prevención de adicciones y a la reinserción social.
Se parte del derecho a la protección de la salud, recogido en el artículo 43 de la Constitución Española, y se considera prioritario proteger los derechos de los no fumadores, así como a la población infantil y adolescente. Todas estas legislaciones contemplan los siguientes aspectos:
Control de la oferta mediante limitaciones a la publicidad y la promoción del consumo dirigida a menores de 18 años.
Control de la publicidad en medios de comunicación.
Limitación de la venta y suministro a menores con edades comprendidas entre 16 y 18 años, según los casos.
Limitaciones para el consumo en determinados ámbitos y lugares públicos.
En algunos casos se establecen planes que tienen que ver con la educación para la Salud, formación de profesionales y planes de acción comunitarios.
Medidas de prevención en el medio laboral.
PrevInfad 4
Políticas antitabaco en la Unión Europea:
Las políticas legislativas son un elemento importante de regulación de conductas y de protección del tabaquismo pasivo, sin embargo cuando se analizan las políticas de diversos países de la Unión Europea, se puede apreciar una gran heterogeneidad7.
Wold7 reflexiona primero sobre las condiciones que debe tener una legislación restrictiva eficaz:
Consenso normativo y cognitivo.
- Refuerzos. - Cumplimiento. -
Evaluación y transparencia.
Participación de agentes clave.
El mismo autor analiza las políticas de 8 países o regiones como Austria, Bélgica francófona, Noruega, Finlandia, Dinamarca, Westphalia, Escocia y Gales. Se evaluó:
Si existían políticas nacionales claramente definidas y objetivos claros a alcanzar.
Restricciones en locales públicos.
Políticas en escuelas.
Planes de evaluación.
Procesos que refuercen las políticas.
Si no hay restricciones generales, ¿las hay de algún tipo?
En Austria, Noruega y Finlandia se prohíbe el tabaco en lugares públicos con el objetivo de conseguir ambientes interiores libres de humo. En las escuelas no está permitido fumar, salvo en salas expresamente habilitadas para ello (profesores). En Austria no se prohíbe fumar en el exterior de la escuela. En Finlandia se prohíbe fumar en el exterior desde 1994.
En Dinamarca la legislación restringe el tabaco en los locales públicos pero no en los privados.
En Alemania hay restricciones en locales de trabajo ,pero las escuelas no se especifican como lugar expresamente prohibido y los alumnos de más 16 años, así como los profesores, pueden fumar en áreas habilitadas.
En el Reino Unido hay mucha variedad. En general hay restricciones aplicables a locales de trabajo y escuelas, regulados de forma descentralizada por cada autoridad local, que establece sus propias normas, pero no para todo el ámbito del Reino Unido.
FACTORES PREDISPONENTES Y FACTORES PROTECTORES
Existen tanto factores predisponentes como factores protectores del consumo de tabaco. Entre los factores predisponentes más importantes está la intención del adolescente de fumar en el futuro, tener padres fumadores, el control ejercido por los mismos sobre la conducta del adolescente y las normas que establecen. También el hecho de tener amigos fumadores, el grado de cohesión de la familia, el clima escolar, el nivel académico, la aprobación o desaprobación por parte de los amigos y la percepción correcta o incorrecta acerca de la prevalencia de tabaquismo entre los amigos.
En un estudio prospectivo de intervención-control en 14 comunidades rurales de Minessota
(EE. UU.)8
, se estudió la influencia de normas sociales sobre el tabaquismo en adolescentes de
PrevInfad 5
14,7 años de edad sobre 3.128 chicas y 3.146 chicos de 8º a 10º, que se distribuyeron de forma aleatoria al grupo de intervención o al de control. El estudio se realizó en 1998. Los resultados podemos verlos en la tabla 4.
Tabla 4. Factores que predisponen a fumar diariamente (OR e IC 95%)
Variable OR
Darse cuenta de que otros fuman
Desaprobación 0,87
Cuidado de adultos
Eisenberg M. Adolescent smoking behaviour. Measures of Social norms. JL Am J Prev Med 2003;25(2):122-8
Otra variable muy relacionada con el hecho de fumar en el futuro es la intencionalidad, que se puede también definir como susceptibilidad al tabaquismo. Susceptibles son aquellos no fumadores que sin embargo no tienen una convicción firme de no fumar en el futuro o dicho de otra manera, que podrían contemplar esa posibilidad al no tener nada en contra. Por otra parte, los estudios retrospectivos de cohortes subestiman la prevalencia del tabaquismo. En un estudio prospectivo de cohortes a 8 años vista9 y con el objetivo de valorar el poder predictivo de ser susceptible al tabaco, se analizaron los datos de escolares de Carolina del Norte en 1994-1996 y se reevaluaron en 2002. Se considera susceptible aquel no fumador que no tiene una firme convicción contra el hecho de fumar.
Se valora preguntando:
¿Piensas que fumarás el año que viene?
¿Piensas que fumarás en el bachillerato?
¿Crees que a tu edad los chicos/as empiezan a fumar?
Se puede responder como:
Probablemente sí: 1
Se clasifican como:
Fumador corriente: 1 ó más cigarrillos en los últimos 30 días
Fumador estable: alrededor de 100 en su vida
Fumador diario: 1 ó más cigarrillos en los últimos 30 días previos a la encuesta
PrevInfad 6
Los resultados los vemos en la tabla 5:
Tabla 5. Susceptibilidad a fumar a los 11 años, probabilidad de fumar a los 15-19 años y niveles de consumo (OR e IC 95%)
Susceptibilidad 11 años
Fumador corriente
Fumador estable
Fumador Diario
1,23 (0,57-2,66)
Jackson C, Dickinson D. Cigarette Smoking during childhood and persistence of smoking through adolescence. Archives of Pediatrics & Adolescent Medicine. 2004;158(11):1050-57
La profesión de los padres también parece tener que ver y a este respecto pueden verse en la tabla 6
los datos del estudio de cohortes retrospectivo realizado en Nueva Zelanda10, en el que se pudo apreciar que las profesiones peor consideradas socialmente y peor retribuidas se correlacionaban con un mayor riesgo de fumar diariamente.
Tabla 6. Asociación entre Fumador diario y profesión del padre según nivel profesional (porcentaje y OR)
Profesión
OR global
14,1 (1,86) 28,9 (1,4)
14,5 (1,94) 33,5 (1,7)
Prevalencia total
Nº interrogados 779 794
Droomers M, Shcjivers C, Casswell S, Mackenbach P. Father's occupational group and daily smoking during adolescence: Patterns and predictors. Am J Pub Health. 2005;95(4):681
Otras asociaciones importantes encontradas fueron que hubiese fumadores en casa (OR 6), preferir amigos fumadores (OR 6,54) o el mismo hecho de tener amigos fumadores (OR 3,36).
Reininger11 realiza un estudio valorando distintos factores de protección o predisposición y elabora un índice sintético de protección. Los factores son: poca cohesión familiar, buscadores de sensaciones, actitudes positivas hacia las conductas de riesgo. El consumo de tabaco fue menos probable si la cohesión familiar era alta, existían prácticas religiosas en la familia, se daba una correcta supervisión por parte de los adultos y el ejemplo de los adultos no fomentaba fumar.
PrevInfad 7
El clima de la escuela y el apoyo de los profesores también se comportan como factores protectores frente al consumo de tabaco 12,13.
Otra cuestión a tener en cuenta es las relaciones familiares.
Se puede considerar el número de comidas familiares14 como un índice global de funcionamiento de la familia y ello es así porque la comida familiar ejerce varios papeles importantes: de socialización y comunicación. Las comidas familiares se asocian a un mayor número de horas que los padres pasan en el domicilio, mejores notas escolares, menor número de conductas de riesgo, mejor dieta, peso más adecuado y un riesgo cardiovascular más bajo.
Eisenberg14 evaluó la asociación entre tabaquismo y comidas familiares: 26,7% de los estudiados comían 7 ó más veces por semana juntos y 33,1% 1-2 veces por semana.
La cohesión familiar, valorada mediante una escala específica, se asoció moderadamente a las comidas familiares. La conclusión de este estudio es que el número de comidas familiares se correlaciona negativamente con el consumo de tabaco con una OR de 0,89-0,93 para los chicos y de 0,79-0,93 para las chicas, con un nivel de p < 0,05.
A menor frecuencia de comidas familiares encontraron más síntomas depresivos, ideas de suicidio y menos autoestima. A mayor frecuencia, menor consumo de alcohol, tabaco y marihuana. Los chicos que comen más de 7 veces tienen OR 0,42 para ser fumadores frente a los que no lo hacen nunca y para las chicas, todas las relaciones son significativas excepto para la autoestima.
EVALUACIÓN DEL CONSUMO DE TABACO
Es necesario disponer de cuestionarios que evalúen de forma específica el consumo de tabaco, las actitudes respecto al mismo y la posible existencia de dependencia física. Es importante unificar la metodología utilizada para valorar el consumo, para poder hacer comparaciones de diferentes fuentes epidemiológicas.
Según el modelo transteorético de cambios de Prochaska y Diclemente15,16, los fumadores pueden ser clasificados en uno de los siguientes estadios:
- Precontemplación - Contemplación - Preparación/Planificación
- Experimentación
Una propuesta de clasificación podría ser17:
No fumadores: no fuman ni intención próximo año (PA).
Experimentador no susceptible: ha fumado pero hace más de 1 mes y no intención PA.
Experimentador susceptible: ha fumado e intención PA.
Fumador ligero: ha fumado < 91-100 veces último mes e intención, pero no muy probable.
Fumador: Más de 91-100 con intención muy probable de fumar PA.
La evaluación de la dependencia a la nicotina la haremos con el clásico test de Fagërstrom16 y test de Fagërstrom breve17 (anexo 2). La motivación para el cambio mediante el test de Richmond (anexo 3).
PrevInfad 8
Finalmente será conveniente corroborar el informe que nos dé el propio adolescente con una coximetría o medición de CO espirado o con una medición de los metabolitos de la nicotina, la cotinina, ya sea en orina o en saliva.
CLASIFICACIÓN DEL TABAQUISMO SEGÚN EL CO ESPIRADO16,18
Se trata de objetivar la cantidad de monóxido de carbono (CO) en el aire espirado. Se utiliza un medidor o cooxímetro de precisión, que mide las concentraciones de CO y nos da mediciones en partes por millón o ppm. Hay que pedirle al paciente que respire hondo y mantenga 10 segundos la respiración para luego soplar de forma lenta y progresiva tratando de vaciar completamente los pulmones. Cifras menores de 10 ppm corresponden a no fumadores. Las cifras de CO se correlacionan, no sólo con el número de cigarrillos por día, sino también con la forma de fumar. Las cifras de CO suelen normalizarse a las 48-72h. El CO tiene una semivida corta, de unas 2-5 horas y su determinación se ve influida por la técnica correcta y la hora del día (es mejor determinar el CO a última hora del día). El ejercicio reduce el tiempo de eliminación hasta menos de 1 hora y el sueño lo puede prolongar hasta 8 h. Los niveles de CO espirado también se ven influidos por exposición pasiva a humos. Algunos cooxímetros nos dan también las cifras de carboxihemoglobina, el punto de corte es de 1,77%. A partir de esta cifra hemos de sospechar que el individuo es fumador.
El parámetro más fiable para el diagnóstico de tabaquismo activo o pasivo es al cotinina, que es el principal metabolito de la nicotina, tiene una semivida larga, de 11-37 horas y persiste al menos 4 días después del abandono del tabaco. Niveles de 200-400 ng/ml corresponden a muy fumadores, 40-50 ngr/ml a fumadores moderados y menores de 10 ng/ml a los no fumadores.
CONSEJO ANTITABACO
Consejo antitabaco en adultos
El primer estudio de intervención sobre tabaquismo en Atención Primaria19 se realizó en 1979, reportando una eficacia de un 5,1% de abandono de tabaco a los 12 meses tras el consejo breve. En el meta-análisis realizado por Silagy 19 para evaluar la eficacia del consejo breve del médico de Atención Primaria en el cese del hábito tabáquico entre 6-12 meses después, se informa que la efectividad global del consejo breve fue de un 2,5%, lo que supone un efecto pequeño pero que implica un beneficio global importante, dado lo simple de la intervención (NNT: 40). El OR para el cese del tabaquismo con consejo breve 6-12 meses después fue de 1,69 (IC95% 1,45-1,98). No hubo diferencias significativas entre realizar consejo intensivo o breve, si bien se aprecia una cierta tendencia a que el consejo intensivo sea más eficaz. Si al consejo breve inicial se le añade una visita de seguimiento, la OR es de 2,66 (IC 95% 2,06-3,45) frente a OR de 1,59 (IC 96% 1,33-1,9) sin esta visita de seguimiento. Se apreció una efectividad mayor del consejo en grupos de pacientes con enfermedades de alto riesgo en relación al tabaquismo OR de 1,82 (IC 95% 1,44-2,29).
Parece ser que el entrenamiento19 incrementa el número de actividades preventivas antitabaco que realizan estos profesionales. En 1988 Wilson realizó un amplio estudio de comparación en el que profesionales entrenados obtuvieron unos porcentajes de cese de tabaquismo, mediante consejo, de un 8,6% frente a un 6,1% y 4,4% respectivamente de otros dos grupos de
PrevInfad 9
comparación con profesionales no entrenados de forma específica (p<0,01). Este resultado no se ha reproducido en otros estudios.
En el caso de mujeres de riesgo social alto, tienen una prevalencia de tabaquismo de un 40-60%, lo que nos da una idea del elevado riesgo de tabaquismo pasivo que sufren estos niños ya desde el embarazo. Este colectivo es por tanto de especial interés para realizar consejo, el cual fue eficaz en estas personas para el intento de dejar el tabaco.
En un estudio prospectivo de intervención versus control en n = 303 mujeres de bajos ingresos21, asistentes a clínicas pediátricas en Wash (EE. UU.). La intervención consiste en un entrevista motivacional de 10 minutos por parte del pediatra, que transmite mensajes acerca de los peligros del tabaco para la madre y el hijo. Tabla 7 20
Tabla 7. Consejo antitabaco en mujeres de bajos ingresos para intentar dejar el tabaco (OR ajustada e IC 95%)
OR ajustada
Intento serio de dejarlo
Algún episodio de cese x 24 h.
Abstinencia a los 3 meses
Abstinencia a los 12 meses
Abstinencia sostenida
Curry S, Ludman E, Grothaus E, Stout J, Lozano P. Pediatric based Smoking program for low income women. A Randomised Study. Archives of Pediatrics & Adolescent Medicine. 2003;157(3): 295-303
Se realizó también una intervención motivacional por medio de una enfermera entrenada y tres llamadas de seguimiento. Se tomaron niveles de CO espirado y se hicieron las correspondientes encuestas. La media eran 12 cigarrillos por día. El 80% habían intentado dejarlo en el último año y el 33% llevaron tratamiento. El 23% estaban en precontemplación, 43% en contemplación, 34% en preparación. El 6% preocupadas por sus hijos y el tabaco. El consejo antitabaco se mostró eficaz en este grupo de mujeres con unas buenas tasas de abandono del hábito a los 12 meses, aunque con unos intervalos de confianza amplios: OR ajustada 2,77 (IC 95% 1,24-6,6) y para la abstinencia sostenida 1,83 (IC 95% 0,29-14,3).
La conclusión es que el consejo breve antitabaco, realizado en el marco de la consulta de atención primaria, incluso con intervenciones muy breves, ofrece un beneficio pequeño pero significativo en cuanto al cese del consumo de tabaco. Este efecto es algo mayor si se ofrecen visitas de seguimiento o si se trata de pacientes con enfermedades de alto riesgo relacionadas con el tabaco.
Consejo antitabaco en gestantes
En un meta-análisis de 11 estudios aleatorizados, con asignación individual sobre intervenciones durante el embarazo, dedicadas a la prevención del tabaquismo y del bajo peso del recién nacido21,22, se agrupa una población total de 3.994 mujeres gestantes y se estudian los RR sobre el cese del tabaco y el RR agrupado es de 1,94 (IC 95% 1,61-2,34).
Existen también estudios sobre intervenciones realizadas en la consulta de pediatría sobre madres de recién nacidos, bien fumadoras o bien exfumadoras, que habían dejado el consumo de tabaco durante el embarazo. Las intervenciones podían ser breves o intensivas21,22 y se estudiaron las prácticas de 49 pediatras, asignando de forma aleatoria a las madres a los grupos de intervención breve o intensiva y realizando un seguimiento a los 6 y 12 meses,
PrevInfad 10
midiendo cese de tabaquismo, mantenimiento o recaída, número de cigarrillos por día, así como conocimientos y actitudes de las madres. Se comprobó que a los 12 meses las fumadoras que habían cesado durante el embarazo se mantenían como tal con más frecuencia, un 32,8% frente a 26,1%, con intervenciones intensivas. Las fumadoras al inicio del estudio era más probable que dejasen con una intervención intensiva y que se mantuviesen a los 6 y 12 meses, 2,3% frente a 1,2%. A los 12 meses, sin embargo, no se vieron diferencias ni en el grupo de fumadoras ni en el grupo que inicialmente eran no fumadoras, cuando se ajusta por edad, tabaquismo del marido, nivel de educación y consumo de tabaco al inicio del estudio. Por el contrario, se apreció a los 12 meses un menor consumo en el número de cigarrillos por día entre las fumadoras, actitudes más negativas frente al tabaco, así como un mayor número de conocimientos frente a los efectos secundarios del tabaquismo pasivo. También se apreció una mayor predisposición a reintentar dejar el hábito.
Consejo antitabaco en adolescentes
Antes de afrontar la cuestión de cómo realizar el consejo y su eficacia, vale la pena plantearse lo que para el adolescente significa el hecho de fumar.
Se ha de tener en cuenta que fumar en grupo puede ser una actividad de socialización importante para el adolescente y que en alguna medida esas actividades que realiza mientras fuma y que ellos creen imposibles de hacer sin tabaco, son necesarias para su maduración personal. El fumar puede tener el significado de identidad, de ser aceptado o de pertenencia a un grupo. Además el tabaco es un formidable vehículo para iniciar conversaciones, compartir una actividad o crear un ambiente de grupo.
El tabaco puede permitir a algunos adolescentes lidiar con el estrés diario, permitiéndoles relajarse y sentir que ejercen un control sobre sus vidas, despejando emociones y sentimientos negativos. Puede también proporcionar calma, relax y permitir entablar relaciones más fácilmente. De forma que, ellos piensan que es imposible desarrollar estas actividades sin tabaco. Es necesario ayudarles a clarificar su disposición a interrumpir el hábito, lo que les va a suponer, proporcionar ayuda para afrontarlo, mejorar sus habilidades de comunicación y de afrontamiento del estrés, reflexionar sobre los intentos sin éxito.
Es una realidad por otra parte la escasa prevalencia23,24 del consejo breve en las consultas de pediatría de Atención Primaria, tampoco en las consultas de los dentistas es frecuente el consejo, a pesar de la alta tasa de frecuentación de ambas al cabo de un año18. En un estudio realizado sobre la clientela de dentistas y pediatras de atención primaria en EE. UU. se vio que alrededor de un 70% acudían a la consulta de uno u otro al cabo de un año. El estudio puso de manifiesto que el OR de haber recibido consejo de un médico fue de un 1,81 (IC 95% 1,61-2,04) para el grupo de fumadores habituales por parte del médico y de un dentista 1,51 (IC 95% 1,34-1,72).
Entre los fumadores habituales el 16,7% habían recibido consejo médico y el 11,6% consejo del dentista.
Está documentada asimismo la mayor tendencia del médico de familia sobre el pediatra a la hora interrogar sobre el consumo y realizar consejo antitabaco, tanto a padres de niños como en la adolescencia 25,26.
Thorndike23 analiza la capacidad de investigación que el médico o el especialista tienen respecto del hábito de fumar, así como la prevalencia del consejo. Analiza este autor 16.648 visitas a adolescentes entre 11-21 años con datos procedentes de la National Ambulatory Medical Care Survey (NAMCS) entre 1991 y 1996. Se pudo apreciar que constaba la anamnesis sobre tabaquismo en un 70,7%, pero sólo recibieron consejo el 1,6%. Fue más probable que los médicos de Primaria realizaran anamnesis OR: 1,7 (IC95% 1,53-1,89) y
PrevInfad 11
consejo OR 3,43 (IC 95% 2,18-5,38) respecto a los especialistas. También fue más probable que recibiesen consejo aquellos adolescentes con enfermedades relacionadas con el tabaco. Es evidente que en España existen las mismas carencias en cuanto a falta de costumbre por parte de los médicos que atienden a adolescentes, en cuanto a preguntar acerca del consumo y realizar consejo antitabaco.
El consejo debe darse de modo que el mensaje sea positivo, ya que a los adolescentes no les motiva hablar de salud y menos a largo plazo. Habrá que utilizar estrategias como aspectos estéticos, deportivos y económicos. Es conveniente formular las preguntas con estilo indirecto como, "Es probable que alguno de tus mejores amigos fume, ¿no es así?" o bien "¿Tienes intención de fumar en los próximos meses?" La edad a la que debe iniciarse la anamnesis sobre consumo de sustancias adictivas no es una edad fija, sino que puede variar en función de la madurez del chico o de la chica, así como de las circunstancias concretas de los mismos, pero se sitúa en el intervalo de los 11 a los 14 años. El consejo debe ser adecuado a la personalidad de cada individuo. Lo más importante y efectivo es el consejo continuado y dado por diferentes profesionales, ya que la continuidad de la atención a través del tiempo permite que se hagan intervenciones breves, pero que ejercen un importante efecto a largo plazo, evitando recaídas o el inicio como fumador habitual. En el anexo 4 se adjunta un folleto para realizar el consejo antitabaco en adolescentes. Deben conocerse los recursos de cada comunidad para la prevención y tratamiento de las adicciones.
Metodología del consejo
A continuación se describen las diferentes formas de realizar el consejo en diferentes edades. Tabla 8 y anexo 4.
Tabla 8. Recomendaciones sobre CONSEJO ANTITABACO
Embarazadas.- En las actividades preventivas antes del parto y consultas que
acudan con otros hijos. Registrar en historia clínica. Consejo orientado a la
prevención del síndrome de la muerte súbita del lactante y al normal crecimiento
fetal. Ofrecer consulta antitabaco si es necesario.
Padres.- Realizar consejo en las primeras visitas. Se debe reinterrogar al menos
cada dos años. En todas las visitas relacionadas con patología respiratoria y otitis
media recidivante. Consejo orientado a disminuir morbilidad respiratoria y prevención
de modelos de conducta inadecuados. Ofrecer derivación a consulta antitabaco si es
necesario
Adolescentes.- Realizar anamnesis de consumo y consejo antitabaco al menos una
vez al año en todas las actividades preventivas programadas individuales y grupales,
sobre hábitos de vida saludables, así como de forma oportunista en las consultas por
problemas de salud. Consejo orientado a los aspectos estéticos, como
oscurecimiento de los dientes y mal aliento, y bajo rendimiento deportivo, además de
posibilidad de adicción al tabaco.
PrevInfad 12
PROGRAMAS ANTITABACO
Programas en la escuela
Los programas de prevención del tabaquismo en la escuela deben contar con el apoyo explícito de todo el centro docente, tener un diseño de implementación y de evaluación rigurosos y desarrollarse de forma continuada durante un período prolongado de tiempo, coordinándose con otras actividades comunitarias de prevención de consumo de tabaco, drogas o de salud cardiovascular. Deben asimismo huir del voluntarismo y si se hacen, deben ser realizadas por profesionales formados a tal efecto.
Han de basarse en un modelo explicativo claro acerca del consumo de drogas. Casi todos ellos se basan en el modelo de aprendizaje social, modelo transteorético de cambios cognitivos, modelo de creencias sobre la salud u otros1. En función de este enfoque, los programas tratarán de modificar una o varias de las variables que influyen o determinan el consumo de sustancias. La mayoría de los programas inciden en la capacidad de resistencia, habilidades sociales, resolución de problemas, así como en el aumento de la autoestima. Es importante que el enfoque sea participativo y multidimensional, es decir que incluya también actividades dirigidas a padres y en la medida de lo posible, participación comunitaria27-29. Algunos programas son en realidad de un ámbito más amplio: prevención cardiovascular y hábitos saludables, prevención de conductas de riesgo en la adolescencia.
En general, los programas pueden clasificarse en uno de estos grupos, basados cada uno en un modelo explicativo del consumo:
• Programas basados en la información. Los currículum de estos programas se basan en
aportar información sobre prevalencias de consumo de sustancias y riesgo de los mismos.
• Programas basados en la competencia social. Parten de la teoría del aprendizaje social de
Bandura (Bandura 1977), en la que se propone que el aprendizaje se produce por imitación y modelado de la conducta más refuerzos positivos o negativos. A su vez, se ve influido por situaciones favorecedoras y por determinadas habilidades sociales. Estos programas actúan mediante la instrucción, demostración, representación de papeles y refuerzos, así como en técnicas de afrontamiento del estrés y mejora de la autoestima.
• Programas basados en las influencias sociales. Se fundamentan en el modelo de Evans
(Evans 1976). En estos programas están presentes todos los elementos descritos en el apartado anterior, pero insisten en el uso de la educación normativa y en las técnicas específicas de resistencia ("capacidad para decir que no"), así como en la corrección de creencias que sobreestiman la prevalencia del consumo de sustancias entre adolescentes y adultos ("no es tan normal.") y la presencia de comités anticonsumo o la enseñanza de técnicas conductuales específicas.
• Programas multimodales: combinan elementos de unos y otros y además incorporan
actividades o programas dirigidos a padres, políticas comunitarias o medidas o iniciativas legislativas.
Los programas deben dedicar parte de su tiempo a la formación de los responsables de llevar el programa a la práctica, ya sean los propios maestros u otros participantes.
La evaluación de la eficacia y efectividad de los programas es la parte más complicada por varias razones: lapso de tiempo largo entre implementación (5-8 años) e inicio de posibles consumos (3-5 años), pérdidas de sujetos participantes que sesgan la evaluación, existencia de variables de confusión, unidad de evaluación (individuos o escuela) a veces no muy clara. Existen también poblaciones de alto riesgo o con diferencias étnicas y culturales que requerirían modelos de abordaje diferentes.
La mayoría de los programas, cuyas evaluaciones se pueden encontrar en la bibliografía, son de procedencia anglosajona. En España los más difundidos son el PIPES de la fundación de ayuda a la drogadicción y el PASE del ayuntamiento de Barcelona. No obstante, existen
PrevInfad 13
numerosos programas de ámbito municipal que presentan una metodología correcta pero que son difíciles de encontrar y cuyas evaluaciones, si las tienen, se refieren a grupos poblacionales reducidos.
Se analizan a continuación los resultados de algunos de los mejores trabajos de evaluación sobre PPE, partiendo de los datos de la revisión de Thomas1 en la biblioteca Cochrane, sobre los trabajos de mayor calidad.
No existe evidencia de buena calidad para afirmar que los programas basados tan sólo en información modifiquen el consumo de tabaco aunque generen un mayor grado de conocimiento y actitudes negativas hacia el tabaco a corto plazo27. Los programas basados en el modelo de influencias sociales parecen ser moderadamente eficaces, con diferencias de un 4% en prevalencia de consumo de tabaco en el último mes, frente a los basados tan sólo en la información y sobre todo cuando se combinan con educación para resistir presiones1. Merece la pena destacar el proyecto Towards No Drug Abuse (TND) que consta de 9 sesiones, 3 sobre motivación, escucha, mitos y estereotipos, 3 sobre dependencia y 3 sobre alternativas sin drogas. Se midieron consumos en una escala de 11 niveles de 0-100 cigarrillos por mes y se midió el CO espirado. Para el TND con 715 estudiantes de 18 escuelas en California se produjo una reducción en el consumo de un 27% al año del grupo liderado por educadores para la salud, respecto del grupo autoinstruido.
Programas comunitarios
Son aquellos basados en la participación de la comunidad. Suelen incluir intervenciones en grandes poblaciones de diversos sectores, edades y clases sociales. Es característico también que las intervenciones sean múltiples. La evaluación es difícil por la heterogeneidad de las intervenciones entre unas y otras comunidades, y el seguimiento y evaluación a medio y largo plazo son complicados.
En la revisión sistemática de Arblaster28,29 se identificaron 13 estudios metodológicamente adecuados. Los estudios que comparaban intervención frente a no intervención o promoción estándar fueron 9, de ellos 2 informaron de reducciones en el consumo de tabaco en el grupo de Interviención frente al de control. Ambos eran programas diseñados como estudios a largo plazo para la prevención de factores de riesgo cardiovascular. Se dirigían a toda la población e incluían actividades específicas dirigidas a escolares y en el marco escolar.
El estudio de Karelia del norte28,29 es un amplio estudio de prevención cardiovascular a lo largo de 8 años, que comenzó en 1972 y que incluyó una gran campaña mediática (Vartiainen 1998). Durante 1978-80 se añadieron 2 diferentes componentes escolares al programa. Una de cada 2 escuelas llevaban uno u otro programa entre las 2 seleccionadas por provincia. El tercer par de escuelas de otra provincia siempre fue utilizado como control y no recibió intervención. Quince años después, cuando los componentes del estudio tenían 28 años, el consumo de tabaco fue 22% más bajo en el grupo de intervención frente al de control. Por lo tanto se puede concluir que algunos estudios bien diseñados y mantenidos en el tiempo muestran reducciones moderadas 28 entre un 8-22% en el consumo de tabaco a medio largo plazo.
En resumen, los programas comunitarios parecen ofrecer un beneficio pequeño a favor de los grupos de intervención en la prevención de tabaquismo y consumo de alcohol y no hay evidencia disponible sobre su influencia sobre el consumo de otras drogas. Las dificultades metodológicas, de evaluación y de implantación, así como los costes, son todavía muy grandes28,29.
PrevInfad 14
TRATAMIENTOS DE DESHABITUACIÓN
Tratamientos cognitivo-conductuales
En estudios realizados con adultos fumadores30 sobre la eficacia de técnicas de asesoramiento cognitivo conductual, los tratamientos cognitivos conductuales se mostraron útiles para ayudar a los pacientes a dejar de fumar. Estas técnicas podían ser intensivas o muy breves e incluir diversos materiales de autoayuda. La revisión incluyó intervenciones realizadas fuera de la práctica habitual por profesionales especializados. Sobre 18 ensayos clínicos localizados con 7.000 pacientes, la asesoría intensiva se mostró eficaz frente a la intervención mínima OR: 1,56 (IC 95% 1,32-1,84). Sobre 3 ensayos clínicos, el asesoramiento individual intensivo fue más eficaz que el breve OR: 1,94 (IC 95% 1,15-3,26).
Tratamientos farmacológicos
• Tratamiento con parches de nicotina
La eficacia del parche de nicotina para adolescentes en estudios previos fue del 14,5% al final del estudio y del 5% a los 6 meses (Smith 1996)31. En un segundo estudio (Hurt 2000)32 la eficacia fue del 11% a las 6 semanas y del 5% a las 26 semanas.
No hay tan apenas estudios aleatorizados y doble ciego para valorar la eficacia de los parches de nicotina en adolescentes. El trabajo de Hanson33 es un estudio aleatorizado y doble ciego sobre adolescentes fumadores de 13 a 19 años interesados en dejar de fumar, que se reclutaron por teléfono cuando llamaban a interesarse por el programa. El análisis de prevalencia de consumo a los 7 y a los 30 días no mostró diferencias significativas.
El estudio de Moolchan34 tiene un diseño doble ciego y doble placebo con distribución aleatoria que compara tres grupos de tratamiento de adicción al tabaco en adolescentes fumadores: parches de nicotina de 21 mg, chicles de 2 y 4 mg y placebo (parche o chicle). La intervención duró 12 semanas. Se hizo terapia conductual en todos los casos y todos eran fumadores de al menos 10 cigarrillos por día y con más de 5 puntos en el test de Fagërstrom.
El cumplimiento del tratamiento fue mucho mayor con los parches que con los chicles: 82,4% vs 50,7%. En los tres grupos hubo tasas elevadas de abstinencia: 18% grupo parche, 6,5% para el grupo chicle y 2,5% para el placebo. Estas tasas persistían a los 3 meses.
• Tratamiento con bupropion combinado con parches de nicotina
Respecto al bupropion en adultos, el estudio de Hurt compara dos grupos, nicotina y bupropion. A los 6 meses la eficacia es del 16% para el placebo y 27% para el bupropion (Hurt 1997)35 en porcentajes de reducción del consumo.
En el estudio de Jorenby36 de 1999 que compara placebo, bupropion y bupropion más nicotina, la eficacia del placebo a los 6 meses fue de 19%, de la nicotina 21%, del bupropion 35% y bupropion más nicotina 39%, en porcentajes de reducción del consumo.
En el estudio de Killen37 en la zona de la Bahía de San Francisco y sobre 211 fumadores de 15-18 años, asignados aleatoriamente a un grupo de tratamiento con nicotina, placebo o nicotina y bupropion, no se produjeron diferencias significativas. Los autores achacan estos malos resultados a que se emplearon dosis bajas de bupropion (150 mg) y a que el cumplimiento del tratamiento fue bastante deficiente.
PrevInfad 15
En cualquier caso y como conclusión, cabe plantearse la posibilidad de intervención en el contexto escolar, no sólo con intervenciones de prevención primaria, sino también de intervenciones conductuales destinadas a adolescentes e impartidas de forma individual a fumadores con motivación para dejarlo. Estas intervenciones estarían justificadas en función de la precocidad en el inicio del consumo alrededor de los 13 años, así como de la prevalencia e intensidad del mismo, que ponen de manifiesto la existencia de un problema de salud pública de máxima prioridad.
RECOMENDACIONES DE PREVINFAD
Realizar anamnesis de consumo y consejo breve antitabaco en padres y madres al menos una vez cada dos años y especialmente en:
Si hay patología relacionada con el tabaco.
Derivar a consulta antitabaco si ello es posible en casos indicados.
Realizar anamnesis en adolescentes, bien de forma programada en las revisiones sistemáticas, bien de forma oportunista en las consultas por patología relacionada, al menos una vez al año.
Clasificar a los fumadores según su nivel de consumo y actitudes de cambio.
Realizar test de Fagërstrom para valorar la dependencia y de Richmond de motivación al cambio.
Realizar consejo breve antitabaco según metodología propuesta.
Derivar para terapia cognitivo conductual, si hay recursos para ello, a todo fumador regular con elevada motivación para el cambio.
Participar, si ello es posible, en programas y actividades comunitarias y escolares de prevención del tabaquismo.
PrevInfad 16
CALIDAD DE LA EVIDENCIA Y FUERZA DE LA RECOMENDACIÓN
Clasificación de la Canadian Preventive Services Task Force http://www.ctfphc.org/
Calidad de la Evidencia
Evidencia obtenida de al menos un ensayo clínico aleatorizado controlado o
de un estudio de meta-análisis.
Evidencia obtenida de ensayos clínicos con grupo control sin distribución
Evidencia obtenida de estudios analíticos de cohortes o de casos y
controles, preferentemente hechos en más de un centro o equipo de investigación.
Evidencia obtenida por múltiples series temporales, con o sin intervención.
Los resultados sorprendentes en experiencias no controladas también pueden ser incluidos en este grupo de evidencia.
Opiniones de reconocidos expertos, basadas en la experiencia clínica,
estudios descriptivos o informes de comités de expertos.
Fuerza de la recomendación
Hay
buena evidencia que sostiene que la actividad preventiva sea
específicamente
incluida en un examen periódico de salud.
Hay
suficiente evidencia que sostiene que la actividad preventiva sea
específicamente
incluida en un examen periódico de salud.
Existe una
evidencia conflictiva para la
inclusión o la
exclusión de la
actividad preventiva en un examen periódico de salud, pero se puede recomendar en situaciones especiales.
Existe
suficiente evidencia que sostiene que la actividad preventiva sea
excluida de un examen periódico de salud.
Existe
buena evidencia que sostiene que la actividad preventiva sea
excluida de un examen periódico de salud.
Hay
insuficiente evidencia (en cantidad y/o calidad) para hacer una
recomendación, sin embargo, otros factores pueden influir en la toma de decisiones.
PrevInfad 17
Tabla 9. Actividades de prevención del tabaquismo y valoración de la calidad de la evidencia y fuerza de la recomendación según la clasificación de la Canadian Preventive Services Task Force (CPSTF)
Calidad de la evidencia y
Actividad Población
Resultados
esperados
fuerza de la recomendación
Aumentan conocimientos
Programas escolares
y mejoran actitudes frente
al tabaco Disminuye consumo de
Programas escolares
Disminuye consumo de
Programas basados
Disminuye consumo de
comunicación Consulta breve en
Disminuye consumo de
Atención Primaria
Consulta breve en
Disminuye consumo de
Atención Primaria
Consulta breve en
Disminuye consumo de
Atención Primaria
PrevInfad 18
1. Thomas R. Programas escolares para la prevención del tabaquismo. En: Biblioteca Cochrane Plus 2005, nº 2. Oxford Update Software Ltd. Disponible en: http//www.update.software.com (traducido de The Cochrane Library. 2005; Issue 2. Chichester UK John Wiley & Sons Ltd) Fecha de revisión más reciente: 17 de julio de 2002
2. Alonso de la Iglesia B, Castañal X, Domínguez Gandal F. Tabaquismo, algo más que una epidemia. En: Abordaje del tabaquismo en Atención primaria. Curso on line (semfyc eds)
3. JW Kulig. Committee on Substance abuse AAP. Tobacco, Alcohol and others drugs: the Role of the Paediatrician in Prevention, Identification And Management of Substance Abuse. Pediatrics. 2005;115(3):816-22
4. Gallardo Doménech MA, Grasa Lambea I, Beni Ruiz D, Carpintero E. Legislación y Políticas del Tabaquismo. Abordaje del tabaquismo en Atención primaria. Curso on line (semfyc eds)
5 Ministerio del Interior. Delegación del Gobierno para el Plan Nacional de Lucha contra la Droga. Encuesta sobre drogas a población escolar 2002. Pediatría de Atención Primaria. 2004;6(21):149-167
6. Ley de medidas sanitarias frente al tabaquismo y reguladora de la venta el suministro, el consumo y la publicidad de los productos del tabaco. BOE 2005 (27/12):42241-50
7. Wold B, Curie C, Roberts C, Aaroe LE. National legislation on smoking restrictions in eight European countries. Health promotion international. 2004;19(4):482-489
8. Eisenberg M, Forster. Adolescent smoking behavior . Measures of Social norms. JL Am J Prev Med. 2003;25(2):122-8
9. Jackson C, Dickinson D. Cigarette Smoking during childhood and persistence of smoking through adolescence. Archives of Pediatrics & Adolescent Medicine. 2004;158(11):1050-57
10. Droomers M, Shcjivers C, Casswell S, Mackenbach P. Father's occupational group and daily smoking during adolescence: Patterns and predictors. Am J Pub Health. 2005;95(4):681
11. Reininger B, Evans A, Griffin S, Sanderson M, Vincent ML, Valois R, et al. Predicting Adolescent Risk Behaviour based on an ecological framework and assets. Am Journal of Health & Behavior. 2005;29(2):150-62
12. Mc Nelly C, Falci C. School connectedness and the transition into and out of social belonging and teacher support. The Journal of School Health. 2004; 74(7):284-93
13. Eitle D, Eitle T. School county characteristics as predictors of school rates of drug , alcohol and tobacco ofenses. Journal of Health and Social Behavior. 2004;45(4):408-22
14. Eisenberg M, Olson R, Neumark-Sztainer D, Story M, Bearinger M. Correlations between family meals and psychosocial well-being among adolescents. Archives of Pediatrics and Adolescent Medicine. 2004;158(8):792-797
15. Global tobacco collaborative Group Global tobacco surveillance system (GTTS). The Journal of School Health. 2005; 75(1):15-25
16. Torrecilla García M, Plaza Martín D, Hernández Mezquita MA. Diagnóstico del fumador. En: Abordaje del tabaquismo en Atención primaria. Curso on line (semfyc eds).
17. Sun P, Unger J, Sussmann P. A new Measure of smoking and progression among adolescents. Am Journal of health behaviour. 2005;29(1): 3-12
18. González Ruiz JM, Barrueco M, Cordobilla R, Hernández-Mezquita MA, Rivas P. Usefulness of CO measurements in expired air. The Study of tobacco. Youth adolescents. Rev Clin Esp. 1988;198(7):440-2
19. Silagy C, Stead LI. Physician advice for smoking cessation. Cochrane review. In: Cochrane Library, Issue 4, 2002.
20. Curry S, Ludman E, Grothaus E, Stout J, Lozano P. Pediatric based Smoking program for low income women. A Randomised Study. Archives of Pediatrics & Adolescent Medicine. 2003;157(3): 295-303
21. Mullen D, Ramírez G, Groff JY. A metaanalysis of randomised trials of prenatal smoking cessation interventions. J of Obstetrics & Gynecology. 1994;17(1):1328-1334
22. Lumley J, Oliver S, Waters E. Interventions for promoting smoking cessation during pregnancy. Cochrane review. In Cochrane library, Issue 4, 2002:11-17
23. Thorndike A, Ferris T, Randall S, Stafford S, Rigotti NA. Reports of U.S: physicians counselling adolescents about smoking. Journal of the National Cancer Institute. 1999;91(21):1857-63
PrevInfad 19
24. Secker-Walker RH, Warden JH, Holland RR, Flyn BS, Detsky S. A mass media programme to prevent smoking among adolescence: cost and cost-effectiveness. Tobacco control. 1997;6(3):207-12
25. Pérez-Stable E, Juárez Reyes M, Kaplan C, Fuentes-Afflick E, Gildengorin V, Millstein V. Counseling smoking parents of young children. Comparison of Pediatricians and Familiy Physicians. Archives of Pediatrics & Adolescent Medicine. 2001;155(1):25-32
26. Kaplan C, Pérez –Stable EJ, Fuentes-Afflick E, Gildengorin V, Millstein S, Juárez-Reyes M. Smoking Cessation counselling with Youth patients. The practices of Family Physicians and Pediatricians. Arch of Pediatrics & Adolescent Medicine. 2004;158(1):83-92
27. Fungueiriño Suarez R, Casas Moré R, Barrueco Ferrero M, Cordoba García R, Clemente Gonzalez L, Gallardo Doménech MA. Prevención del tabaquismo. En: Abordaje del tabaquismo en Atención primaria. Curso on line (semfyc eds)
28. Arblaster N, Sowden A. Community interventions for preventing smoking in young people. Cochrane review 2002;2:1-30
29. Morales López R, González Rosales E, Asensio López S. Intervenciones comunitarias en tabaquismo. En: Abordaje del tabaquismo en Atención primaria. Curso on line (semfyc eds)
30. Lancaster T, Stead LF. Asesoramiento conductual individual para el abandono del hábito de fumar. En: Librería Cochrane Plus 2006 n°2. Oxford Update-software.com (Traducida de The Cochrane Library, 2006 Issue 2. Chichester, UK: John Wiley & Sons Ltd. Fecha de revisión más reciente: 8 de febrero de 2005
31. Smith TA, House RF, Croghan IT, Gauvin TR, Colligan RC, Offord KP, et al. Nicotine patch therapy in adolescent smokers. Pediatrics. 1996;659-667
32. Hurt RD, Croghan GA, Breed SA, Wolker TD, Croghan IT, Patten CA. Nicotine patch therapy in 101 adolescents smokers.Archives of Pediatric & Adolescent Medicine. 2000;154:31-36
33. Hanson K, Allen S.Jensen S, Hatsukami D. Treatment of Adolescent Smokers with the Nicotine Patch. Nicotine Tobacco Research. 2003;5(4):515-26
34. Moolchan E, Robinson ML, Ernst M, Cadet JL, Wallace B, Pickworth S, et al. Seguridad y eficacia de los chicles de nicotina para el tratamiento de la adicción al tabaco en el adolescente URL: www.pediatrics.org/cgi/doi/10.1542/peds.2004-1894
35. Hurt RD, Sachs DPL, Glover ED, Offord KP, Johnston JA, Dale LC, et al. A comparison of sustained released bupropion and placebo for smoking cessation. New England journal of Medicine. 1997;337:1195-202
36. Jorenby DE, Leischow SJ, Nides MA, Rennard SI, Johnston JA. Hughes AR. A controlled trial of sustained released bupropion, a nicotine patch or both for smoking cessation. New England journal of Medicine. 1999;340:659-667
37. Killen J, Thomas N, Ammmerman CA, Hayward C, Rogers J, Stone C, et al. Randomised Clinical Trial of the Efficacy of Bupropion Combined With Nicotine Patch in the Treatment of Adolescents Smokers. Journal of consulting and clinical psychology. 2004;72(4):729-735
PrevInfad 20
ESTRATEGIAS DE BÚSQUEDA
Se ha buscado en las siguientes bases de datos:
Medline, Embase, Proquest, Cochrane Library, National Clearinghouse, Tripdatabase, Google
("Tobacco"[MeSH] OR "Tobacco Use Cessation"[MeSH]) AND "Smoking"[MeSH] AND ("Adolescent"[MeSH] OR "Adolescent Health Services"[MeSH] OR "Adolescent Behavior"[MeSH] OR "Adolescent Development"[MeSH] OR "Adolescent Psychology"[MeSH] OR "Adolescent
("Counseling/education"[MAJR] OR "Counseling/utilization"[MAJR]) AND "pregnancy"[MESH] AND "Substance-Related Disorders/prevention and control"[MAJR] AND "smoking/prevention and control"[MAJR]
"mass media"[MESH] AND "mass media/utilization"[MAJR] AND ("Substance-Related Disorders/epidemiology"[MESH] OR "Substance-Related Disorders/legislation and jurisprudence"[MESH] OR "Substance-Related Disorders/prevention and control"[MESH] OR "Substance-Related Disorders/trends"[MESH]) AND "drinking"[MESH] AND "Alcoholism/prevention and control"[MESH] AND ("smoking/prevention and control"[MESH] OR "smoking/trends"[MESH]) AND "tobacco"[MESH] AND "Adolescent"[MAJR] Medicine"[MeSH])
Adolescent And Smoking Or Tobacco And Counselling
Adolescent And Smoking Or Tobacco And Nicotine
Adolescent And Smoking Or Tobacco And Bupropion
Adolescent And Smoking Or Tobacco And Expired CO
PrevInfad 21
DIRECCIONES ÚTILES EN INTERNET
Altet N. El pediatra y el tabaco en Atención Primaria
http://www.tabaquismo.freehosting.net/ [consultado el 24 de diciembre de 2006]
Plan Nacional de lucha contra la droga: Observatorio Español de Drogas [consultado el 24 de diciembre de 2006]
Gobierno de Canarias. Concurso clase sin humos [consultado el 24 de diciembre de 2006]
Sociedad española de expertos en tabaquismo [consultado el 24 de diciembre de 2006]
Centers for Disease Control (CDC). Tú, los jóvenes y el tabaco [consultado el 24 de diciembre de 2006]
Sin tabaco. Programa de prevención del consumo de tabaco en Navarra [consultado el 24 de diciembre de 2006]
OMS Tobacco free initiative [consultado el 24 de diciembre de 2006]
Action on Smoking and health [consultado el 24 de diciembre de 2006]
http://www.ash.org
Children & Tobacco [consultado el 24 de diciembre de 2006]
National Centre for Tobacco-Free Kids [consultado el 24 de diciembre de 2006]
Children opposed to smoking tobacco [consultado el 24 de diciembre de 2006]
http://www.costkids.org
Quit4 life consultado el 24 de diciembre de 2006]
PrevInfad 22
LEGISLACIÓN AUTONÓMICA ANTITABACO
Andalucía: Ley 4/1997 de 9 de julio de Prevención y Asistencia en materia de Drogas.
Aragón: Ley 3/2001 de 4 de abril de Prevención, Asistencia y Reinserción social en materia de
Drogodependencias.
Canarias: Ley 9/1998 de 22 de julio sobre Prevención, Asistencia e Inserción social en materia
de Drogodependencias.
Decreto 7/1999 de 21 sobre el formato y contenido de la señalizaciones prohibitivas sobre alcohol y tabaco.
Cantabria: Ley 5/1997 de 6 de octubre de Prevención, Asistencia e Incorporación social en
materia de Drogodependencias.
Castilla y León: Ley 3/1994 de 29 de marzo de Prevención, Asistencia e Integración social de
Drogodependientes en Castilla y León.
Decreto 138/2001 de 3 de mayo por el que se aprueba el IV Plan regional sobre Drogas de Castilla y León.
Decreto 233/1994 de 27 de octubre por el que se regula la señalización de las limitaciones a la venta y consumo de bebidas alcohólicas y tabaco en Castilla y León.
Cataluña: Ley 20/85 de 25 de julio de prevención y asistencia en materia de sustancias que
pueden generar dependencia.
Ley 10/1991 de 10 de mayo de modificación de la ley 20/1985.
Extremadura: Ley 1/1999 de 29 de marzo de prevención, asistencia y reinserción de las
drogodependencias en la Comunidad Autónoma de Extremadura.
Galicia: Ley 2/1996 de 8 de mayo de Galicia sobre Drogas.
Decreto 75/2001 de 22 de marzo de controla sanitario de la Publicidad, Promoción, Suministro, Venta y Consumo de productos del Tabaco.
La Rioja: Ley 5/2001 de 17 de octubre sobre Drogodependencias y otras Adicciones.
Madrid: Ley 5/2002 de 27 de junio sobre Drogodependencias y otros Trastornos Adictivos.
Murcia: Ley 6/1997 de 22 de octubre sobre Drogas para la Prevención, Asistencia e
Integración Social.
Navarra: Orden Foral de 8 de agosto de 1994 del Consejero de Salud por el que se establece
un Programa de Ayuda al Abandono del Tabaco.
Acuerdo de 18 de septiembre de 2000 del plan Foral de Acción sobre el Tabaco.
País Vasco: Ley 18/1998 de 25 de junio sobre Prevención, Asistencia e Inserción en materia
de Drogodependencias.
Comunidad Valenciana: Ley 3/1997 de 16 de junio de la Generalitat Valenciana sobre
Drogodependencias y otros Trastornos Adictivos (97/1780).
PrevInfad 23
TEST DE FAGËRSTROM BREVE
¿Cuánto tiempo pasa después de despertarse en fumar su primer cigarrillo?
¿Cuántos cigarrillos fuma por día?
0 a 2: dependencia baja
3 a 4: dependencia moderada
5 a 6: dependencia alta
PrevInfad 24
TEST DE RICHMOND
¿Te gustaría dejar de fumar si pudieras hacerlo fácilmente?
¿Cuánto interés tienes en dejarlo?
¿Intentarás dejarlo en las próximas 2 semanas?
Definitivamente sí: 1
Definitivamente no: 0
¿Cuál es la probabilidad de que en los próximos 6 meses seas un No fumador?
Definitivamente sí: 1
Definitivamente no: 0
PrevInfad 25

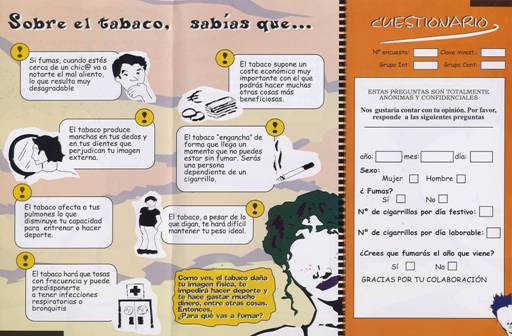
Folleto para el consejo antitabaco en adolescentes. Grupo Aragonés de Investigación en Atención Primaria.
PrevInfad 26
Source: http://www.aepap.es/previnfad/pdfs/previnfad_tabaco.pdf
REFERENTIEL TABLE DES MATIERES Chapitre II……………………Anémies Hémolytiques Auto-Immunes (AHAI)……………… p 11 Chapitre III.…………………Aplasie Médullaire Idiopathique………………………………. p 19 Chapitre IV………………….Leucémie Aiguë Lymphoblastique de l‟adulte (LAL)………. p 24
Dieses Merkblatt wurde erstellt von der orthopädisch-rheumatologischen und chirurgisch-unfallchirurgischen Gemeinschaftspraxis Elmshorn, Dres. Hansens, Herzog, Schwarke, Wolf, Grobe und Hilgert. Vom Tennisarm (lateinisch: "Epicondylitis") spricht man, wenn an der Außenseite des Ellenbogens, genau auf oder um den Knochen herum, Schmerzen in den Sehnenansätzen bestehen. Diese Stellen schmerzen dann auf Druck und insbesondere auch in der Funktion. Das Anheben von Gegenständen bereitet Schmerzen vor allem, wenn dabei der Handrücken nach oben zeigt, auch Drehbewegungen des Unterarmes gehen oft wegen der Schmerzen nicht mehr. Was kann man akut tun? Vor allem schonen und kühlen! Die berühmten "KühlGels" aus der Apotheke helfen vor allem dem Apotheker, seltener dem Ellenbogen. Sie verdunsten auf der Haut, und das fühlt sich kühl an. Halten Sie danach mal ein Thermometer auf die Haut! Es wird die gleiche Temperatur anzeigen wie vorher. Besorgen Sie sich ein "Cool Pack" aus dem Kühlschrank, das kühlt! Alles, was man sonst so tun kann, finden Sie in der Tabelle kurz zusammengefaßt am Ende dieses Merkblattes. Absolute Spitze in der Abwägung von Aufwand, Nutzen und Nebenwirkungen sind eigenständig durchgeführte Dehnungsübungen. Sie kosten nichts,





